|
Getting your Trinity Audio player ready...
|
Die Demografie zeigt deutlich, dass wir in Deutschland in Zukunft noch mehr ältere Menschen ab 67 Jahren sehen werden: Von derzeit 17 Millionen wird diese Personengruppe nach Berechnungen des statistischen Bundesamtes bis knapp 2040 nochmals ungefähr um 5 Millionen Personen ansteigen.
Damit geht einher, dass mehr Menschen pflegebedürftig sind, die für zahnärztliche Praxen eine besondere Patientengruppe darstellen, weil sie „nicht alle so in die Praxis kommen, wie wir sie haben müssten und nicht immer alles das machen können, was wir von ihnen verlangen, damit sie weiter gute Zähne haben“, so Prof. Paris. Auch hier wird erwartet, dass die Anzahl der Betroffenen ansteigt, ausgehend von ungefähr 800.000 Pflegebedürftigen in Heimen und 4,9 Millionen zu Hause gepflegten Personen im Jahr 2023.
Bezüglich der Epidemiologie hat sich in der DMS 6 gezeigt, dass sich die Anzahl der fehlenden Zähne bei jüngeren Senioren von 1997 bis ins Jahr 2023 halbiert hat, von im Durchschnitt 17,6 auf 8,6 fehlende Zähne. Gleichzeitig sind mehr Zähne vorhanden, die bereits eine Füllungstherapie erhalten haben bzw. an denen mehr zu machen ist (Abb. 1). Das verändert auch die Zahnmedizin und die Zahnerhaltung besonders, konstatierte der Referent. Während früher Alterszahnheilkunde sich vor allem mit Prothetik und herausnehmbaren Zahnersatz beschäftigte, sind heute die meisten Zähne noch vorhanden. Vollbezahnte Patienten haben aber einen ganz anderen Pflegebedarf als die Patienten von früher mit herausnehmbaren Vollprothesen.
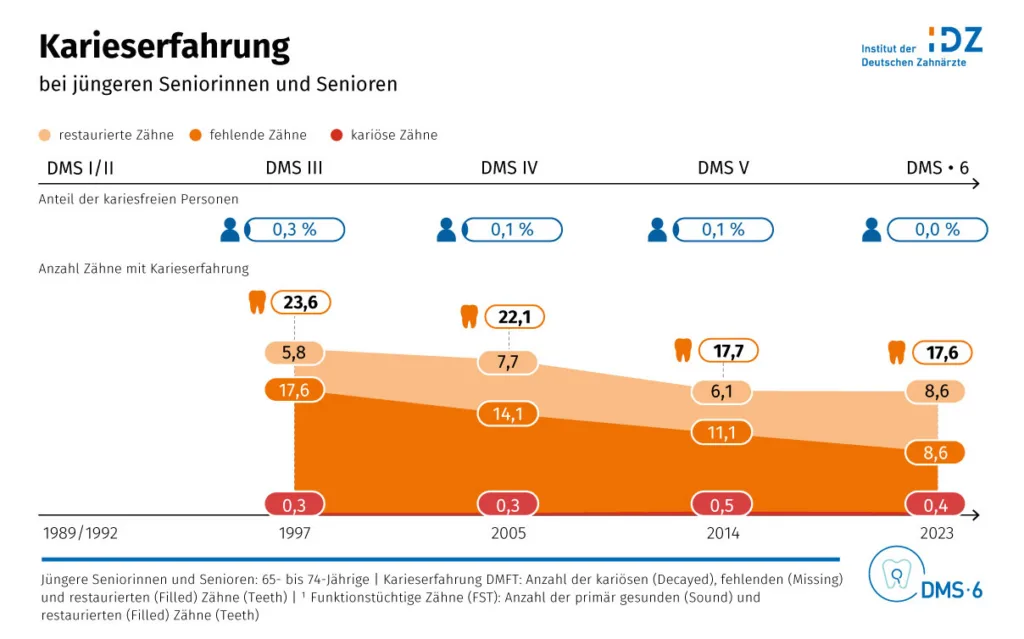 IDZ
IDZVermehrtes Auftreten von Wurzelkaries
Wenn immer mehr Zähne im Mund bleiben, können auch immer mehr Zähne Karies bekommen – damit schlug Prof. Paris den Bogen zum Thema Wurzelkaries. Alters- oder Parodontitis-be-dingt entstehen mehr freiliegende Wurzeloberflächen, die nur schwer zu reinigen sind und einem erhöhten Risiko für Wurzelkaries unterliegen. Eine nur eingeschränkte Fähigkeit zu Mundhygiene im Alter, eine auf das Alter, die Medikamenteneinnahme und zu wenig Trinken zurückzuführende Hyposalivation, eine häufig kariogene Kost (Süßspeisen) Älterer, die zunehmende Gebrechlichkeit sowie andere medizinische Probleme, die die Behandlung von Zähnen in den Hintergrund treten lassen und mit einer Einschränkung der Therapiefähigkeit einhergehen, steigern das Risiko weiter.
Das Problem für die Praxis ist, dass ältere Erwachsene eine höchst heterogene Gruppe sind, vom fitten Senior bis zum komplett Pflegebedürftigen. Darauf müssen Praxen Rücksicht nehmen und überlegen, was sie von welchem Patienten bezüglich seiner Mundhygiene abverlangen. In diesem Zusammenhang spielt die Definition von Gebrechlichkeit [1] (sukzessives Sterben in unterschiedlicher Geschwindigkeit von Grad 1 „sehr fit“ bis Grad 8 „sehr stark gebrechlich“) eine entscheidende Rolle: Zahnärzte müssen wissen, dass ihre Patienten diesen Alterungsprozess durchmachen und das in sehr unterschiedlicher Geschwindigkeit, denn davon hängt ab, wie häufig ein Patient zur Prävention einbestellt wird. Die übliche halbjährliche Routinekontrolle ist damit obsolet, die Intervalle können länger oder kürzer werden. Hier ist auch eine Zusammenarbeit mit den behandelnden Ärzten der Patienten aus den anderen medizinischen Fachbereichen hilfreich.
Wissen aus der Kinderzahnheilkunde nutzen
Ebenfalls nützlich sind die Erfahrungen aus der Kinderzahnheilkunde, denn es gibt Gemeinsamkeiten von Kindern und Senioren: Beide haben vulnerable Zahnhartsubstanzen und sind nicht so geschickt, haben tendenziell schlechtere Mundhygiene, führen eine kariogene Diät, benötigen Unterstützung und zeigen eingeschränkte Behandlungsmöglichkeiten. Die Kompromissbereitschaft in der zahnärztlichen Therapie kann man aus Sicht von Prof. Paris aus der Kinderzahnheilkunde übernehmen.
Karies wird heute nicht mehr als Infektionserkrankung angesehen, sondern als ökologische Verschiebung, die Biofilm-assoziiert ist. Darüber hinaus ist Karies ein multifaktorieller und dynamischer Prozess, weshalb es „viele Möglichkeiten gibt, an vielen Stellschrauben zu drehen“, um präventiv zu wirken und Karies zu arretieren. „Wer sich kohlehydratarm ernährt, muss sich nicht ganz so gut die Zähne putzen, auch vielleicht im Alter nicht“, stellte Prof. Paris fest.
Karieslokalisation und Management im hohen Alter Im Alter entsteht bevorzugt Wurzelkaries und nicht koronale Karies, weil es die freilegenden Wurzeloberflächen gibt, die eine sehr anfällige Zahnhartsubstanz haben, d.h., das Dentin an sich ist sehr kariesanfällig im Vergleich zum Zahnschmelz darüber und Wurzeloberflächen sind sehr schwierig zu reinigen. Darüber hinaus ist der Zahnschmelz schon viele Jahre mit Fluoriden in Verbindung gekommen, was bei neu freiliegenden Wurzeloberflächen nicht der Fall ist. Hier wird von einer fehlenden posteruptiven Reifung gesprochen.
Zahnerhaltung hat bei Erwachsenen das Ziel, Restaurationen zu legen, die ein Leben lang halten. Das ist in der Alterszahnmedizin nicht so. Hier sollen primär die oralen Funktionen möglichst lange aufrechterhalten werden. Deshalb werden häufig Kompromisse eingegangen. Prof. Paris spricht in diesem Zusammenhang von palliativen Restaurationen, die darauf ausgelegt sind, „Zeit zu schinden“, aber nicht mehr den Zahn „völlig in Ordnung“ zu bekommen. Auch über Extraktionen/verkürzte Zahnreihe muss im Sinn einer bedarfsorientierten Behandlung nachgedacht werden. Generell sollten die allgemeine Gesundheit und der Zustand der Dentition das Vorgehen im Kariesmanagement bei älteren Erwachsenen bestimmen.
Nichtinvasive Maßnahmen
Nichtinvasive Ansätze sind eine Beeinflussung von Ernährung (Beratung + Zuckerersatzstoffe), Biofilm (Mundhygieneinstruktion, antimikrobielle Substanzen) und Mineralisation (Fluorid, Speichelstimulation, CPP-ACP, SAP), wobei bekannt ist, dass eine verbesserte Mundhygiene und Ernährungsumstellung bei älteren Patienten durchaus eine Herausforderung darstellen. Einfacher dagegen ist, dass sich der Patient mindestens 2x täglich die Zähne mit einer fluoridhaltigen Zahnpasta (1500 ppm) putzen sollte. Bei erhöhtem Wurzelkariesrisiko kann man empfehlen, 3x täglich zu putzen, damit mehr Fluorid die Zähne erreicht.
Es kann bei erhöhtem Wurzelkariesrisiko und/oder aktiver Wurzelkaries auch eine hochfluoridhaltige Zahnpasta (5000 ppm, z.B. elmex duraphat) verschrieben werden, womit Prof. Paris sehr gute Erfahrungen gemacht hat, wenngleich der Preis der Verordnung nicht günstig ist. Die Studienlage spricht dafür [2]. Eine lokale CHX-Anwendungsempfehlung gibt es dagegen nicht.
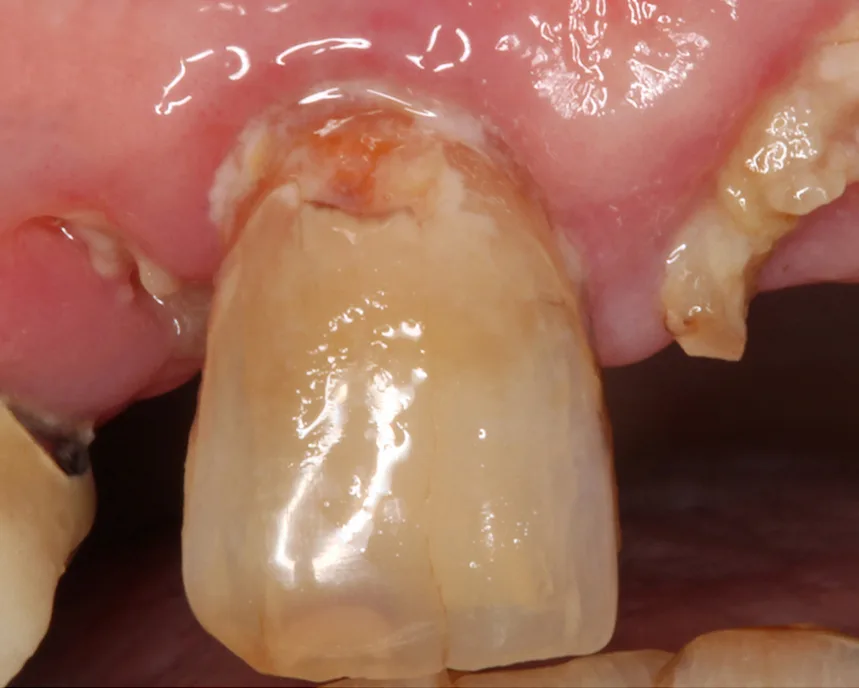
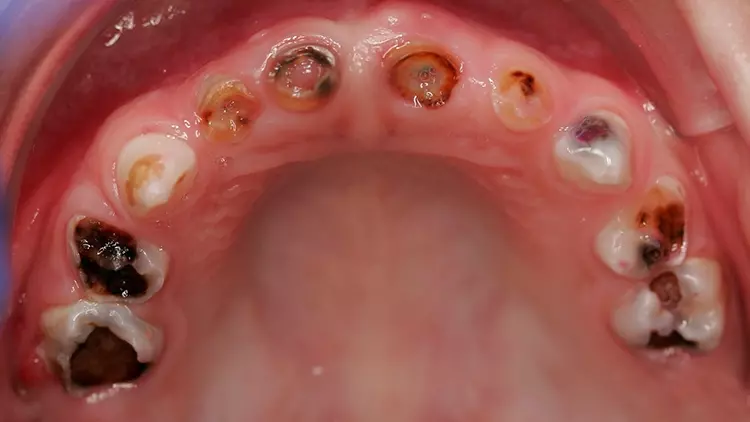
![Abb. 2: Die Studienlage spricht dafür [2], bei erhöhtem Wurzelkariesrisiko und/ oder aktiver Wurzelkaries eine hochfluoridhaltige Zahnpasta zu verschreiben. Nötig ist zudem die Anwendung von Interdentalbürstchen, in Kombination mit aufgetragener fluoridierter Zahnpasta.](https://dentalwelt.spitta.de/wp-content/uploads/2025/10/ZM_Osswald-korr2-jpeg.webp) New Africa/Adobe Stock
New Africa/Adobe StockBenötigt wird auch die Anwendung von Interdentalbürstchen, in Kombination mit aufgetragener fluoridierter Zahnpasta (Abb. 2). Bei allen Präventionsmaßnahmen ist zu beachten dass die Patienten häufig nicht mehr in der Lage sind, diese adäquat umzusetzen. Deshalb sollte überlegt werden, was gemacht werden kann, um die Mundhygiene älterer Patienten einfacher zu machen. Dazu gehört die Anwendung einer elektrischen Zahnbürste, evtl. die Modifizierung eines Bürstengriffes. Und die Patienten brauchen Unterstützung, weshalb es wichtig ist, dass Partner oder pflegende Angehörige die Prophylaxesitzung begleiten. Solange eine Wurzelkaries einigermaßen reinigbar ist, kann man sie arretieren, stellte Prof. Paris in diesem Zusammenhang fest.
Dazu muss man wissen, wie eine Wurzelkaries aussieht: Eine inaktive Wurzelkaries stellt sich eher dunkel, hart und glänzend dar, ist als Narbe zu verstehen und benötigt keine aktive Behandlung.
Im Vergleich dazu ist eine solche aktive Läsion tendenziell heller, weicher und muss an Lage und Tiefe orientiert behandelt werden. Sollte eine Arretierung nichtinvasiv erreichbar zu sein scheinen, sollten entsprechende Maßnahmen einer Restauration vorgezogen werden. Dazu werden die Patienten aufgeklärt, dass sie an der Stelle der kariösen Oberfläche besser putzen sollen.
Angewendet werden können auch hochkonzentrierte Fluorid-Lacke (˃20.000 ppm, z.B. Duraphat Lack). Silber-Diamin-Fluorid (SDF˃30%, cave schwarze Flecken bei versehentlichen Spritzern) findet eine zunehmende Bedeutung bei der Behandlung einer aktiven Wurzelkaries, weil man bei mangelnder Mundhygiene damit die Wurzelkaries relativ gut arretiert bekommt. Die Schwarzfärbung der behandelten Flächen spielt, weil an nicht sichtbaren Stellen lokalisiert, hier eigentlich keine Rolle.
Minimalinvasives Eingreifen
Kann die Läsion nicht arretiert werden, ist eine Restauration unerlässlich. Dabei ist Komposit das Material der Wahl, weil es auch bei Wurzelkaries das langlebigere Füllungsmaterial darstellt.
Das allerdings nur, wenn es gut anwendbar ist (nicht tief, schnell, einfach). Als Alternative können GIasionomerzemente und Glashybride eingesetzt werden. Im Therapieprozedere sind die klassischen Zugänge der Kavitätenpräparation oft ungeeignet und es sollte stattdessen ein horizontaler Zugang erwogen werden, um gesunde Zahnhartsubstanz nicht unnötig zu opfern und in die Gefahr einer Pulpenöffnung zu laufen. Auch wenn die atraumatische Restaurationstechnik (ohne rotierende Instrumente) gegenüber konventionellen Techniken mit höheren Versagensraten assoziiert ist, sollte sie bei schwierigem Zugang und bei pflegebedürftigen Patienten in Betracht gezogen werden. Der Einsatz von einseitig belegten diamantierten Ultraschallistrumenten, die oszillierend verwendet werden können, hat bei der Präparation den Vorteil, dass die Papille intakt bleibt und nicht blutet.
Die Füllung sollte im approximalen Bereich unter Mithilfe einer modifizierten Matrize gelegt werden, eventuell sollte noch versucht werden, diese zu stabilisieren, z.B. mit einem Keil, Teflonband, lichthärtendem Komposit, lichthärtender Kofferdam. Anschließend kann das Füllungsmaterial von der Seite her hereingespritzt werden, wobei sich bei dieser Lokalisation ein Glasionomerzement besser eignet als ein Komposit. Im halbfesten Zustand kann dann die Füllung bereits ein wenig ausgearbeitet werden.
Zum Abschluss seiner Ausführungen empfahl Prof. Paris, im Interesse dieser Patientenzielgruppe eine pragmatische Zahnheilkunde auszuüben. Dazu zählen auch eine Füllungsreparatur statt eines Füllungsaustausches oder der Zahnerhalt trotz einer Wurzellängsfraktur, die bei Älteren gar nicht so selten vorkomme.
Hier berichtete er über das erfolgreiche Herausnehmen längsfrakturierter Wurzeln. „Weniger ist meist mehr“ – damit kommt man den individuellen Bedürfnissen älterer Patienten häufig man besten nach, so das Fazit des Referenten am Ende seines hier zusammengefassten, sehr interessanten Vortrags.
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 



 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.