|
Getting your Trinity Audio player ready...
|
Schmerz sitzt nicht im Zahn
Prof. Dr. Hanns Ulrich Zeilhofer (Universität Zürich) führte aus, dass Schmerzen ein Sinnes- und Gefühlsergebnis sind: Schmerz sitzt nicht im Zahn, der entzündet ist, sondern Schmerz ist ein bewusstes Gefühl, was in der Gehirnrinde generiert wird. Schmerz ist immer eine persönliche Erfahrung, die in unterschiedlichem Ausmaß durch biologische (die genetische Ausstattung bestimmt die individuelle Schmerzempfindlichkeit), psychologische (Stress beeinflusst die Schmerzwahrnehmung) und soziale Faktoren beeinflusst wird. Deshalb müsse die Aussage des Patienten, dass er unter Schmerzen leide, auch vom Behandler respektiert werden.
Das von Zeilhofer erläuterte Pain-kills-Pain-Phänomen kennen Zahnärzte aus der Praxis: Patienten zwicken sich, bevor der Bohrer angesetzt wird, in den Finger und rufen dort einen lokalisierten Schmerz hervor, um den Schmerz am Zahn unterdrücken zu können. Prof. Attin nutzt das Phänomen bei Applikation einer Lokalanästhesie, vor allem bei der Infiltrationsanästhesie, und drückt dabei mit dem Spiegel ganz leicht auf den Knochen, damit der Patient vom eigentlichen Schmerz abgelenkt ist.
Zahnschmerzen sind häufig ein endodontisches Problem [1]
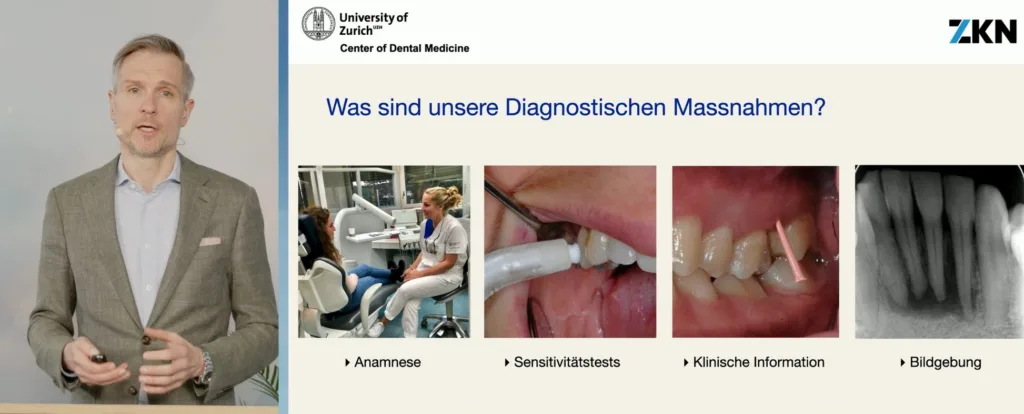
Endodontische Schmerzen verstehen und diagnostizieren: PD Dr. Dr. Dan-Krister Rechenberg (Endo Zürich) adressierte in diesem Zusammenhang an die Teilnehmer, bei endodontisch bedingten Zahnschmerzen die Anatomie und die Gewebe, die dort Schmerzen auslösen können (Pulpa, Periost, Parodont), zu kennen, da das diagnostisch sehr helfe (Abb. 1). Im Kontext der Diagnostik heißt es unabdingbar „keine Therapie ohne Diagnostik“. Als diagnostische Maßnahmen stehen die Anamnese, Sensitivitätstests, klinische Information und Bildgebung zur Verfügung. Zur spezifischen oralen Anamnese zählen Fragen nach der Art, Dauer, Lokalisation, Spontaneität der Symptome, wann sie stärker, wann schwächer sind eine große Rolle. Diese Schmerzbeschreibung helfe sehr stark, zur richtigen Diagnose zu kommen. Aber cave: Schmerzmittel reduzieren die diagnostische Genauigkeit.
 ZKN
ZKNSchmerzreize, die Zahnärzte aus diagnostischen Gründen auslösen, werden mit Sensitivitätstests (Thermometrie, elektrischer Pulpatest, Probetrepanation) erfasst. Hier ist der Kältetest nach wie vor Standard und hochsignifikant bei der Unterscheidung irreversible Pulpitis vs. apikale Parodontitis [2]. Rechenberg gab den Teilnehmern den Tipp, den Kältetest immer mit einem Zahn, an dem sie einen idealen Zahnnerv vermuten, zu vergleichen, damit der Patient weiß, was ihn erwartet. Erst dann sollten sich Behandler langsam dem Zahn nähern, den sie schon in Verdacht haben. Hitzetests kann man z.B. mit Guttapercha durchführen, ist in der Praxis aber minder gang und gäbe, weil Patienten weniger angeben, auf Hitze empfindlich zu sein. Dass gar nicht so selten falsch positive Ergebnisse auftreten, dürfe man nicht vergessen: Ursache sei z.B. „die Obliteration, wo der Zahnnerv schon so fein ist, dass er nicht mehr so aktiv diese Reize weiterleiten kann“.
Klinische Informationen zu Schmerzen erhält man z.B. über Palpation, Zahnbeweglichkeit und Perkussion. Perkussion sei der Haupttest bei einem Akutzustand. Er ist kein Pulpatest, sondern eine Reduktion der Schmerzschwelle um 70% aufgrund der durch Entzündung hypersensibel gewordenen Propriorezeptoren, d.h., Reize wie Kauen können plötzlich Schmerzen ausmachen und Zahnärzte können das diagnostisch als Hilfsmittel nutzen. So konnte studienbasiert gezeigt werden, dass die diagnostische Trennschärfe mit Perkussion noch besser war als die alleinige Aussage des Patienten: 90% der Zähne wurden korrekt identifiziert (vs. 70%) [3].
Bildgebung ist keine Schmerzdiagnostik, aber Röntgenbilder zeigen eine gute Korrelation hinsichtlich der Ausbreitung der periapikalen Infektion auch im Seitenzahnbereich [4]. Die DVT hat die Diagnostik im Vergleich zum Zahnfilm maßgeblich verbessert und ein gutes Gerät sei sehr sensibel in der Diagnostik. So zeigten Patel et al. [5], dass selbst bei irreversiblen Pulpitiden die Läsion/periapikalen Veränderungen in 56% der Fälle schon im DVT-Bild vorhanden waren. Nun sei das DVT zwar keine Indikation für Pulpadiagnostik, aber „wenn man eines hat und dieses vorhanden ist, kann man das tatsächlich offensichtlich zu einem gewissen Prozentsatz darauf darstellen“, so Rechenberg.
Schmerzmanagement endodontischer Schmerzen
Im Alltag sind die akuten endodontischen Infekte häufig und erfordern fast immer eine klinische Intervention – und sei es nur der Füllungstausch. Antibiose wird dagegen nur noch in Ausnahmefällen empfohlen, wenn sich die Infektion ausbreitet oder eine Immunsuppression vorliegt. Chronische endodontische Infekte sind dagegen deutlich seltener. Hier muss man vorsichtig sein, die Differenzialdiagnose ist entscheidend (z.B. idiopatischer Zahnschmerz, MAP). Wenn es sich nicht um einen lokalen Infekt handelt, muss man den Patienten an die entsprechend spezialisierten medizinischen Kollegen überweisen.
Okklusales Reduzieren helfe in einer Akutsituation (irreversible Pulpitis [vitale Zähne], symptomatische apikale Parodontitis) relativ schnell. Rechenberg selbst hat bei Zähnen, die keine großen Restaurationen (Krone, Overlay) tragen, allerdings Hemmung, diesen Schritt auszuführen und empfiehlt in einem solchen Fall mit dem Patienten zu diskutieren, ob diese Maßnahme der richtige Weg ist.
Zahn offenlassen? Bei der reversiblen und irreversiblen Pulpitis sei diese Maßnahme kontraindiziert, da beim Zahn, der offen gelassen wird, die Infektion in den periapikalen Bereich verschleppt wird und das immer schwieriger zu reinigen sei. Auch bei der symptomatischen apikalen Parodontitis mache das Offenlassen keinen Sinn, weil der Infekt im Wurzelkanal noch nicht so etabliert ist. Beim akuten apikalen Abszess kann man dagegen als Notfalllösung den Zahn offenlassen, wenn keine Alternative möglich ist, und so formulierte Rechenberg: „Durch den Zahn sind schon alle Bakterien der Mundhöhle gelaufen, der infiziert sich nicht mehr“.
Ibuprofen vor einer endodontischen Behandlung? Laut Rechenberg ist eine Prämedikation nur selten notwendig, da es nur in Ausnahmefällen schwierig sei zu anästhesieren. In 95% der Fälle wirke die Anästhesie und eigentlich versage sie nur, wenn die Anästhesietechnik nicht stimmt.
Und was sagt man den Patienten zur Schmerzkontrolle? Wird korrekt therapiert, sind Patienten sieben Tage nach der Wurzelkanalbehandlung schmerzfrei, innerhalb der ersten ein bis zwei Tage verbessert sich die Situation aber schnell [6].
Hypnose gegen Schmerzen
Dass Hypnose gegen Schmerzen funktioniert, stellte Dr. Jeannine Radmann, Zahnärztin und Trainerin der DGZH e.V., anhand mehrerer Videos aus der Patientenbehandlung vor (Abb. 2). Die Forschung zur Hypnose sei in der Medizin sehr etabliert, in der Zahnmedizin dagegen seien die Daten leider nicht so robust, was laut einem systematischen Review und Metaanalyse [7] auch an der sehr großen Heterogenität der vorhandenen Studien liegt. Trotzdem konnten die Autoren zeigen, dass Hypnose intra- und postoperative Schmerzen sowie den Bedarf an Analgetika bei verschiedenen zahnärztlichen Eingriffen wie Zahnextraktionen reduziert. Auch für die zahnärztliche Behandlung von Kindern mit niedrig dosiertem Midazolam (oral 0,4 mg/kg) in Kombination mit Hypnosetechniken erwies sie sich als wirksame Option [8]. Radmann führte aus, dass die meisten Anwendungen von Hypnose tatsächlich auch in Kombination mit Anästhesie stattfinden, weil (Zahnarzt-)Angst die Schmerzwahrnehmung verstärkt und (neben Würgereiz) Hauptindikation für die meisten Hypnoseanwendungen sei.
 ZKN
ZKNHypnose sei ein Vorgang, der in einen anderen Bewusstseinszustand – die Trance – führt. In diesem anderen Bewusstseinszustand ist das Gehirn absolut fokussiert auf eine Wahrnehmung, alles andere rückt in den Hintergrund: So kommt es in Trance zu einer verringerten Aktivität im frontalen Kortex und in der linken, logisch-analytischen Hemisphäre, während in der rechten Hemisphäre – zuständig für Kreativität, Imagination und das Unbewusste – die Aktivität hochgefahren wird. In diesem Zustand ist der Patient sehr empfänglich für Suggestionen, die man als Gedankenvorschläge versteht. Diese nimmt das Gehirn als mentale Instruktion auf (ohne rational zu bewerten) und führt sie aus. Trance sei ein ganz natürlicher Zustand, der mehrfach täglich von Menschen eingenommen wird (= Alltagstrance), z.B. bei langen Fahrten im Auto oder Zug, bei denen wir tagträumen. Obwohl Trance alltäglich sei, stellt es für Patienten eine große Herausforderung dar, diese auf dem Zahnarztstuhl auszuführen, während intraoral gearbeitet wird. Das Rezept einer erfolgreichen Hypnose läuft deshalb nach dem Schema Vorgespräch, Induktion, Behandlung und Dehypnose ab. Radmann beschrieb Hypnose als eine andere Art der Kommunikation – letztlich seien es auch nur Worte, die das Ziel einer entspannten Zahnbehandlung haben. Ihr Lieblingssatz: „Gib den Mund zur Reparatur ab und gehe dahin, wo du jetzt lieber bist.“
Auch die weiteren Vorträge beschäftigten sich mit der Schmerzkontrolle: von Aufbissschmerzen und sonstigen Schmerzen nach Füllungstherapie (Prof. Dr. Dr. h.c. Thomas Attin, Zürich), bei Ex und Ost. (Prof. Dr. Dr. Frank Tavassol, Halle), bei Senioren und Pflegebedürftigen (Prof. em. Dr. Dr. h.c. Frauke Müller, Genf) sowie bei Kindern mit Kreidezähnen (Prof. Dr. Katrin Bekes, MME, Wien), idiopathischen Zahnschmerzen (Prof. Dr. Matthias Zehnder, PhD, Zürich), parodontalen Schmerzen (Prof. Dr. Patrick Schmidlin, Zürich), akuten/persistierenden chronischen myoarthropathischen Schmerzen (Prof. Dr. Jens Christoph Türp, MSc, M.A., Basel), schmerzhaften Mundschleimhautveränderungen (Prof. Dr. Michael Bornstein, Basel), bis hin zu den 10 wichtigsten Medikamenten in der Zahnmedizin und was jeder Zahnarzt und jede Zahnärztin darüber wissen muss (Prof. Dr. Andreas Filippi, Basel).
Im Bericht genannte behandlungsbezogene Empfehlungen beruhen auf Informationen aus den Vorträgen und unterliegen möglichen Irrtümern bei der Wiedergabe. Deshalb besteht keine Haftung.
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 





 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.