Sind die geforderten anatomischen Voraussetzungen gegeben und verfügt der Behandler über ausreichend Erfahrung und Kompetenz, führt das nachfolgend beschriebene Vorgehen zu einem vorhersagbaren Langzeitergebnis [2].
Anamnese und Befund
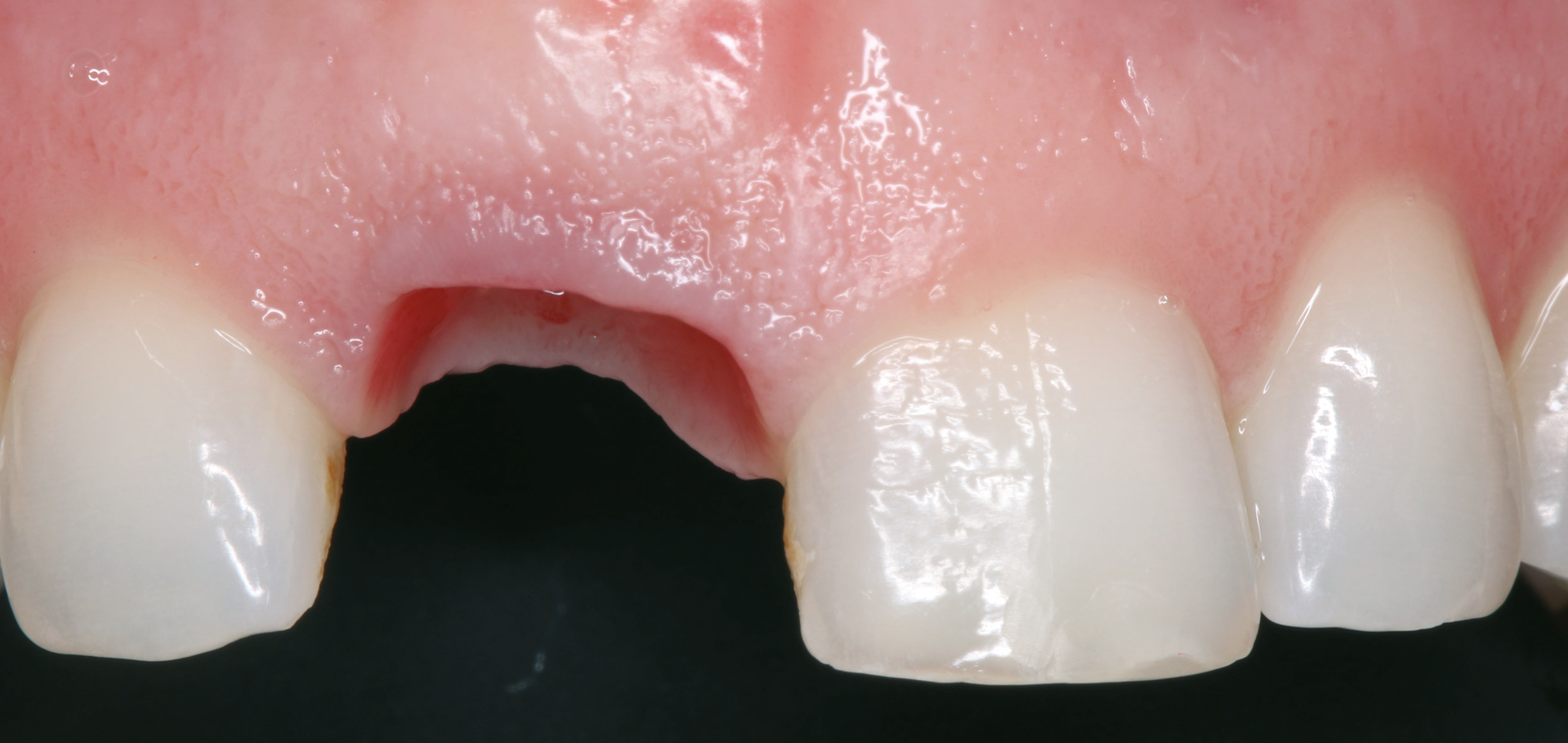
Die 32-jährige Patientin stellte sich mit einer persistierenden Aufhellung apikal des Zahnes 11 vor. Aufgrund eines Frontzahntraumas wurde bereits alio loco der Zahn 11 mit einer Wurzelbehandlung sowie eine Wurzelspitzenresektion versorgt. Die Patientin äußerte den Wunsch nach einer langfristigen Lösung.
Klinisch wies die Patientin einen dicken Gewebe-Phänotyp auf (Abb. 1). Zum Zeitpunkt ihrer Vorstellung konnte keine akute Infektion festgestellt werden. Radiologisch war die bukkale Lamelle am Zahn 11 intakt. Zusätzlich war das Knochenangebot apikal des Zahnes 11 ausreichend (Abb. 2).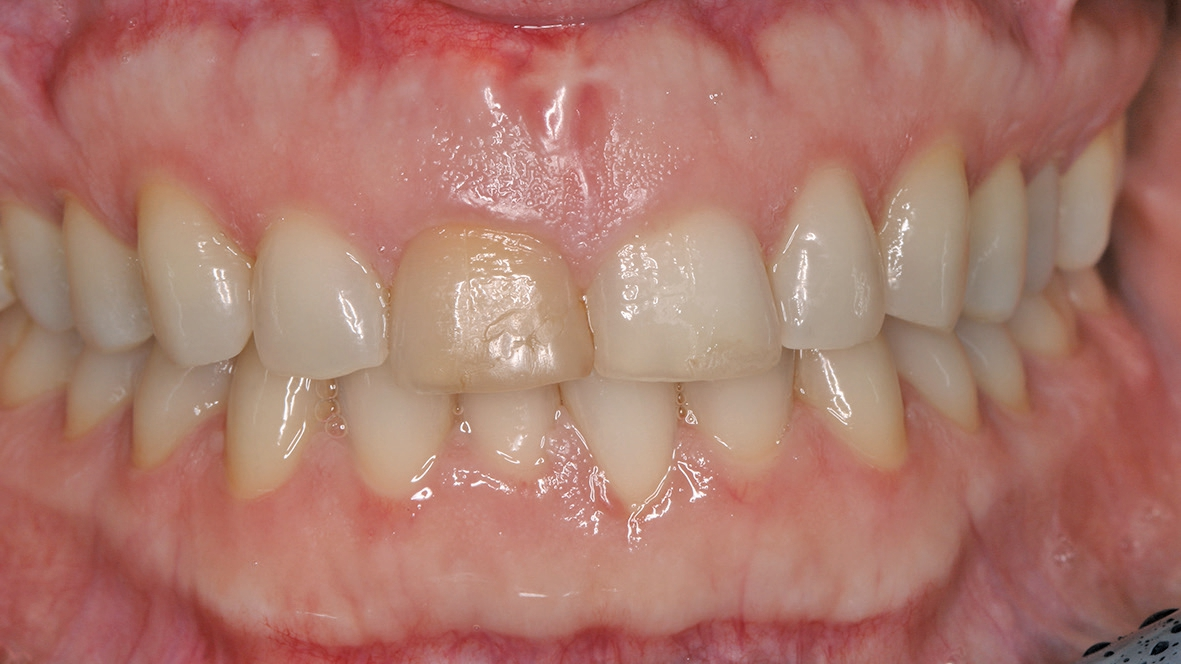 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann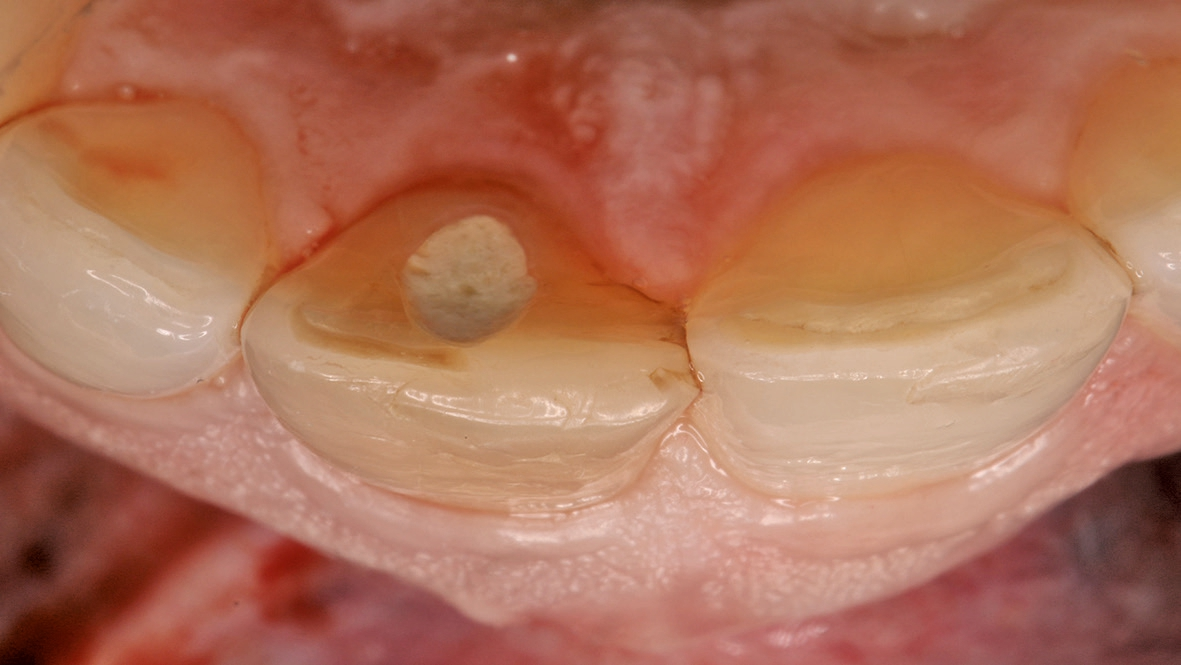 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann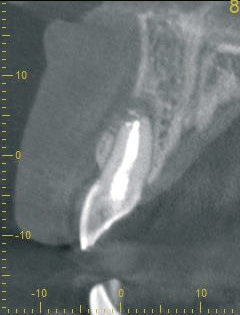 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann
Die Ausgangslage konnte für ein ästhetisches Behandlungsergebnis nach einer Sofortimplantation mit kontrollierter Sofortbelastung insgesamt als günstig beurteilt werden.
Behandlungsablauf
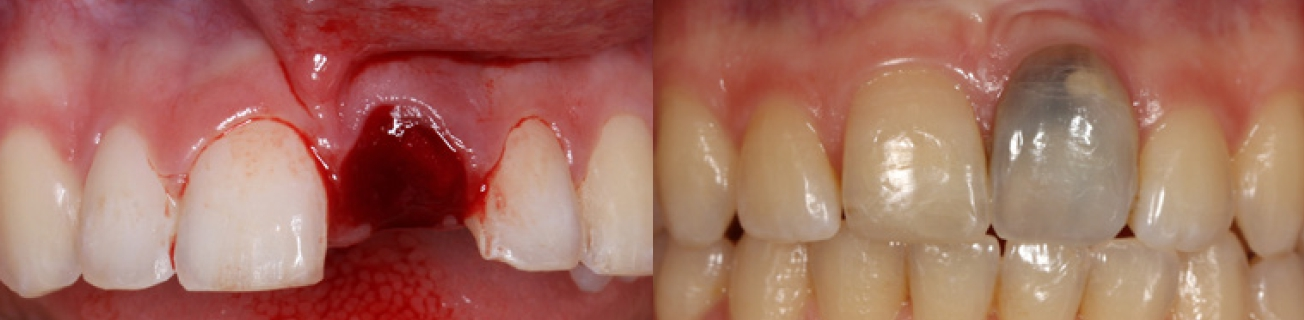
Der erste Schritt der Behandlung ist die gewebeschonende Entfernung des Zahnes, in diesem Fall mit dem Benex-System. Hier wird durch eine axiale Kraftübertragung der Zahn schonend entfernt (Abb. 3). Dieses Vorgehen ermöglicht den Erhalt der wertvollen anatomischen Strukturen (Abb. 4).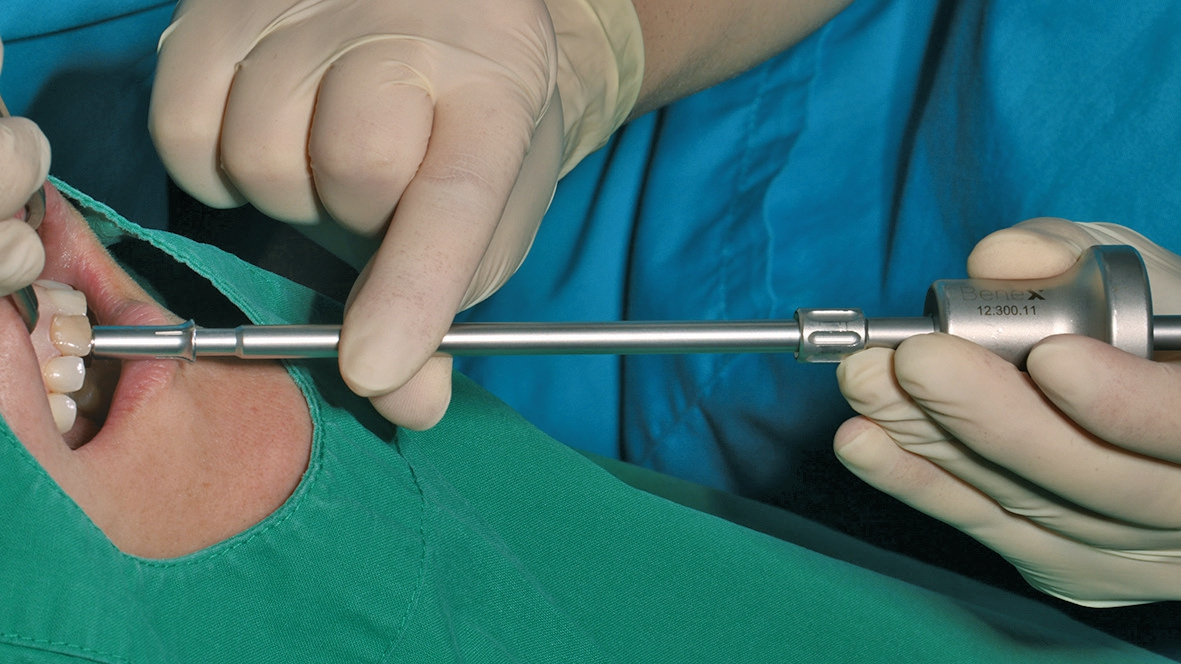 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann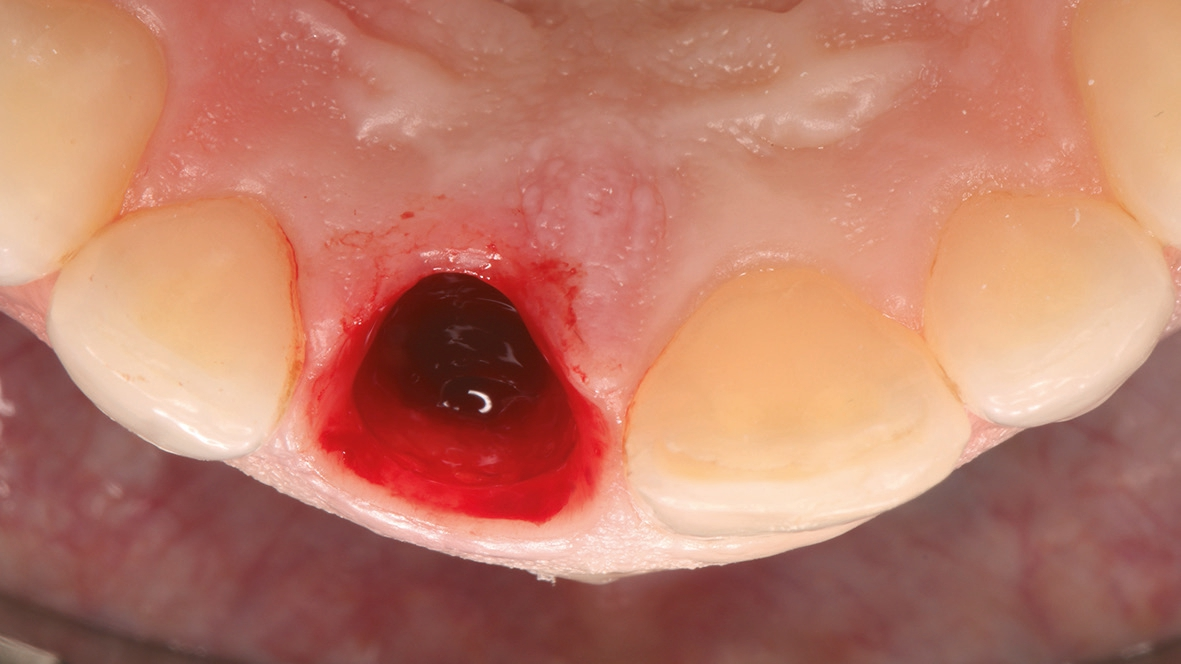 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann
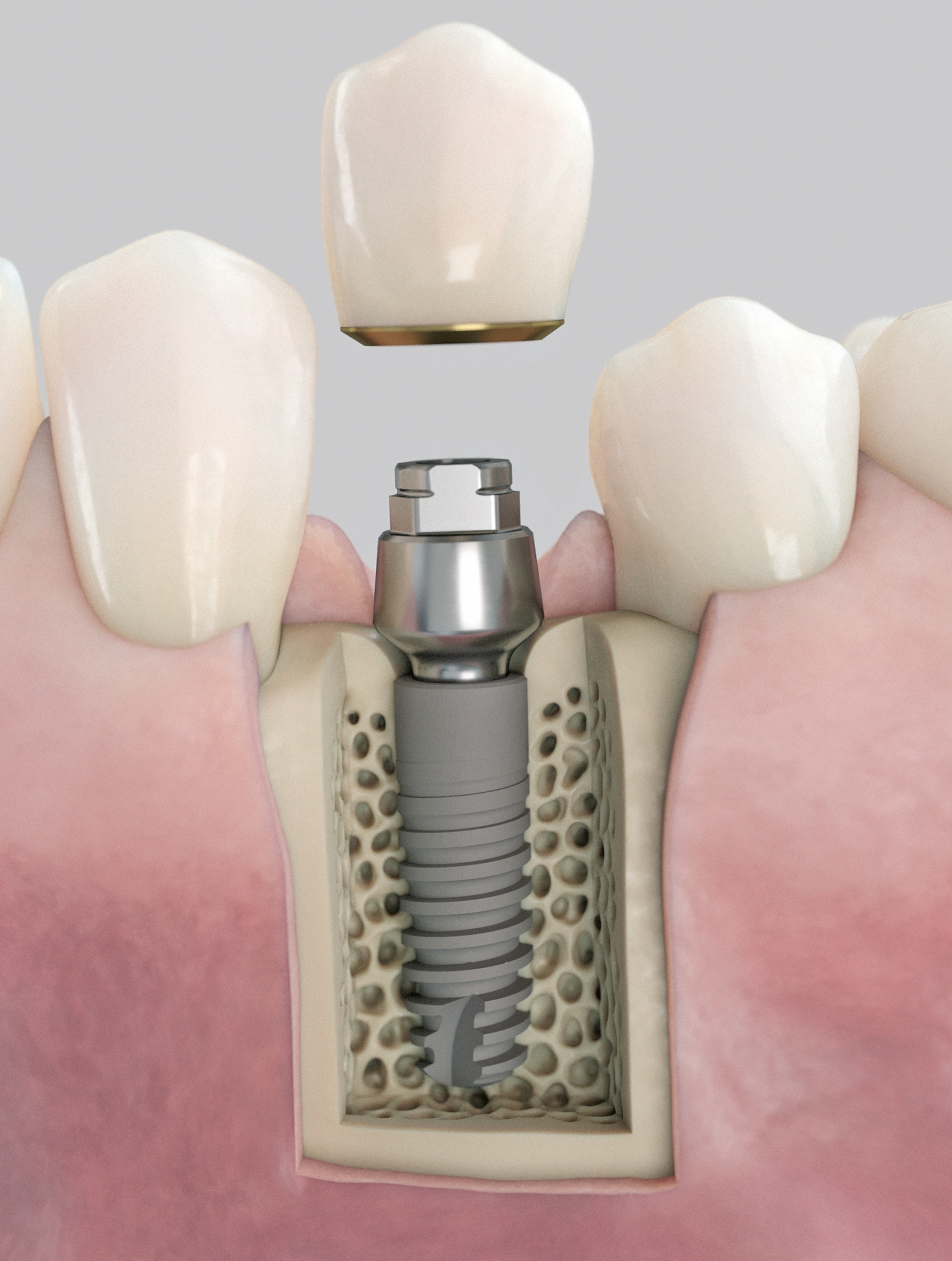
Die unterdimensionierte Aufbereitung des Implantatlagers (Abb. 5a-c) sowie die Anwendung eines Implantates mit aggressiver konischer Makrogeometrie (Abb. 6 und 7) erlauben das Erreichen einer adäquaten Primärstabilität (Abb. 8). Die Dimensionsveränderung des Alveolarknochens nach Zahnextraktion kann durch eine Sofortimplantation nicht beeinflusst werden [3]. Um diesen Heilungsprozess positiv zu beeinflussen, wird der Spalt zwischen dem Implantat und der bukkalen Knochenlamelle mit einer Kombination von langsam resorbierbarem xenogenen Material und Eigenknochenspänen aufgefüllt (Abb. 9). Diese Maßnahme dient dem Versuch, das Blutkoagulum zu stabilisieren und die Atrophie im Bereich der fazialen Seite des Implantates zu kompensieren. Diese Art der Augmentation kann die vestibulär- orale Schrumpfung zwar nicht komplett verhindern, aber signifikant reduzieren [4]. Um das ursprüngliche Volumen der Region zu bewahren, ist die zusätzliche weichgewebige Augmentation mit einem Bindegewebstransplantat empfehlenswert (Abb.10a-e) [5].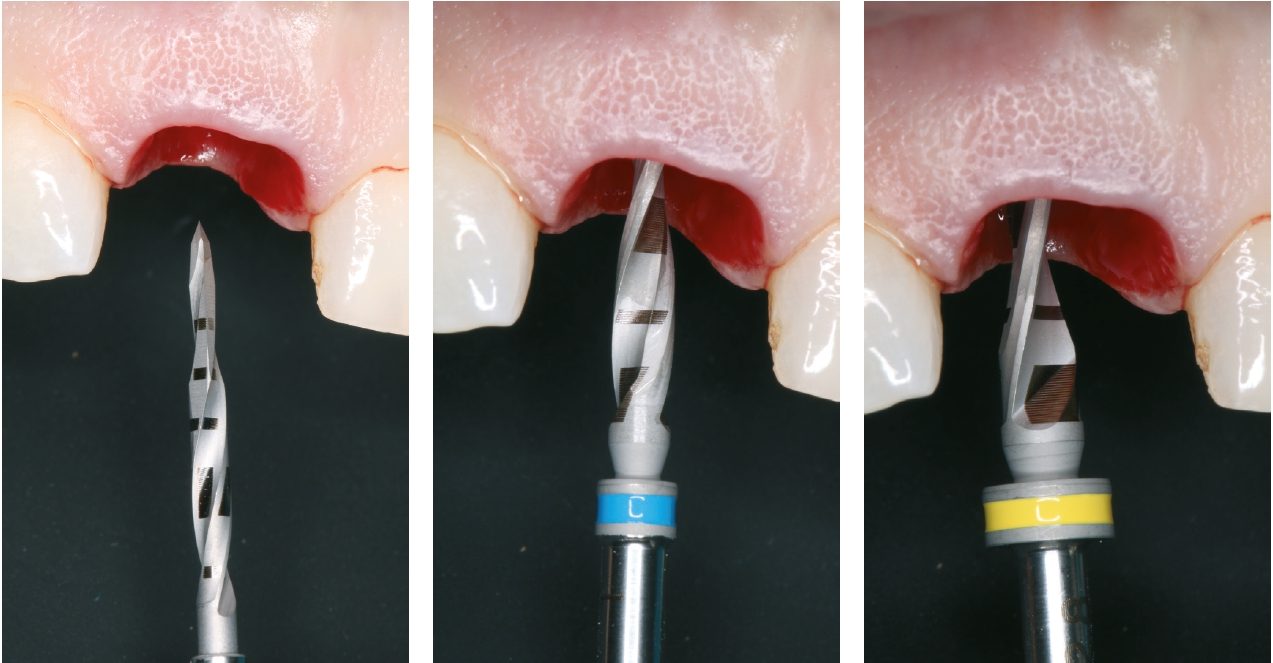 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann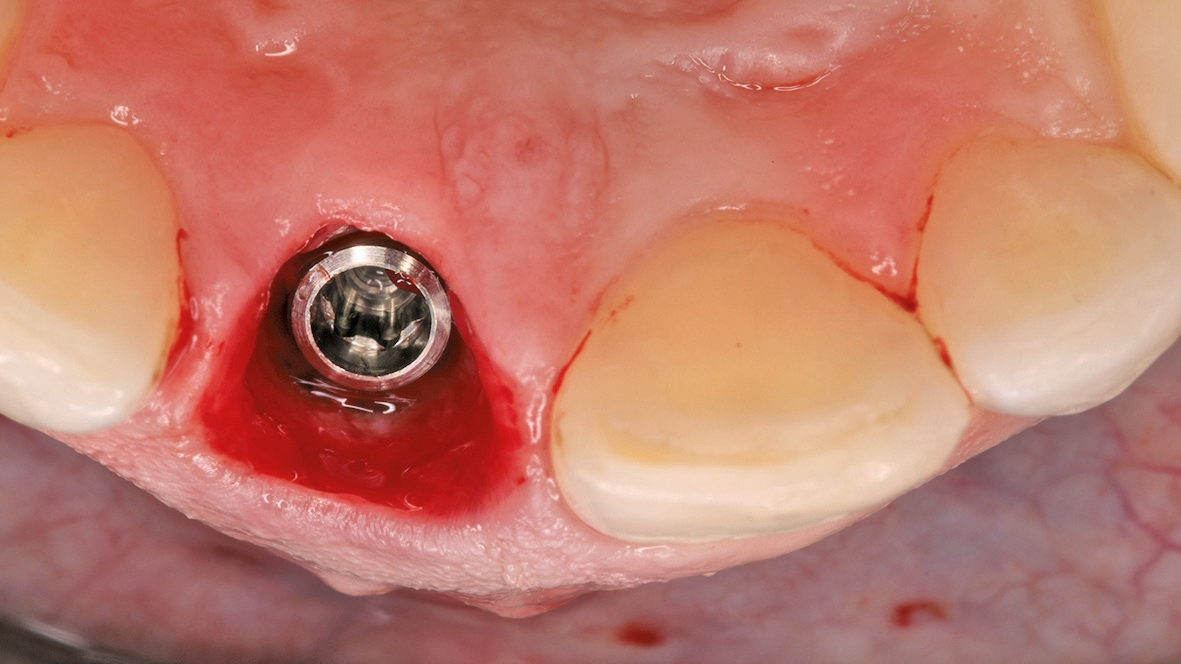 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann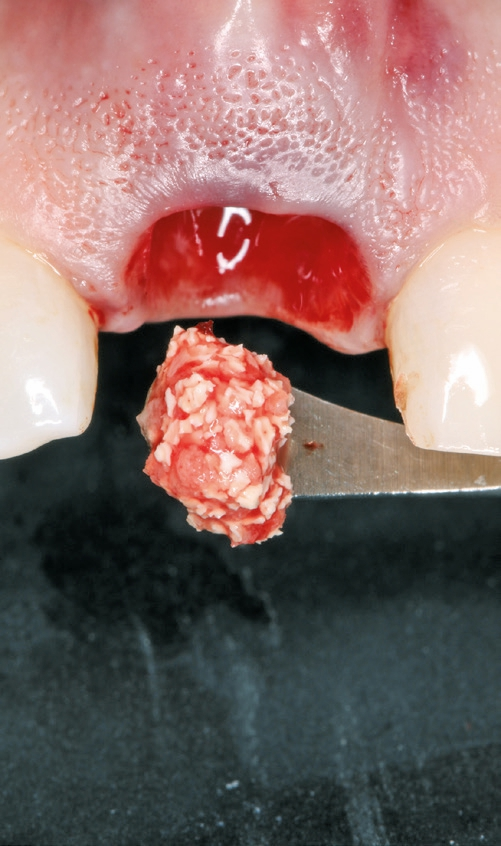 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann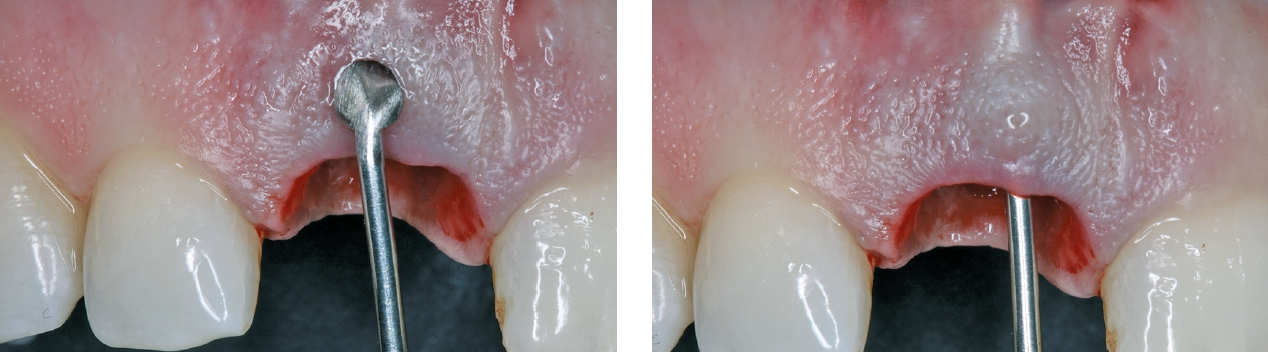 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann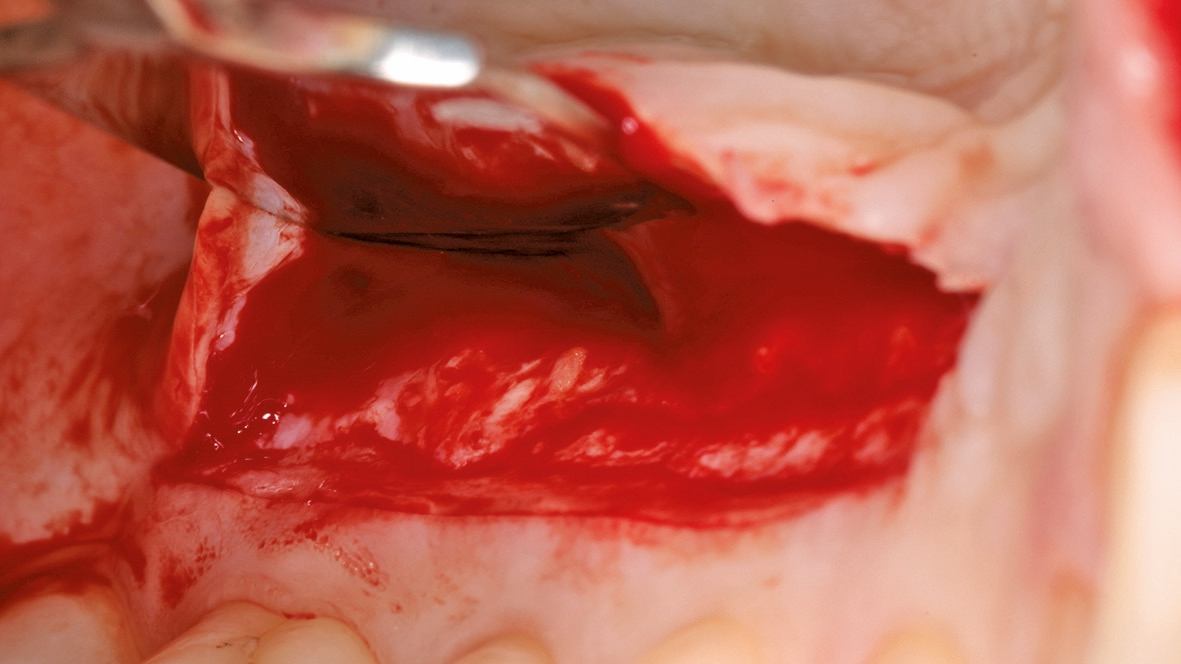 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann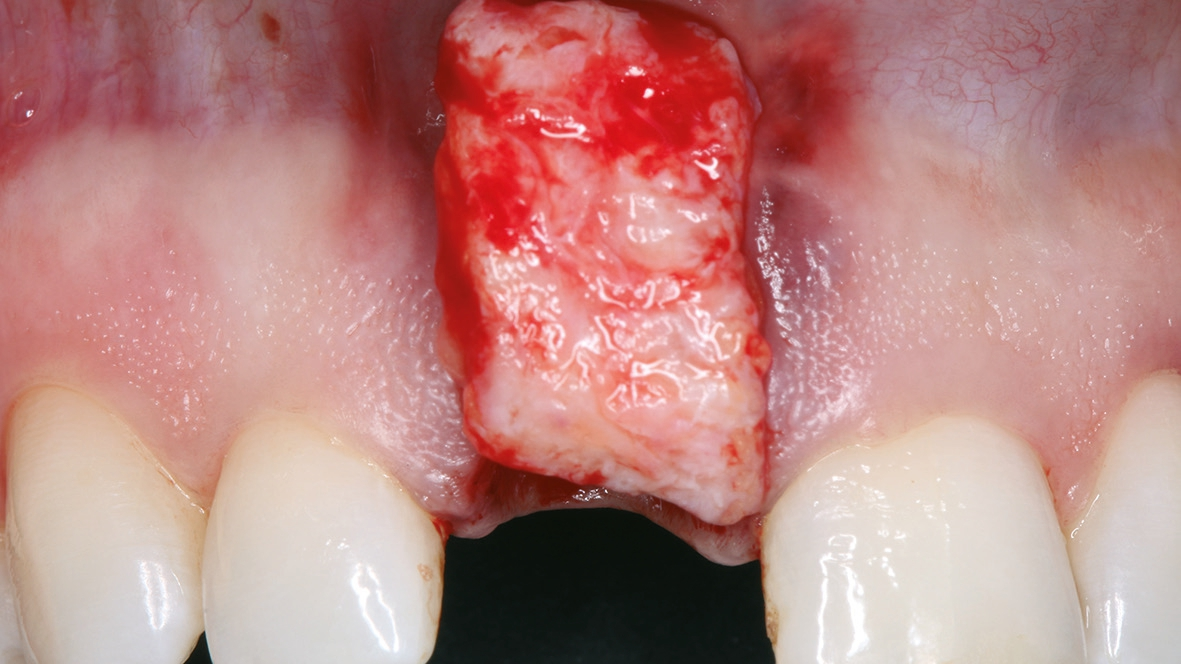 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann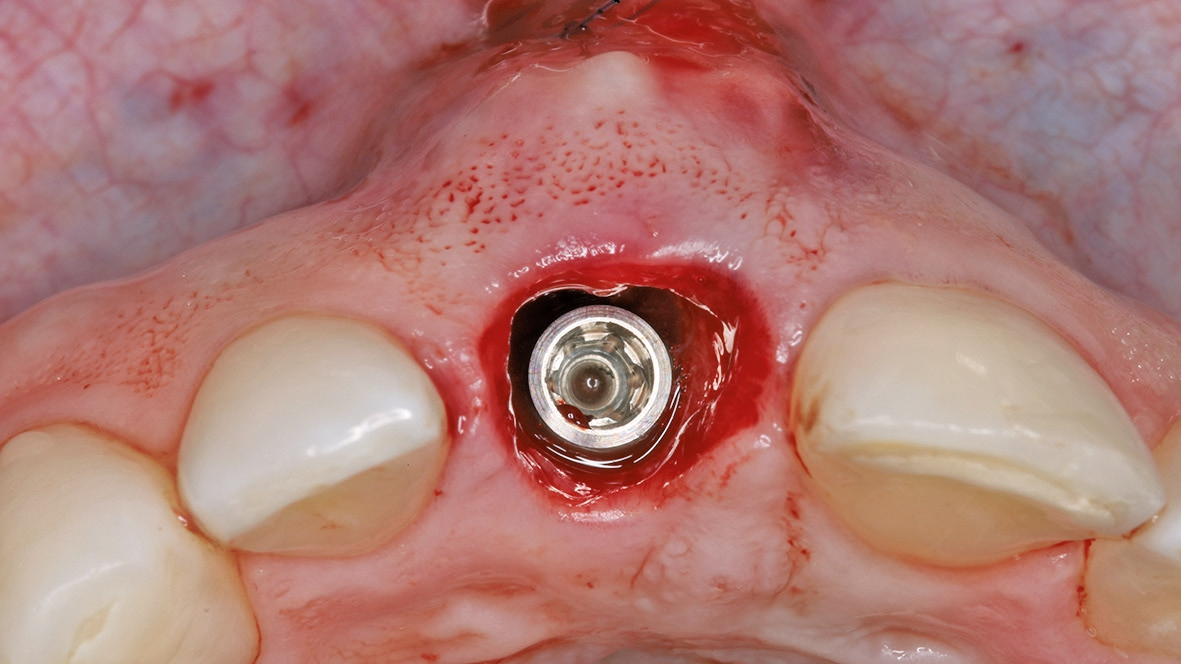 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann
Um das marginale Weichgewebe inklusive der Papillen zu stützen und somit den Kollaps der parodontalen Strukturen zu verhindern, ist die sofortige provisorische Versorgung sinnvoll. Die Eigenzahnkrone der Patientin wird auf ein verschraubtes Provisorium umgearbeitet und am Tag der Operation eingegliedert (Abb. 11 und 12). Der Patientin wurde weiche Kost für die nächsten 10 Wochen verordnet.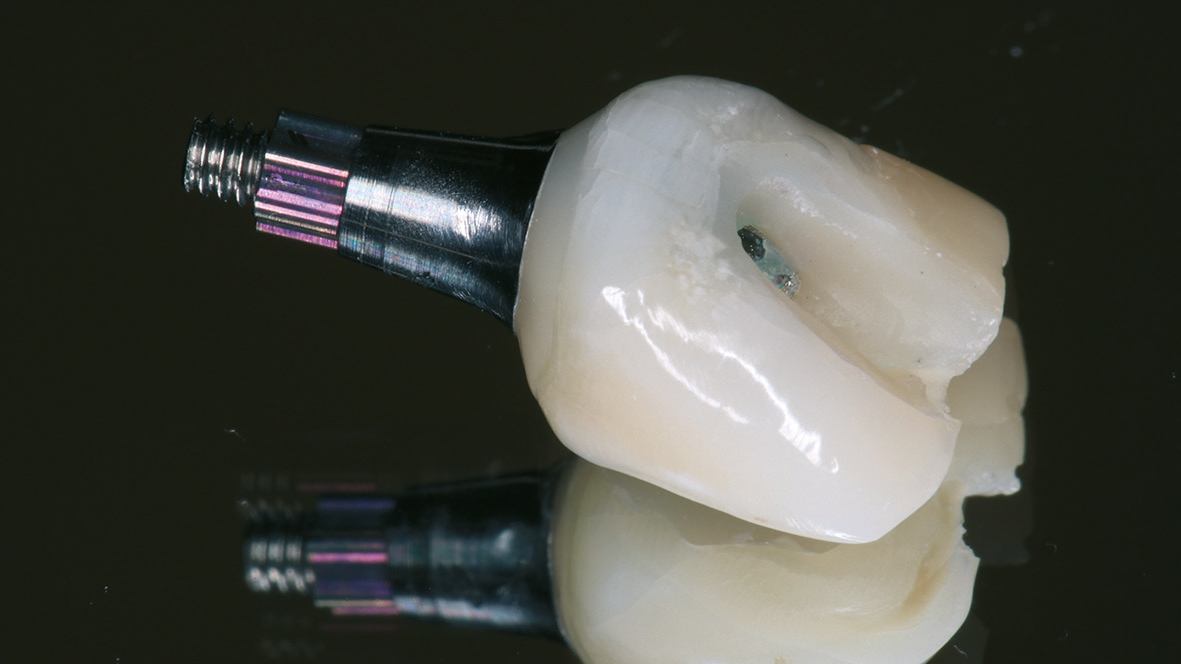 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann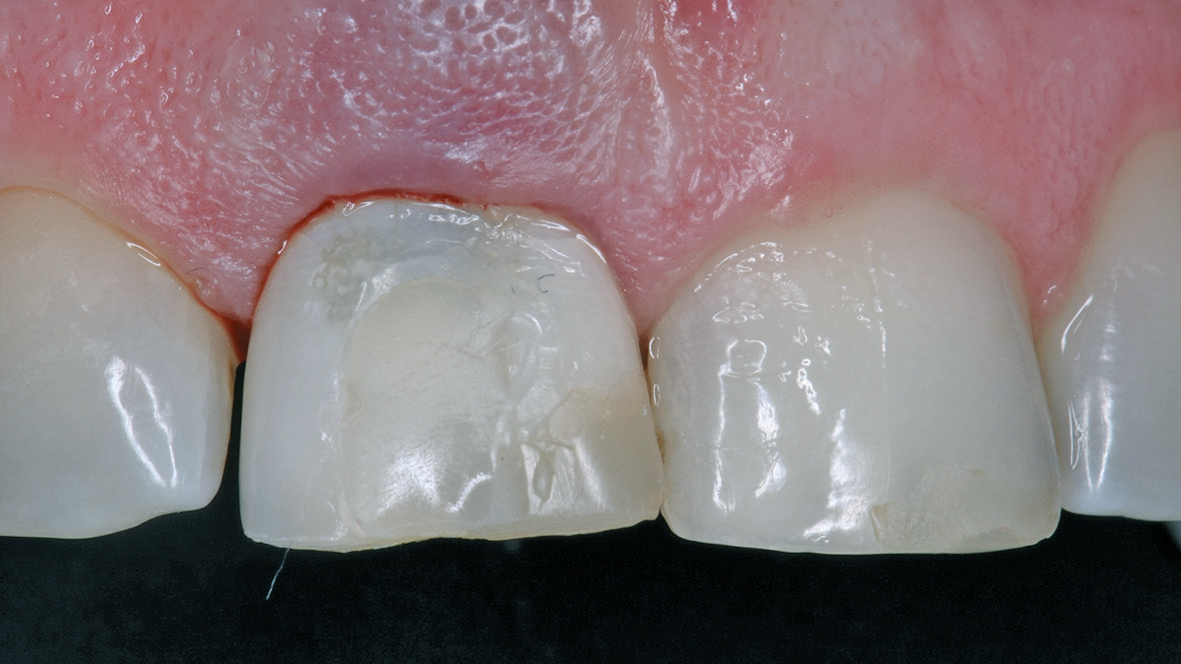 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann
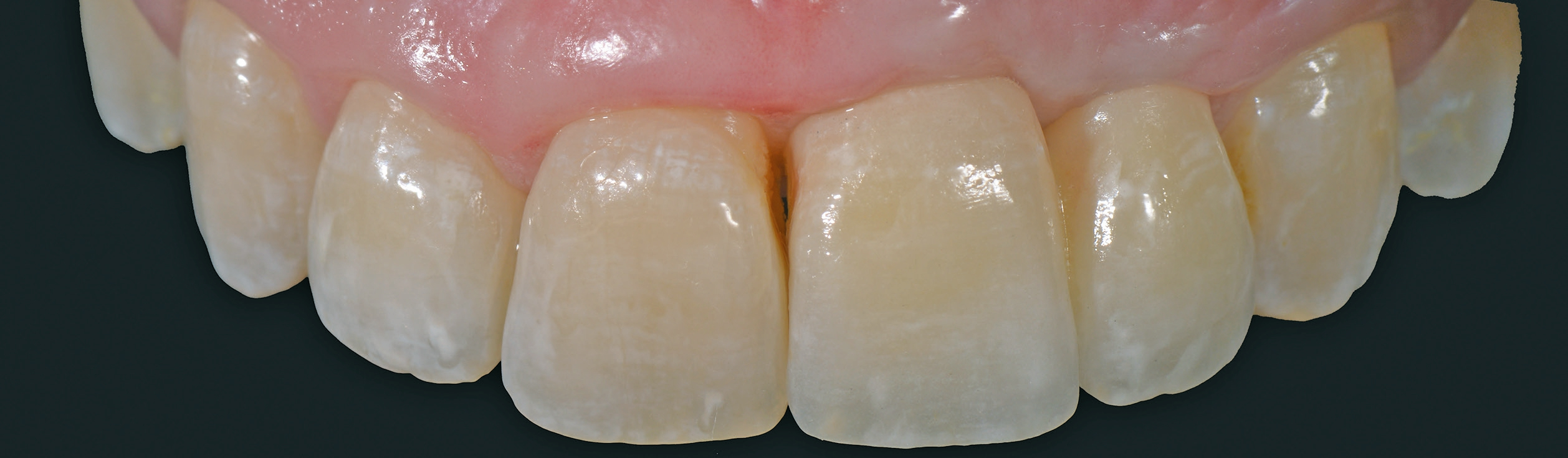
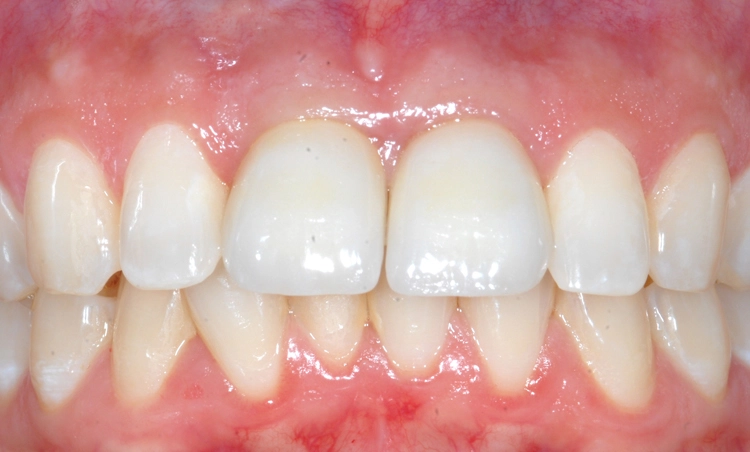
Die definitive Versorgung findet nach einer Heilungszeit von vier Monaten statt (Abb. 13a und b). Ein Hybrid- Abutment aus Zirkoniumdioxid sowie eine vollkeramische Krone aus Glaskeramik sorgen für die Wiederherstellung der verlorenen Zahnkrone (Abb. 14 und 15). Die radiologische Untersuchung zeigt eine reizlose periimplantäre knöcherne Regeneration (Abb. 16a-c).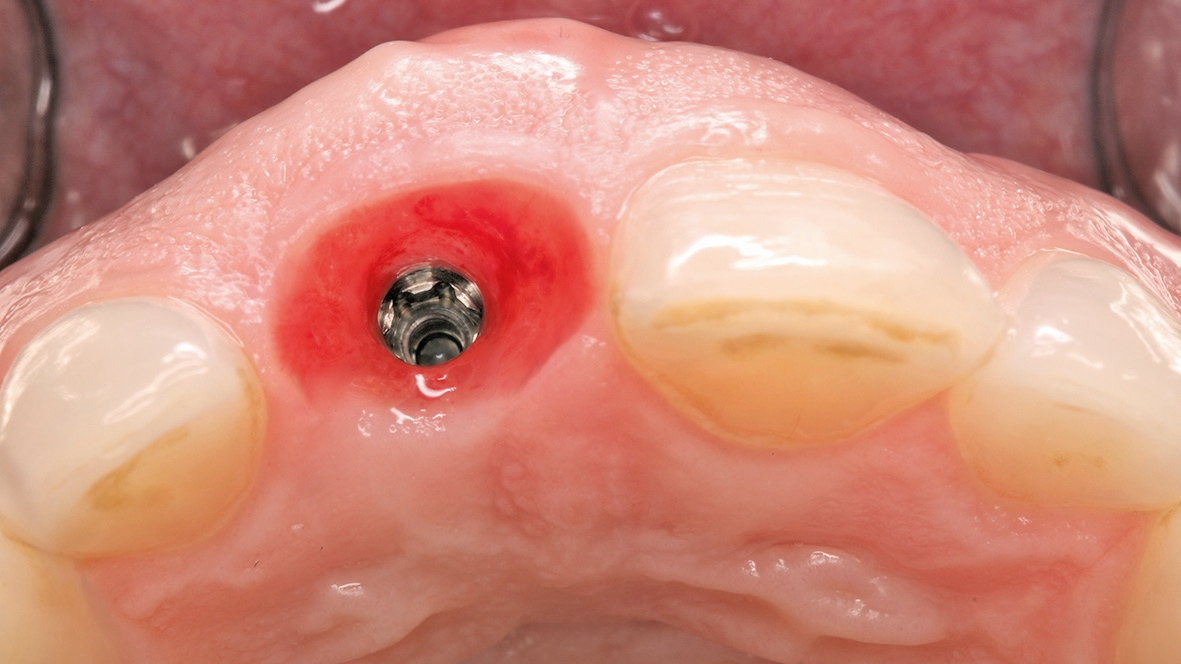 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann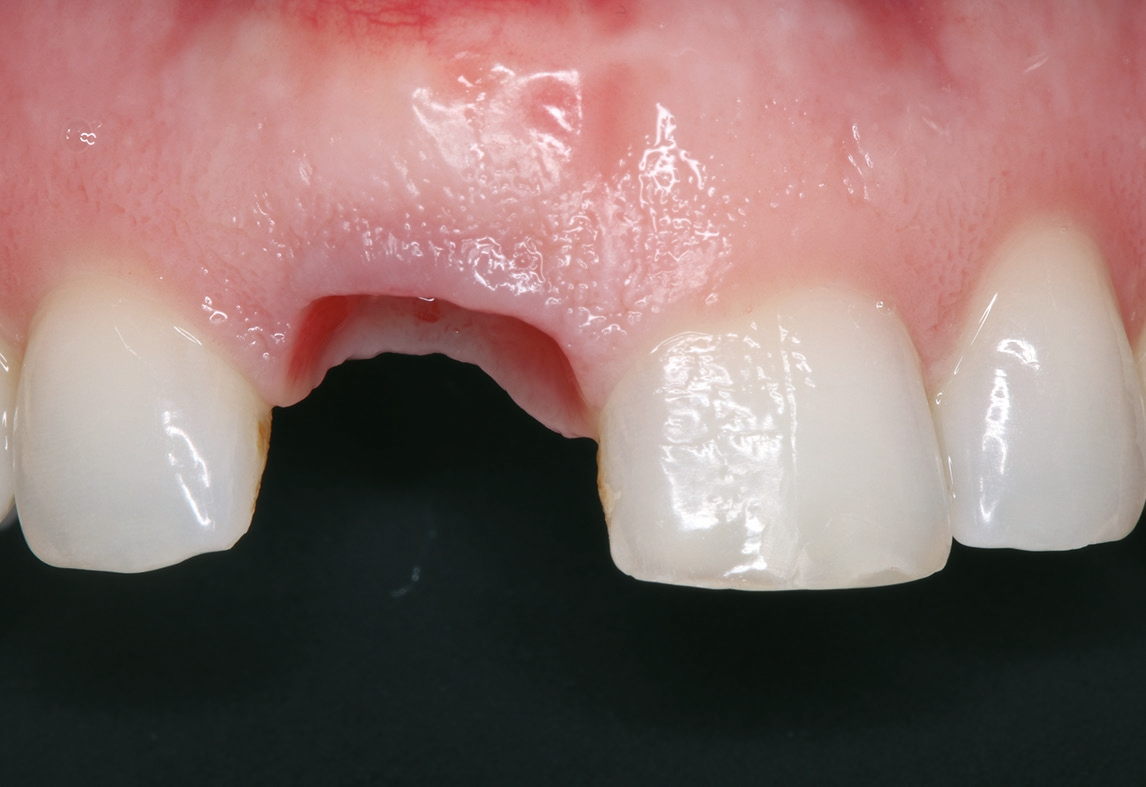 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann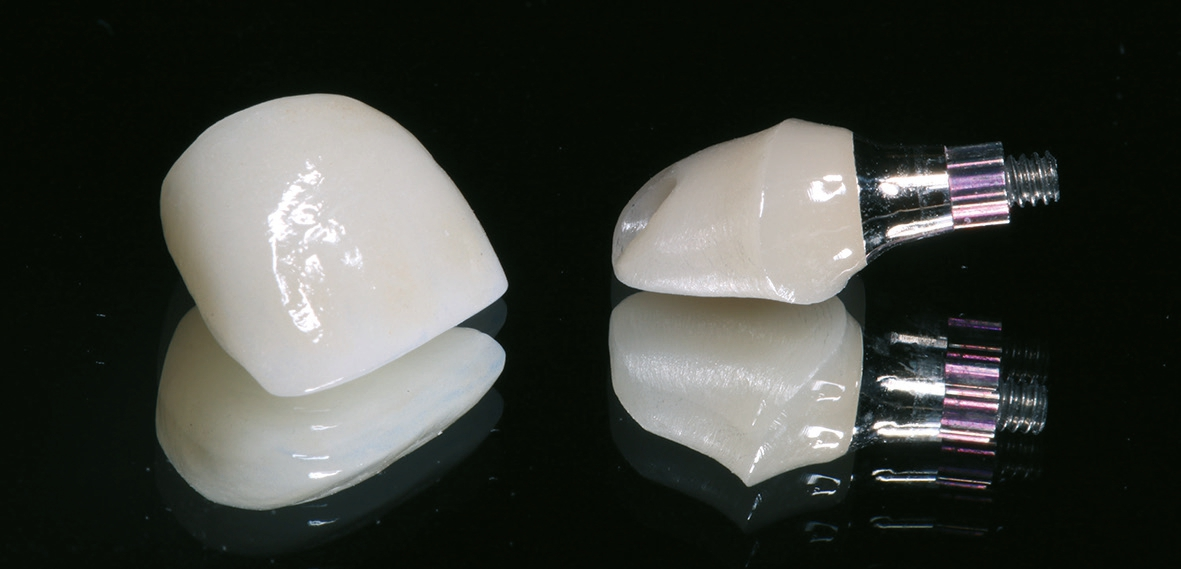 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann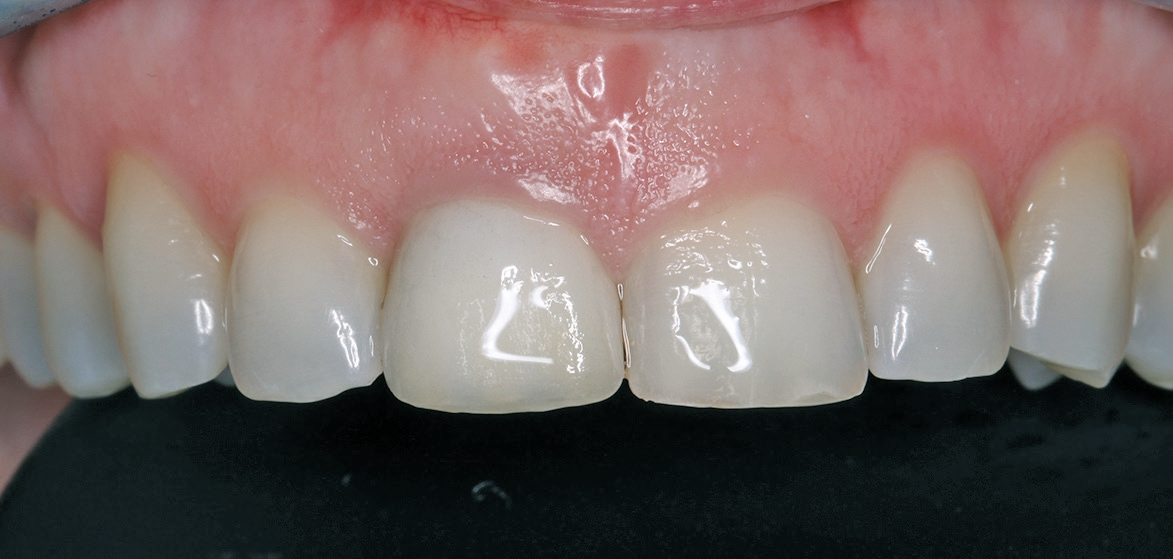 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann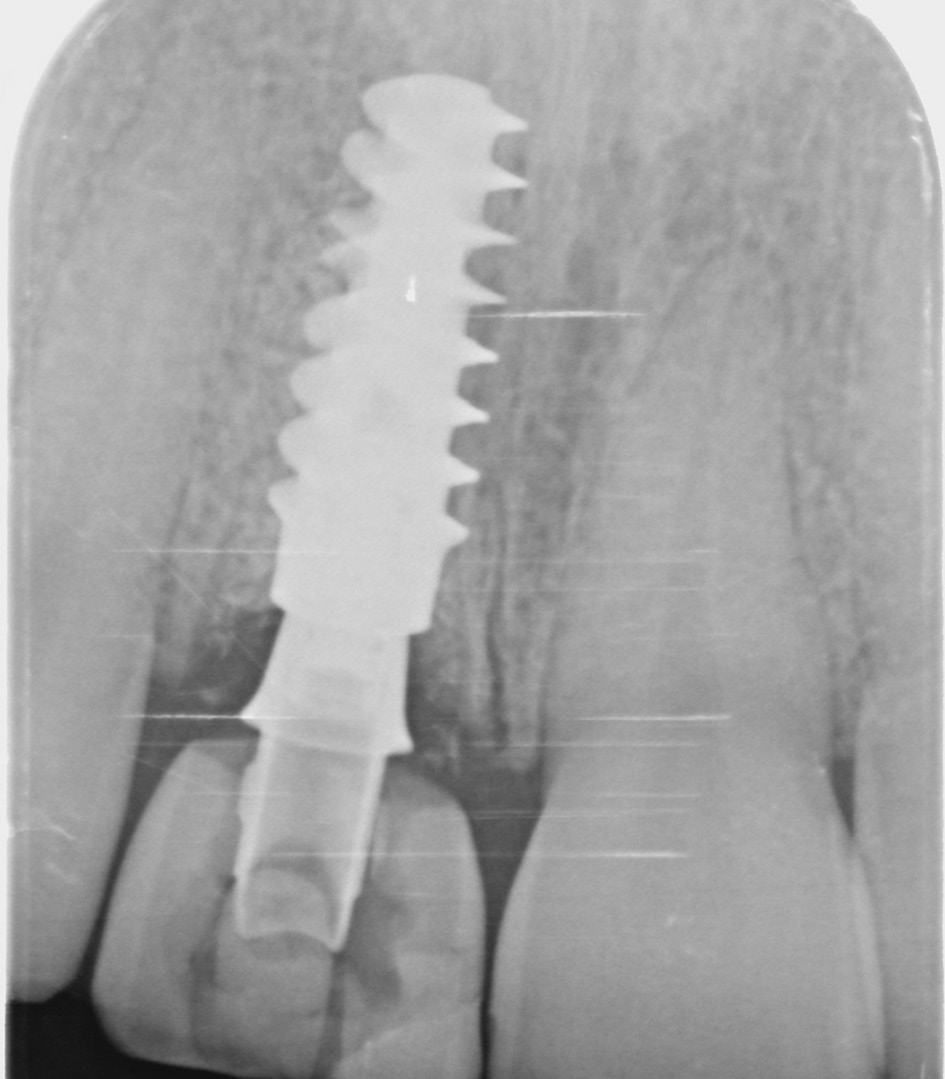 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann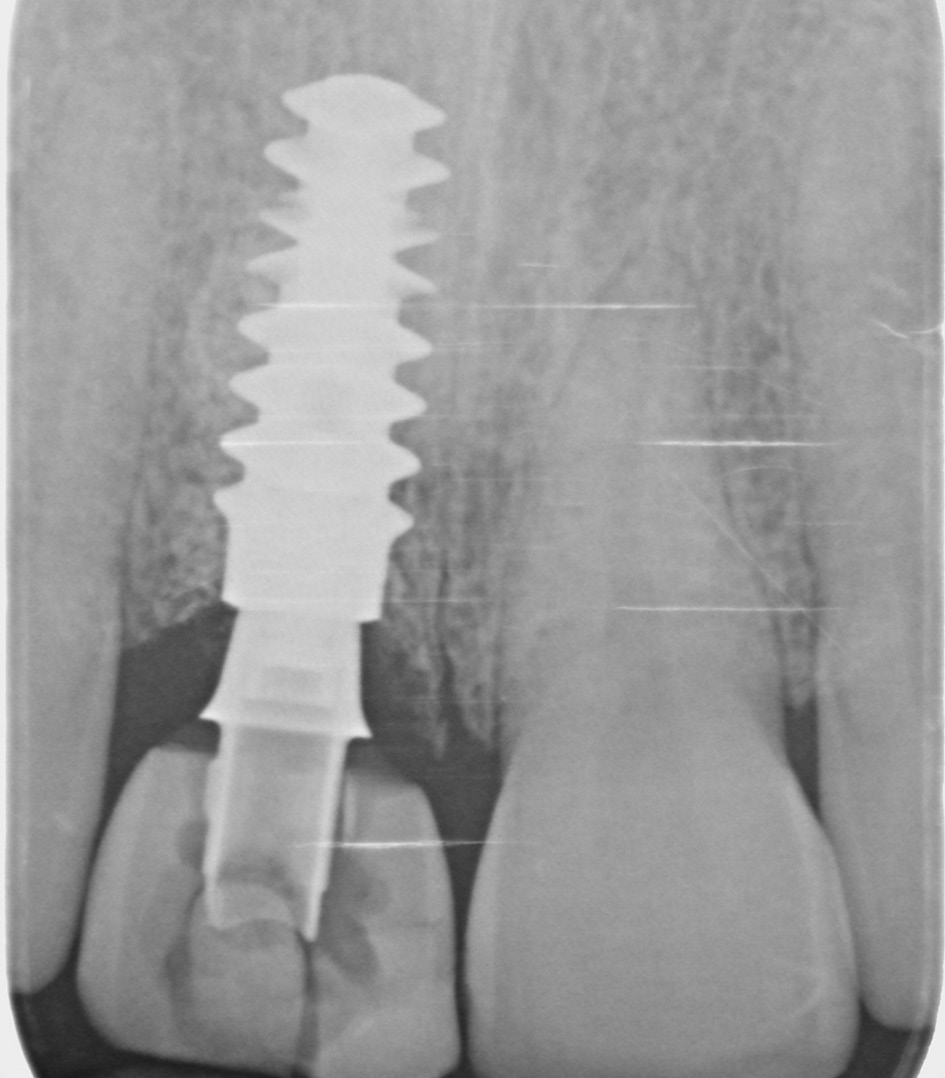 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann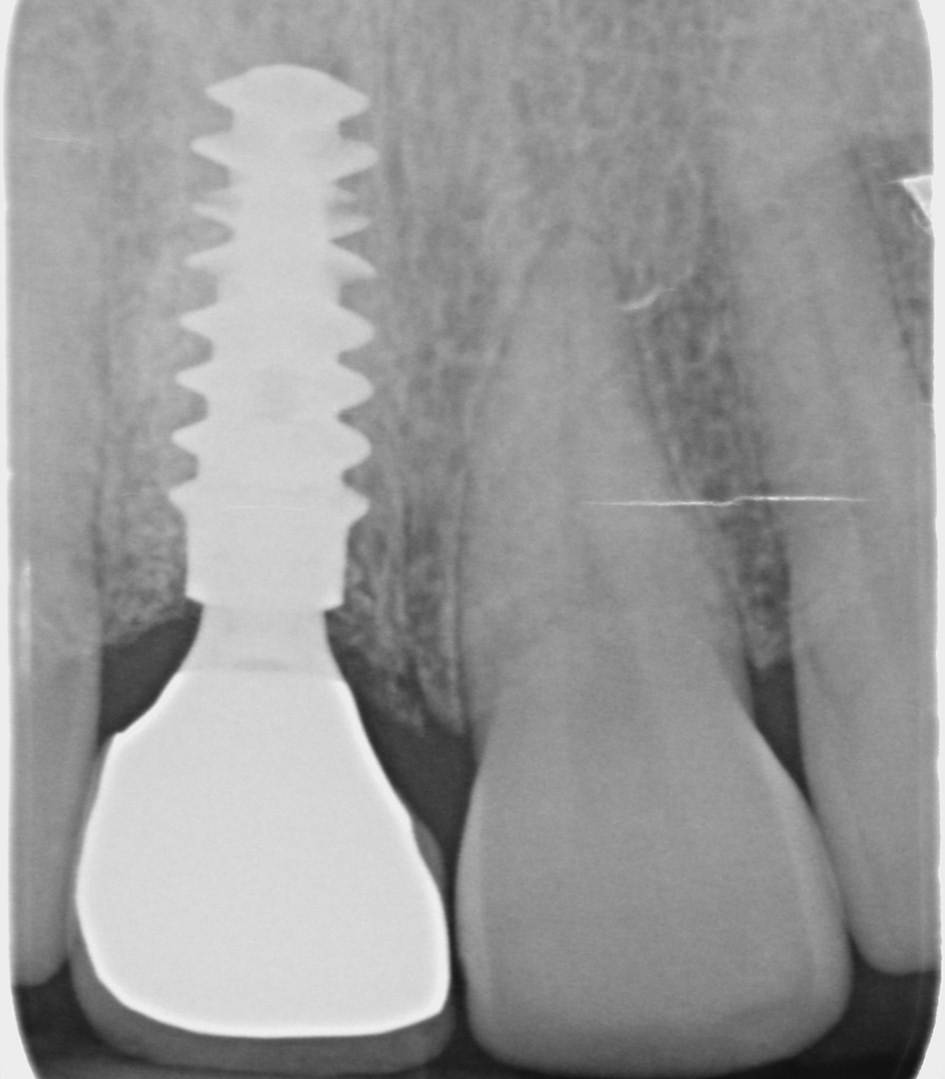 Dr. Grizas, ZTM Lindemann
Dr. Grizas, ZTM Lindemann
Fazit
Für den implantatprothetischen Ersatz eines zentralen Frontzahnes in einer geschlossenen Zahnreihe sollten verschiedene biologische, chirurgische sowie restaurative Faktoren beurteilt werden und in einem klaren Behandlungskonzept zwischen Zahnarzt und Zahntechniker definiert sein. Das hier vorgestellte Konzept ermöglicht es, bei korrekter Patientenauswahl, ein prognostizierbares, ästhetisches und naturidentisches Erscheinungsbild zu erzielen.
Näheres zu den Autoren des Fachbeitrages: Dr. Eleftherios Grizas, ZTM Nina LindemannBildquellen sofern nicht anders deklariert: Unternehmen, Quelle oder Autor/-in des Artikels
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 

 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.