|
Getting your Trinity Audio player ready...
|
Teil 1 dieser Artikelserie befasste sich mit Zusammenhängen zwischen Endodontie und Herz-Kreislauf-Erkrankungen, Diabetes, Autoimmunerkrankungen, Darm- und Lebererkrankungen sowie Erkrankungen des rheumatischen Formenkreises [3]. Im zweiten Teil wurden Zusammenhänge mit Erkrankungen des hämatopoetischen Systems, Allergien, Osteoporose und Virenerkrankungen thematisiert [4]. Der hier vorliegende dritte und letzte Teil der Serie beschäftigt sich mit Veränderungen im Gesundheitsstatus, die auf Lifestyle-Faktoren zurückzuführen sind (Nikotin, Alkohol, Ernährung, Fitness) und für die Assoziationen zu endodontischen Erkrankungen nachgewiesen sind. Darüber hinaus werden nicht krankhafte Veränderungen der Allgemeingesundheit (Schwangerschaft, Stillzeit, Alter) angesprochen, die aus endodontischer Sicht relevant sein können, ebenso wie endodontische Aspekte der Strahlentherapie im Kopfbereich. Wie bereits bei den zuvor diskutierten Allgemeinerkrankungen handelt es sich nicht um kausale Zusammenhänge, sondern um Assoziationen, die aber durchaus auch bidirektionaler Natur sein können.
Lifestyle und Endodontie: Ernährung, Alkohol und Nikotin
Der Einfluss von Nikotin und Alkohol auf die Allgemeingesundheit und speziell das Herz-Kreislauf-System sowie den Knochenstoffwechsel ist bekannt [5], ebenso Assoziationen mit endodontischen Erkrankungen wie Pulpitis und Parodontitis apicalis. In jüngster Zeit wurde auch dem Zusammenhang zwischen Endodontie und Ernährung/Lifestyle verstärkt Beachtung geschenkt. Für viele Grundlagendaten liegen aber bislang nur Nachweise aus Tierstudien vor.
Rauchen
In einer Querschnittsstudie wurde kein signifikanter Unterschied in der Prävalenz apikaler Parodontitiden, ihrem Schweregrad und der Prävalenz endodontisch behandelter Zähne bei Rauchern/-innen, ehemaligen Rauchern/-innen und Nichtrauchern/-innen gefunden [6]. In einer Longitudinalstudie zur Inzidenz von Wurzelkanalbehandlungen bei männlichen Patienten mit Beobachtungszeiträumen von 2 bis 28 Jahren wiesen Zigarettenraucher ein 1,7-mal und damit signifikant höheres Risiko der Notwendigkeit einer Wurzelkanalbehandlung auf als Nichtraucher. Das Risiko stieg mit der Dauer des Konsums, die Dauer der Abstinenz verringerte das Risiko. Pfeifen- oder Zigarrenrauchen hatten keinen Einfluss [7]. Einer Metaanalyse zufolge weisen Raucher/-innen knapp 2,8-mal häufiger eine apikale Parodontitis sowie 2,7-mal häufiger einen wurzelkanalbehandelten Zahn auf als Nichtraucher/-innen [8]. Hoher Nikotinkonsum führt zur Vasokonstriktion mit folgender reduzierter Sauerstoffzufuhr und vermindertem Abtransport bakterieller Abbauprodukte und resultierender Knochendestruktion [9]. Exzessiver Nikotinkonsum verursacht eine verminderte Osteoblastendifferenzierung, eine Stimulation der Osteozytenapoptose und eine verstärkte Osteoklastenaktivität [10]. Im Tierversuch resultierte Nikotinkonsum in größeren Ausdehnungen apikaler Läsionen, mehr entzündlichen Infiltraten und einer erhöhten Anzahl osteoklastischer Zellen [11].
Ernährung
Ernährungsbedingte Fettleibigkeit, Übergewicht und das metabolische Syndrom, eine Kombination aus abdomineller Adipositas, Bluthochdruck, Fettstoffwechselstörung und Insulinresistenz sind heute Erkrankungen mit weltweiter Relevanz und betreffen mehr als 600 Millionen Menschen, zwischen 6 und 43% der jeweiligen Bevölkerungen [12]. Eine stark fetthaltige Ernährung verursacht durch Beeinflussung zellulärer Signalwege eine vermehrte Infiltration von Immunzellen in die Periapikalregion apikal gesunder Zähne; erkrankte Zähne zeigten deutlich ausgedehntere apikale Läsionen [13]. Die mit Hyperlipidämie assoziierten Entzündungsreaktionen imponieren durch deutlich erhöhte Plasmalevel proinflammatorischer Zytokine bei gleichzeitig schlechter Knochenqualität und -dichte [14].
Im Tierversuch verursachte eine stark fetthaltige Ernährung signifikant ausgedehntere apikale Läsionen mit mehr entzündlichen Infiltraten und eine geringere Knochendichte. Die Kombination von Parodontitis apicalis und stark fetthaltiger Diät erhöhte im Tierversuch die Insulinresistenz und die TNF-α-Konzentration. Eine Diät mit Omega-3-ungesättigten Fettsäuren reduzierte im Tierversuch nach Induktion apikaler Läsionen das Ausmaß an Knochenverlust im Vergleich zur Kontrollgruppe. Durch eine Reduktion proinflammatorischer Marker im Serum wird das periapikale Entzündungsgeschehen positiv beeinflusst [15–18]. In Kombination mit körperlicher Betätigung war dieser Effekt – ebenfalls im Tierversuch – noch ausgeprägter [19].
Im Tierversuch gelang es, durch Einnahme von Fischöl die sich nach Pulpaexposition entwickelnden periapikalen Resorptionsprozesse zu stoppen. Es wird vermutet, dass Osteoklasten über eine gedrosselte Prostaglandin-E-Synthese und Präosteoklasten über Veränderung der Expression des TNF-α gehemmt werden [20]. Zwischen gesundem Lifestyle und dem Vorliegen einer apikalen Parodontitis sowie der Einhaltung einer mediterranen Diät, gutem Schlaf, dem Stresslevel und regelmäßiger körperlicher Aktivität bestehen signifikante Assoziationen. Die Nichtbeachtung gesunder Ernährung war mit einem vierfach erhöhten Risiko des Auftretens einer apikalen Parodontitis verbunden [21].
Alkohol
Insgesamt drei Millionen Erwachsene zwischen 18 und 64 Jahren hatten im Jahr 2018 in Deutschland eine alkoholbezogene Störung (Alkoholmissbrauch: 1,4 Millionen; Alkoholabhängigkeit: 1,6 Millionen). 7,9 Millionen Menschen der 18- bis 64-jährigen Bevölkerung konsumieren Alkohol in einer gesundheitlich iskanten Form (mehr als 12 g Reinalkohol (Frauen), bzw. 24 g (Männer) [22].
Im Tierversuch resultierten chronischer Alkohol- und Nikotinkonsum in größerer Ausdehnung apikaler Läsionen, mehr entzündlichen Infiltraten und osteoklastischen Zellen, insbesondere bei Kombination beider [23,24]. In einer weiteren Studie zeigten die Tiere mit einer Alkoholernährung ein niedrigeres Gewicht und mehr entzündliche periapikale Infiltrate als die Kontrolltiere [25]. Nach Alkoholexposition erhöhte sich bei Ratten die Phosphorkonzentration im Serum, das Kalziumlevel änderte sich nicht. Es zeigte sich röntgenologisch eine geringere Knochendichte in der Periapikalregion, bei einigen Tieren entwickelten sich schwere Entzündungen und apikale Parodontitiden [26]. Eine 30-tägige Exposition zu 5- oder 10-prozentigen Alkohollösungen bewirkte im Tierversuch keinen signifikanten Effekt auf die Entwicklung einer apikalen Parodontitis, 15- oder 20-prozentige Lösungen beförderten die Exazerbation apikaler Läsionen, verstärkten die Entzündungen und die Osteoklastenaktivität [27]. Ebenfalls im Tierversuch verursachten Alkohol und Nikotin eine geringere Knochendichte und höhere Werte für die proinflammatorischen Enzyme IL-1ß, IL-6, und TNF-α sowie die Konzentrationen zahlreicher weiterer Parameter (Cholesterol, Glyzeride, Laktat, Pyruvat, Albumin, Bilirubin, Kalzium u.a.m.). Die chronische Exposition beider Substanzen verstärkte die Effekte [28].
Rotwein reduziert hingegen die Ausbildung einer apikalen Parodontitis und die periapikale entzündliche Reaktion [29]. Für diesen Effekt scheinen die im Rotwein enthaltenen, antioxidativ wirkenden Polyphenole (u.a. Resveratrol) verantwortlich zu sein [30,31].
Physische Betätigung
In zwei Tierstudien mit intentionell induzierten apikalen Läsionen war physische Aktivität – allein oder in Kombination mit Omega-3-Fettsäuren – mit kleineren Läsionsvolumina und besserem Erhalt der knöchernen Trabekelstruktur assoziiert [18,19]. Diese Tiere wiesen deutlich niedrigere Levels an proinflammatorischen Zytokinen auf als die Kontrolltiere; eine verminderte Ausschüttung von IL-6 und ein veränderter Knochenmetabolismus könnten für diese positive Wirkung körperlichen Trainings verantwortlich sein, die bereits aus Therapiekonzepten für Erkrankungen mit Knochenbeteiligung wie Osteoporose oder rheumatoide Arthritis bekannt ist. Das Vorliegen einer apikalen Parodontitis und/oder wurzelkanalbehandelter Zähne hatte keinen Einfluss auf die physische Fitness von 122 männlichen Polizeioffizieren [32]. Das gleichzeitige Vorliegen apikaler und marginaler Parodontitiden resultierte hingegen in einer 81% geringeren Wahrscheinlichkeit, hohe Scores beim physischen Fitnesstest zu erreichen.
Gravidität, Stillzeit und Postmenopause
Während einer Schwangerschaft oder der Postmenopause ändern sich zahlreiche physiologische Prozesse im Körper der Frau, was auch Auswirkungen auf endodontisch relevante Stoffwechselprozesse haben kann. Schwangerschaft und Stillzeit stellen keine Krankheiten dar, dennoch müssen zum Schutz von (werdender) Mutter und Embryo/Kind auch während endodontischer Behandlungen einige Besonderheiten und Veränderungen des Allgemeinzustandes berücksichtigt werden. Dies betrifft:
- pharmakologische Aspekte: Anästhetika, Antibiotika, Analgetika
- Behandlungsaspekte: Lagerung, Behandlungszeiten und -dauer
- Röntgen
- Prognose der Behandlung
- Risiko von Frühgeburt und niedrigem Geburtsgewicht
Eine Ausbreitung der Bakterien aus periapikalen Infektionen in die Plazenta wurde nicht nachgewiesen. Die Assoziation zwischen apikalen Läsionen und Schwangerschaft verläuft nicht auf direktem Wege, sondern vermittelt über die systemische Erhöhung von Entzündungsmediatoren [33]. Bei Vorliegen einer Parodontitis apicalis ist die Plasmakonzentration einiger Zytokine (TNF-α, Interleukin-6, C-reaktives Protein, Interleukin-1 ß, Interleukin 10) erhöht, was die Schwangerschaft beeinflussen kann [34].
Für Schwangere mit Parodontitis apicalis wurde eine signifikant kürzere Schwangerschaft mit einer um 10% höheren Inzidenz von Frühgeburten festgestellt [35]. In einer systematischen Übersicht, in die aber nur drei Studien eingeschlossen werden konnten, fanden die Autoren Hinweise auf eine positive Assoziation zwischen dem Vorliegen einer Parodontitis apicalis und negativem Schwangerschaftsoutcome [36]. In einer Gruppe von 33 Frauen mit Frühgeburten und niedrigem Geburtsgewicht wiesen 54,5% eine chronische apikale Parodontitis auf, in der Kontrollgruppe aus 30 Frauen mit regulärem Entbindungstermin und Geburtsgewicht > 2.500 g nur 20%. Frauen mit apikalen Läsionen hatten ein fünfmal höheres Risiko einer Frühgeburt [37]. Frauen mit chronischer apikaler Parodontitis hatten ein 3,5-fach höheres Risiko einer Frühgeburt mit niedrigem Geburtsgewicht (< 2.500 g). Die Steigerung um einen (negativen) Punkt im fünfstufigen Periapikalindex war mit einem um 211 g geringeren Geburtsgewicht und einer 1,5 Wochen früheren Entbindung assoziiert [37]. Frauen mit apikaler Parodontitis zeigten ein signifikant häufigeres Auftreten einer Präeklampsie, einer hypertensiven, während Schwangerschaft und Wochenbett auftretenden und mit erhöhtem Blutdruck und Krämpfen verbundenen Erkrankung, die in einer Plazentaablösung und Frühgeburt resultieren kann. Die Odds Ratio beträgt 2,49 [38].
Empfehlungen
- Röntgen: Die Röntgenverordnung fordert die Beschränkung von Röntgenaufnahmen während der Gravidität auf zwingende Indikationen bei einem absoluten Mindestmaß an Strahlenbelastung: „Eine zwingende Indikation kann sich auch zur Abklärung schwerer, ursächlich unklarer oder rezidivierender entzündlicher Prozesse im Mund-, Kiefer- und Gesichtsbereich ergeben. Röntgendiagnostische Maßnahmen bei endodontischen (.…) Behandlungen sind in der Regel ohne Schaden bis nach Beendigung der Schwangerschaft aufschiebbar. Diese Risiko-Nutzen-Abwägung kann überbrückende Hilfen (vorläufige Wurzelfüllungen [….]) erforderlich machen.“ [39].
- Anästhetika: Articain und Bupivacain können während der Schwangerschaft verwendet werden, der Adrenalinzusatz soll aber niedrig gehalten werden (1:200.000), um keine Uteruskontraktionen zu provozieren. Octapressin und Vasopressin sollen nicht angewendet werden [40,41].
- Antibiotika: Es sind Penicillinpräparate (z.B. Amoxicillin) zu bevorzugen, bei Unverträglichkeit Erythromycin. Tetrazykline sind kontraindiziert, Auch für das antibiotikahaltige Medikament Ledermix besteht eine Kontraindikation [42,43,44]. Für Ledermix besteht eine Kontraindikation während Schwangerschaft und Stillzeit!
- Analgetika: Möglichst Verzicht auf ASS und Kombinationspräparate, Ibuprofen oder Diclofenac sind zu bevorzugen. Die häufigere Einnahme von Ibuprofen wird wegen erhöhter Blutungsneigung kritisch bewertet, im dritten Trimenon ist Ibuprofen kontraindiziert [4,41,45].Aktuelle Informationen zur Arzneimittelsicherheit während Schwangerschaft und Stillzeit finden sich unter www.embryotox.de
Besonderheiten der Behandlung
- Erhöhter Würgereiz führt u.U. zu Einschränkungen bei der Molarenbehandlung.
- Überstreckte Lagerung ist etwa ab dem fünften Schwangerschaftsmonat zu vermeiden (Vena-cava-Syndrom).
- Häufige morgendliche Übelkeit sollte bei der Terminplanung berücksichtigt werden.
- Erstes Trimenon: größtes Risiko von Störungen der Organogenese
- Zweites Trimenon: für Behandlungen sicherste Schwangerschaftsphase
- Drittes Trimenon: eingeschränkte Belastbarkeit
- Elektive Behandlungen sollten in das zweite Trimenon terminiert werden.
- Längenbestimmung: wiederholte elektrische Messung
Da die vorgeschriebene Röntgenkontrolle in der Regel nicht möglich ist, sollte die definitive Wurzelkanalfüllung in die Zeit nach der Entbindung verschoben werden. Dies ist jeweils gegen das Risiko einer Rekontamination des Wurzelkanals einerseits und das Risiko der Überfüllung mit Gefahr der Schädigung benachbarter Strukturen (N. alveolaris inferior, Kieferhöhle) andererseits abzuwägen [41].
Postmenopause
Neben dem Knochenmetabolismus verändern sich in der Postmenopause auch einige andere intraorale Parameter. Eine Hormonersatztherapie während dieser Zeit beeinflusst über eine Inhibition von Matrix-Metalloproteinasen Entzündungen in der Pulpa und im apikalen Parodont. Die Prostaglandinproduktion wird gehemmt, es kommt zur Stimulation der Osteoblasten und zur Hemmung der Osteoklasten, somit werden sowohl Entzündungsvorgänge als auch der Knochenstoffwechsel tangiert. Das Risiko eines Zahnverlustes steigt um ca. 24%. Es liegen aber bislang keine ausreichenden Studien zu dieser Problematik vor [41].
Empfehlungen
- Gründliche Sanierung vor der Bestrahlung mit Entfernung aller im Bestrahlungsgebiet lokalisierten kompromittierten Zähne (Parodontitis apicalis, unklare Restaurierbarkeit, unzureichende Mundhygiene, Taschensondierungstiefen größer als 6 mm, Furkationsgrad III)
- Wurzelkanalbehandlungen an pulpa-vitalen Zähnen und Zähnen ohne apikale Läsion zur Erhaltung wichtiger Pfeilerzähne sind möglich.
- Während und nach der Bestrahlung sind Extraktionen und chirurgische Maßnahmen im Bestrahlungsgebiet zu vermeiden, die Wurzelkanalbehandlung muss ohne Traumatisierung des Knochens, d.h. ohne Überinstrumentierung, PatencyTechnik, Überfüllung, Schädigung durch Kofferdamklammer, durchgeführt werden.
- Eine Antibiose ist indiziert und sollte bereits 24 Stunden vor dem Eingriff beginnen. Sofern keine Penicillinallergie vorliegt, ist Amoxicillin (500 mg/viermal täglich) das Antibiotikum der ersten Wahl. Sollte es im Verlauf der Wurzelkanalbehandlung zu einer mechanischen und/oder mikrobiellen Irritation des periradikulären Gewebes gekommen sein (u.a. Perforation oder Überinstrumentierung), muss die Antibiotikagabe auf drei Tage ausgeweitet werden.
- Die Erfolgsaussichten der endodontischen Behandlung sind reduziert, bei Anästhetika ist ein Vasokonstringens mit maximal 1:200.000 zulässig [41]. Die wichtigsten Besonderheiten sind in Tabelle 1 zusammengefasst
| vor Radiatio | während Radiatio | nach Radiatio | |
| Anästhesie | keine Besonderheit | Vasokonstringens max. 1:200.000 | Vasokonstringens max. 1:200.000 |
| Wurzelkanalbehandlung | indiziert | indiziert unter Antibiose | indiziert unter Antibiose |
| Endochirurgie | eingeschränkte Indikation; mind. zehn Tage vor Bestrahlung | kontraindiziert | kontraindiziert |
| Extraktion | mind. 10 bis 14 Tage vor Bestrahlung | wenn möglich vermeiden | wenn möglich vermeiden; WKB zu bevorzugen |
| Antibiotikaprophylaxe | nein | ja; mind. 24 Stunden zuvor beginnen; ggf. auch postoperativ für drei Tage | ja; mind. 24 Stunden zuvor beginnen; ggf. auch postoperativ |
| Therapiemodifikationen | keine | Überinstrumentierung und Überfüllung vermeiden; keine direkten Überkappungen/ Vitalamputationen | Überinstrumentierung und Überfüllung vermeiden; keine direkten Überkappungen/ Vitalamputationen |
Endodontie und Alter
Mit zunehmendem Alter verändern sich Körper und Organfunktionen, aber auch der Knochenstoffwechsel, ebenso die Belastbarkeit und die Erwartungen an (zahn-)medizinische Behandlungen [46]. Gleichzeitig nimmt die Wahrscheinlichkeit zu, dass Menschen an chronischen Erkrankungen wie Alzheimer, Parkinson, Krebs, koronaren Herzerkrankungen, Verminderung der Organfunktionen, Veränderungen des Immunsystems, Depressionen und Gewichtsverlust leiden. Die häufigste Grunderkrankung bei Patienten/-innen über 65 Jahre stellt die arterielle Hypertension (45%) dar, gefolgt von generellen Knochen- und Gelenkerkrankungen (34%) (Arthrose, Arthritis, Osteoporose etc.). Herzerkrankungen machen etwa 20% aus und Diabetes ca. 10%, wobei hauptsächlich Typ-2-Diabetes (mehr als zwei Drittel) vorkommt [47]. In einer amerikanischen Studie wiesen 38% der untersuchten älteren Patienten/-innen mindestens einen Zahn mit einer Wurzelkanalfüllung und 45% mindestens einen Zahn mit einer Parodontitis apicalis auf. 4,8% aller Zähne waren wurzelkanalgefüllt, 5,1% wiesen periapikale Läsionen auf [47]. In einer finnischen Studie mit 75- bis 85-Jährigen wiesen 58% der Personen mindestens einen wurzelkanalgefüllten Zahn auf, 21% alle Zähne waren endodontisch behandelt [47]. Viele Senioren/-innen nehmen regelmäßig Medikamente ein, die bei der Therapieplanung berücksichtigt werden müssen (Blutverdünner, Blutdrucksenker, Bisphosphonate u.v.a.m.). Die regelmäßige Einnahme von Medikamenten, die die Hämostase beeinflussen, muss primär bei der Planung endodontisch-chirurgischer Eingriffe berücksichtigt werden, eine Vitalexstirpation oder Pulpaamputation sind hiervon nicht betroffen. Vor chirurgischen Behandlungen empfiehlt sich die Konsultation des/der Hausarztes/-ärztin, eine Änderung der Blutungsparameter (INR) durch Zahnarzt/-ärztin ist nicht zulässig [47]. Eine gründliche und detaillierte Allgemeinanamnese, evtl. auch die Frage nach einem Herz- oder Allergiepass oder Medikamentenausweis sind daher unverzichtbar.
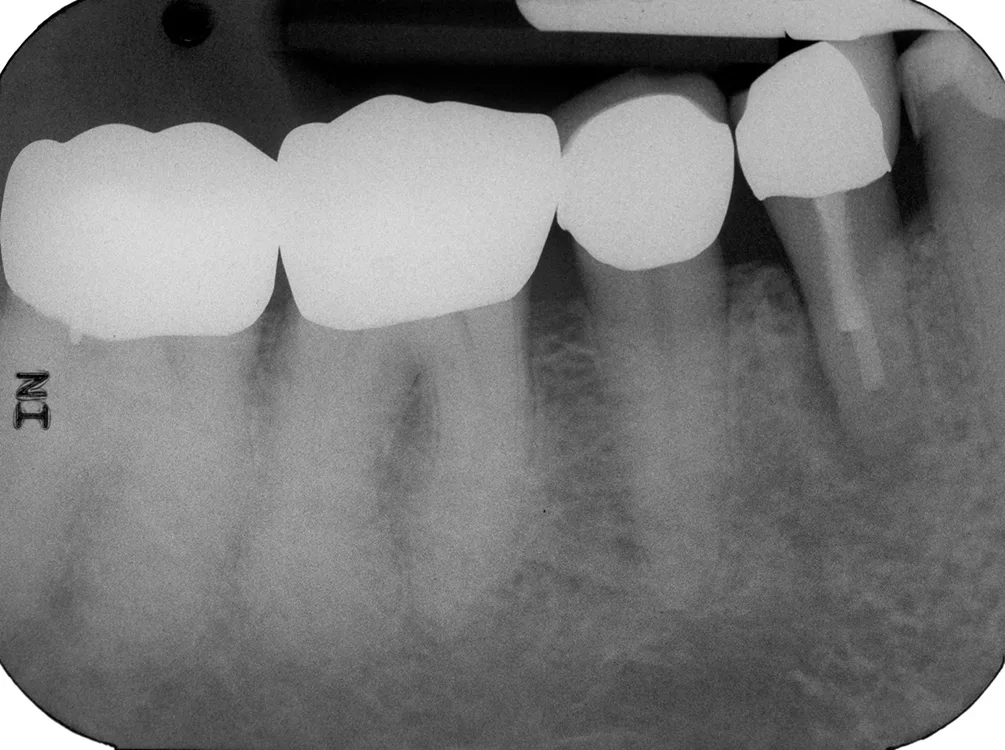
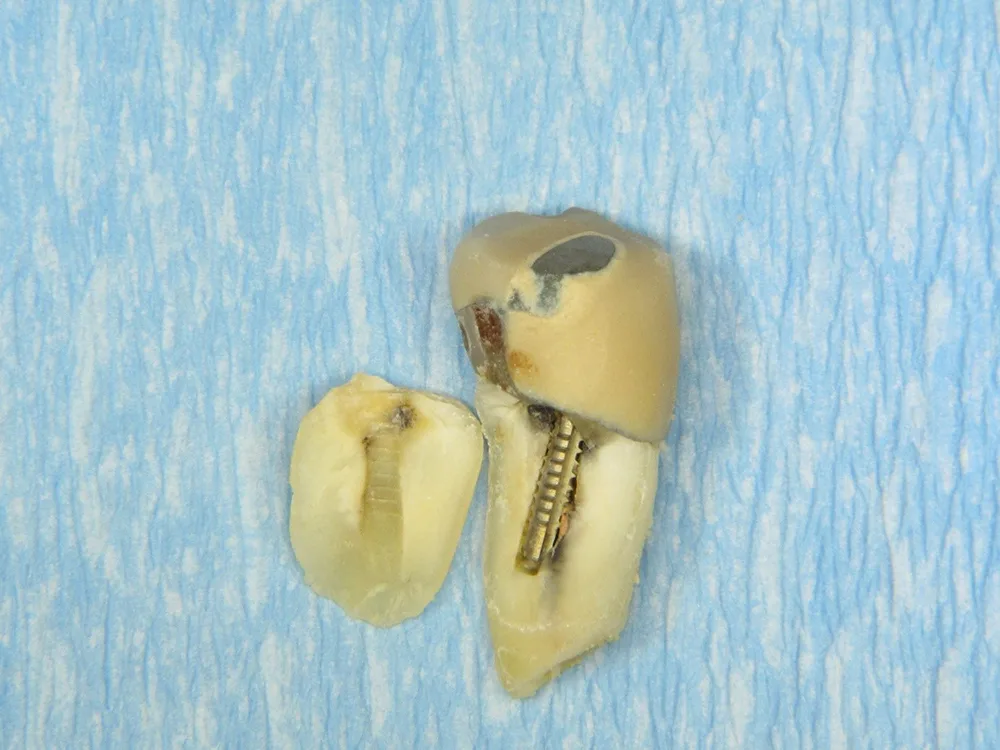
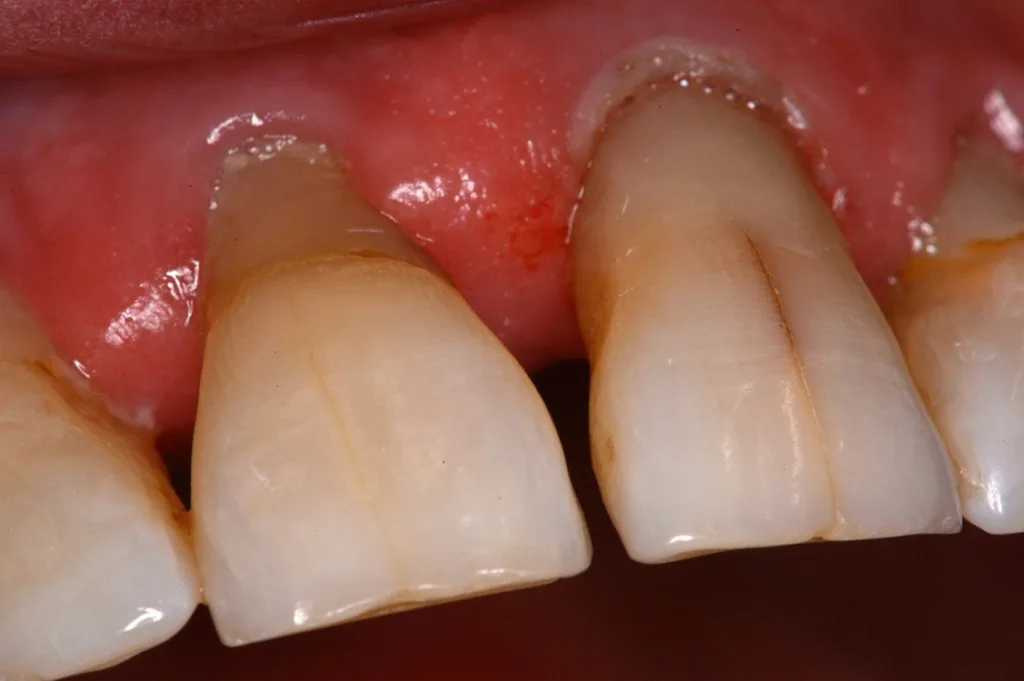
Mit zunehmendem Alter kommt es zu Veränderungen in Knochenstruktur und -metabolismus mit Abnahme der Knochendichte und -masse, reduzierter Stoffwechselaktivität, Rückgang der Zahl der Osteoblasten und Osteozyten sowie Zunahme der Osteoklastenaktivität [46]. Die Zusammensetzung und die Struktur des Dentins ändern sich mit zunehmendem Alter: Der Anteil sklerotischen Dentins nimmt zu, der Anteil kollagener Faser nimmt ab, dadurch erhöht sich die Anfälligkeit für Längsfrakturen (Abb. 1). Der Durchmesser der Dentintubuli wird geringer. Die Veränderungen in der Schmelz- und Dentinstruktur manifestieren sich auch im Verlust der Transparenz und gelblicher Zahnverfärbung sowie dem Auftreten von Schmelzrissen (Abb. 2) [46,48].
Zu den altersbedingten Veränderungen der Pulpa zählen die Verkleinerung des Pulparaumes, die vollständige oder partielle Obliteration der Wurzelkanäle, die Zunahme an Dentikeln, die Abnahme des Anteils kollagener Fasern, Änderungen der Reizleitung (damit reduzierte Genauigkeit von Sensibilitätstests), die Reduktion der Durchblutung, regressive Veränderungen (Atrophie sowie hyaline und kalkige Degeneration) und die Verringerung der Zelldichte (zwischen 20. und 80. Lebensjahr um ca. 50%) [46]. Die Höhe der Pulpakammer verringert sich im Laufe des Lebens um ca. 80%, die Breite um ca. 20% [46].
Die Erfolgsquote von Versuchen der Vitalerhaltung nahm in einer skandinavischen Studie von über 90% bei 10- bis 30-Jährigen auf 70% bei 50- bis 80-Jährigen ab [49]. Bei Älteren ist es aufgrund von Kalzifikationen nicht immer möglich, die optimale Arbeitslänge zu erreichen. Lag keine Parodontitis apicalis vor, betrug die Erfolgsquote in diesen Fällen in einer klinischen Studie 97,9%, bei vorliegender periapikaler Erkrankung nur 62,5% [50]. Die Erfolgsquote von Wurzelkanalbehandlungen sinkt mit zunehmendem Alter und beträgt einer systematischen Literaturübersicht zufolge bei über 50-jährigen Personen 65,6 bis 78,5%. Die Überlebensquote von wurzelkanalbehandelten Zähnen nimmt mit jedem Lebensdezennium um ca. 1 bis 2% ab. Bei über 50-Jährigen fand sich eine signifikant erhöhte Häufigkeit von Extraktionen wurzelkanalbehandelter Zähne [51].
Empfehlungen
- Bei der Wurzelkanalbehandlung sind altersspezifische Parameter zu berücksichtigen: Behandlungsposition und Patientenlagerung, Behandlungsdauer, Aufbissbehelfe, Raumtemperatur, Flüssigkeitszufuhr [47].
- Da der Erhalt eines funktionsfähigen Gebisses von großer Bedeutung nicht nur für eine optimale Ernährung, sondern auch für die subjektiv empfundene Lebensqualität sein kann, muss im Einzelfall sorgfältig abgewogen werden, welche Kompromisse in der endodontischen Behandlung unter Umständen eingegangen werden können (z.B. unvollständiges Erreichen der Arbeitslänge, Nichtauffinden kalzifizierter Wurzelkanäle, Behandlungsversuch auch bei suboptimaler Prognose, Verzicht auf Extraktion von Zähnen mit fraglicher Prognose). Dies muss aber sorgfältig abgewogen werden gegen die Probleme und Risiken, die mit einer möglichen Persistenz oder Entwicklung entzündlicher Prozesse und deren systemische Konsequenzen verbunden sein können.
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 



![Interindividuelle Diversität endodontischer Infektionen [116]](https://dentalwelt.spitta.de/wp-content/uploads/2024/05/Bild-1-jpg.webp)
 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.