Die Therapieplanung
Eine 53-jährige Patientin stellte sich in unserem Zahnzentrum mit einer parodontal abgestützten Modellgussprothese vor (Abb. 1 und 2). In früheren Jahren hatte die Patientin etliche Oberkieferzähne verloren. Zahn 24 wies eine Längsfraktur auf und war nicht mehr erhaltungswürdig. Die Zähne 13 und 14 sollten mit Teleskopen versorgt werden.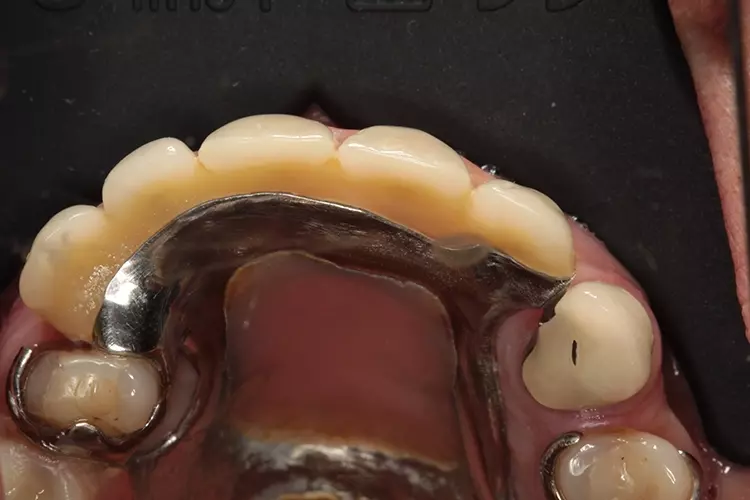 Dres. Olschowsky
Dres. Olschowsky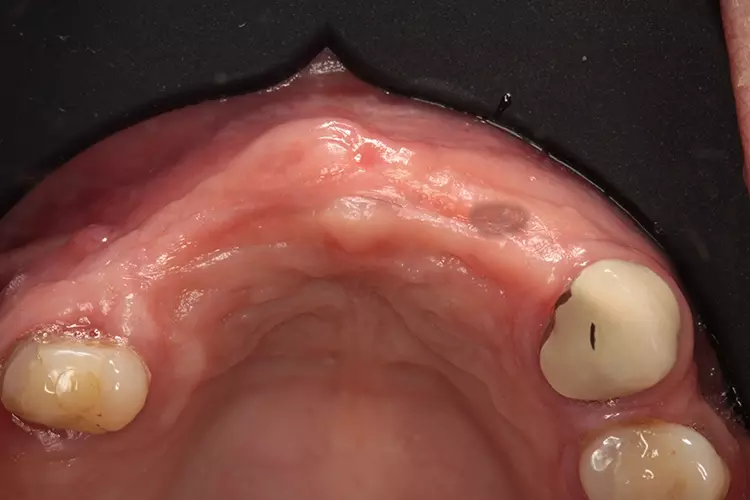 Dres. Olschowsky
Dres. Olschowsky
 Dres. Olschowsky
Dres. Olschowsky
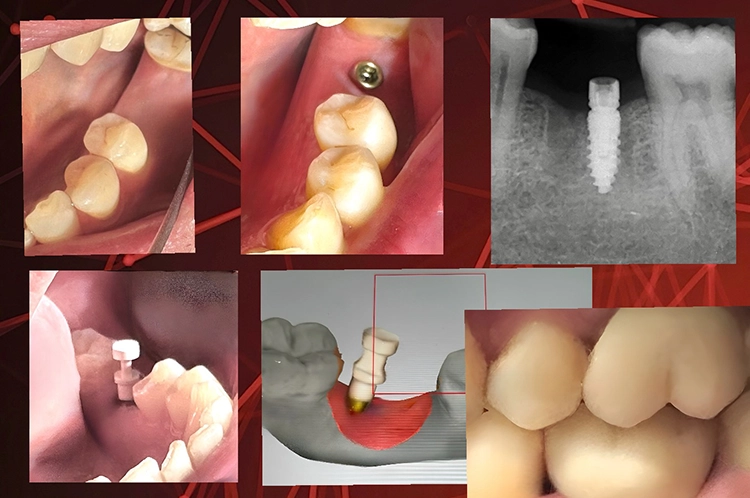
Die virtuelle Planung erfolgte mit einem speziellen konfektionierten Löffel und einem Legostein als Referenz (Abb. 4). Eine Zwei-Phasenabformung garantierte die perfekte Wiedergabe aller notwendigen anatomischen Strukturen (Abb. 5). Dabei muss das dünnfließende Abformmaterial röntgenopak sein (z.B. Zhermack hydrorise implant light body). Dres. Olschowsky
Dres. Olschowsky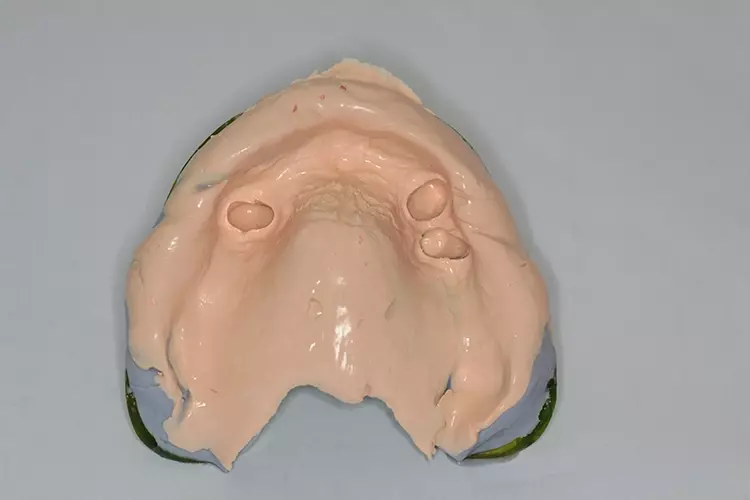 Dres. Olschowsky
Dres. Olschowsky
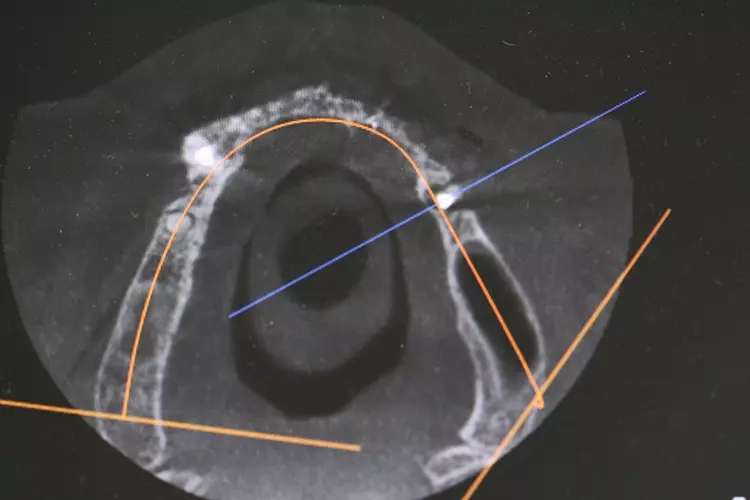
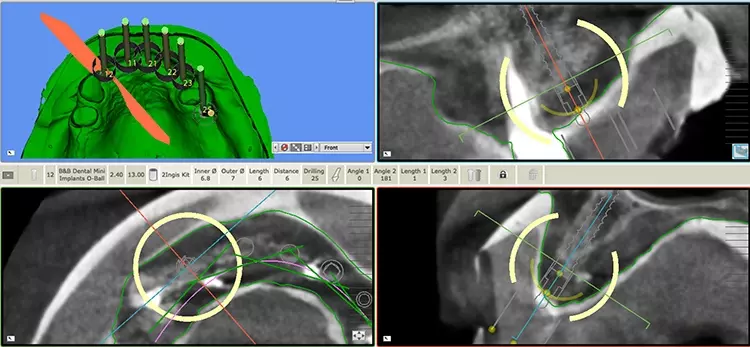
Die DVT-Aufnahme wurde mit dem Löffel und den im Mund eingesetzten Lego-Stein sowie einer adäquaten Bisssperrung durchgeführt. Im Anschluss wurde der Löffel aus dem Mund entnommen und ausgegossen. Benötigt wurden 2 STL-Datensätze für die weitere Planung.
Für den ersten Datensatz kam das Gipsmodell mit aufgesetztem Löffel in einen Laborscanner. Erst danach wurde der Löffel entfernt und ein weiterer Scanvorgang des blanken Modells durchgeführt.
 Dres. Olschowsky
Dres. Olschowsky
Das Behandlungsprocedere
Der Planungsvorschlag ist generell vom Behandler zu kontrollieren und ggf. zu korrigieren. Er erhält eine spezielle 3D-Operationsschablone, welches das offene Operationsfeld sichert. Das offene Schablonendesign garantiert eine perfekte Kühlung; das Weichgewebe ist ersichtlich.
Die OP-Schablone wurde auf den natürlichen Zähnen abgestützt (Abb. 7 und 8). Für eine zusätzliche Verankerung dienten 2 selbstschneidende Osseosyntheseschrauben. Der Fixierungsaufsatz wurde in die Schablone eingesetzt.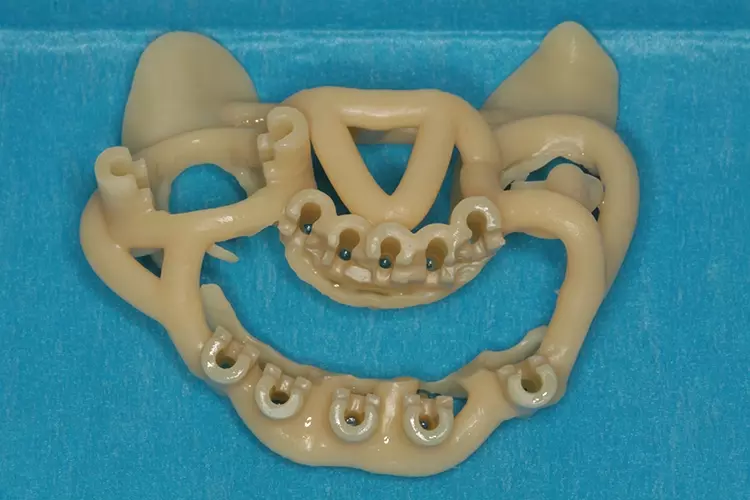 Dres. Olschowsky
Dres. Olschowsky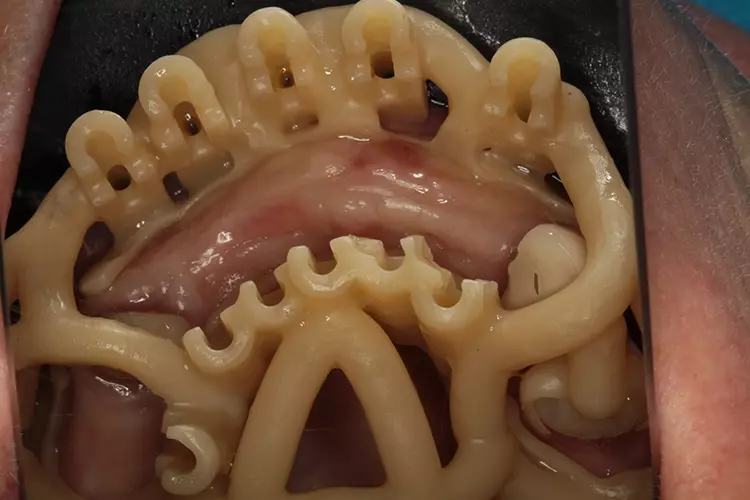 Dres. Olschowsky
Dres. Olschowsky
Mit einer maschinellen Schleimhautstanze (Abb. 9 und 10) wurde die Gingiva bis auf den Knochen abgetrennt und mit einem scharfen Löffel oder kleinem Raspatorium der Punch entfernt. Der Kortikalbohrer mit Tiefenbegrenzung kam zum Einsatz, um mit ihm ein kleines Plateau zu schaffen zur Vermeidung eines möglichen Abrutschens des Pilotbohrers (Abb. 11). Anschließend erfolgte die Pilotbohrung mit dem 1,0-mm-Bohrer (Abb. 12). Dres. Olschowsky
Dres. Olschowsky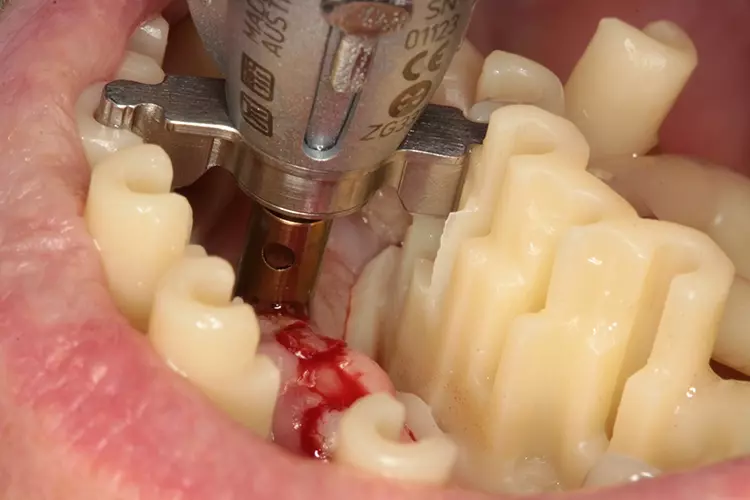 Dres. Olschowsky
Dres. Olschowsky Dres. Olschowsky
Dres. Olschowsky Dres. Olschowsky
Dres. Olschowsky
In der Regel wird der Knochen nur bis maximal zur Hälfte der Implantatlänge aufbereitet. Da die MDI-Miniimplantate selbstschneidend sind, können diese einfach und sicher inseriert werden. Das Implantat wurde dann mit einem speziellen Adapter maschinell inseriert.
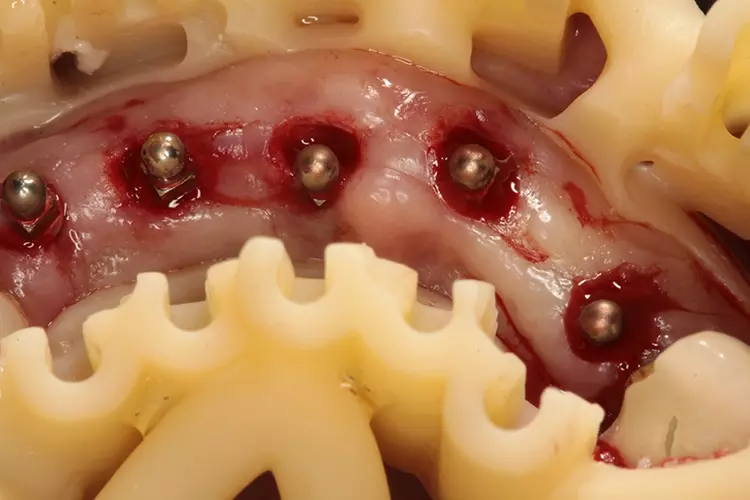
Das offene Design der Bohrschablone erlaubt eine ständige visuelle Kontrolle der Implantatinsertion (Abb. 13). Alle zu setzenden Miniimplantate wurden vollnavigiert transgingival in den Knochen eingebracht (Abb. 14). Nach Entfernung der OP-Schablone können die Drehmomente und die Ausrichtung der Implantatschulter noch einmal manuell mit der Ratsche kontrolliert werden (Abb. 15 und 16).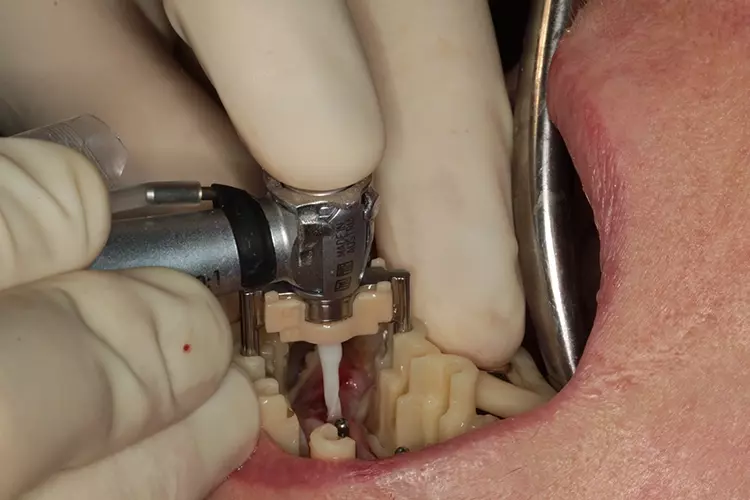 Dres. Olschowsky
Dres. Olschowsky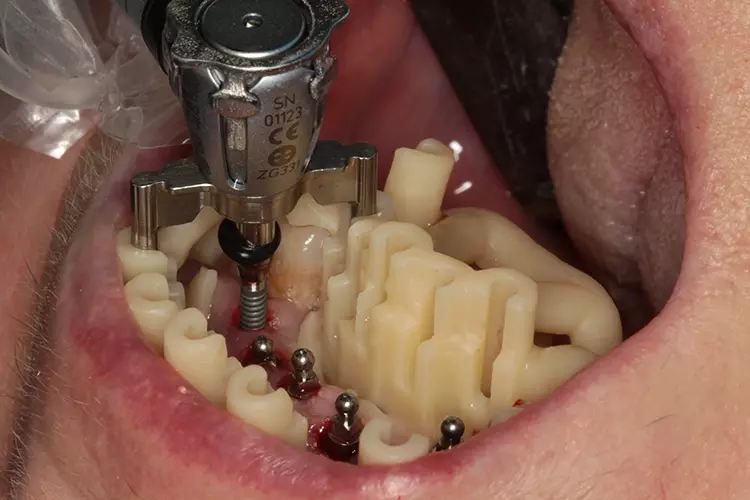 Dres. Olschowsky
Dres. Olschowsky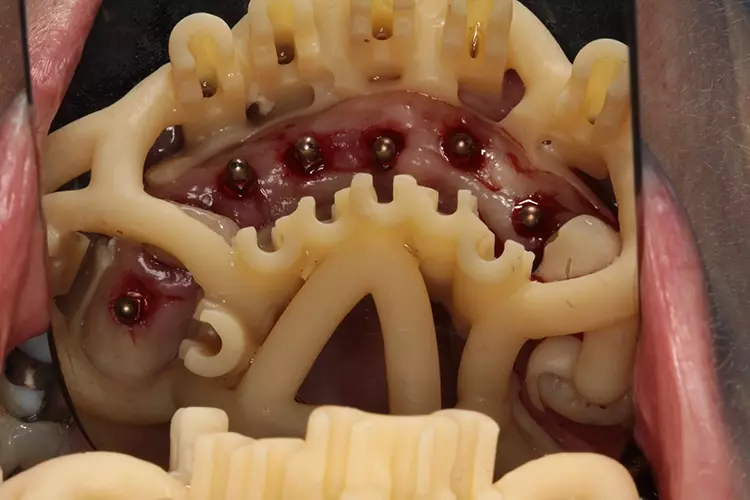 Dres. Olschowsky
Dres. Olschowsky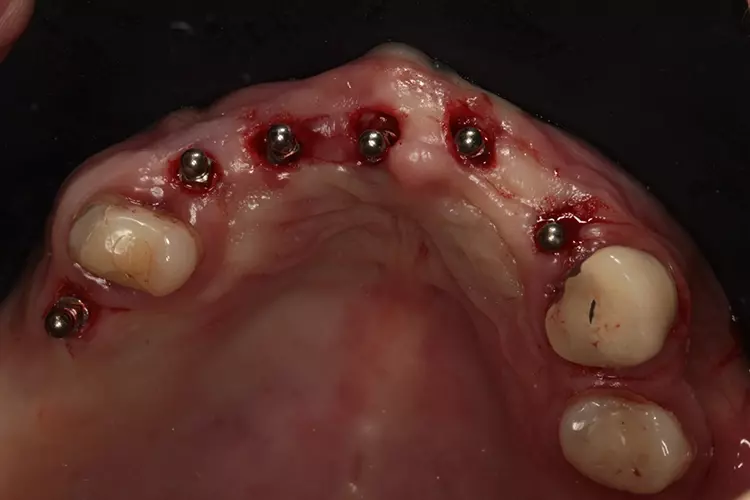 Dres. Olschowsky
Dres. Olschowsky
Moderne Implantatmotoren wie z.B. Osseost (W&H) zeigen den gesamten Drehmomentverlauf während der OP auf dem Display an. Zur Kontrolle der Implantatposition im Knochen und dem Vergleich mit der 3D-Planung wurde ein Kontroll-DVT angefertigt. Die belastungsfreie Einheilzeit für MDI Oberkieferimplantate beträgt 3 Monate.
Hierfür wurde die vorhandene Prothese basal ausreichend ausgeschliffen. Nach der Einheilzeit kontrollierten wir die Osseointegration mit dem Periotest (Siemens).
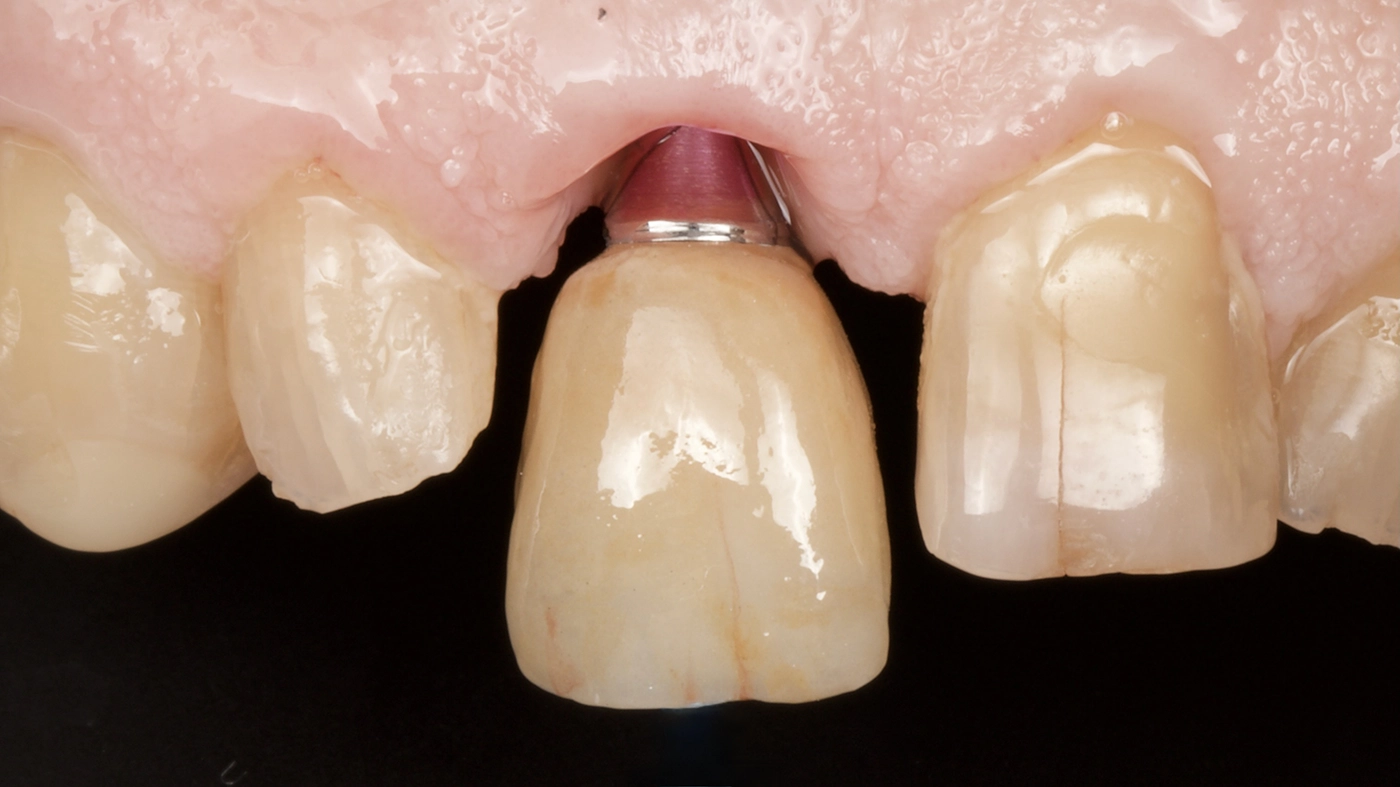
Die defintitive Versorgung erfolgte mit einer gaumenfreien Teleskopprothese (Abb. 17), welche durch 5 MDI-Implantate gestützt wird. Der nicht erhaltungswürdige Zahn 24 wurde beim Termin der Versorgung entfernt. Die Metal Housings, welche als Retentionselemente fungieren, wurden ebenfalls intraoral in die Prothese mit Secure hard pick (3M) verklebt (Abb. 18).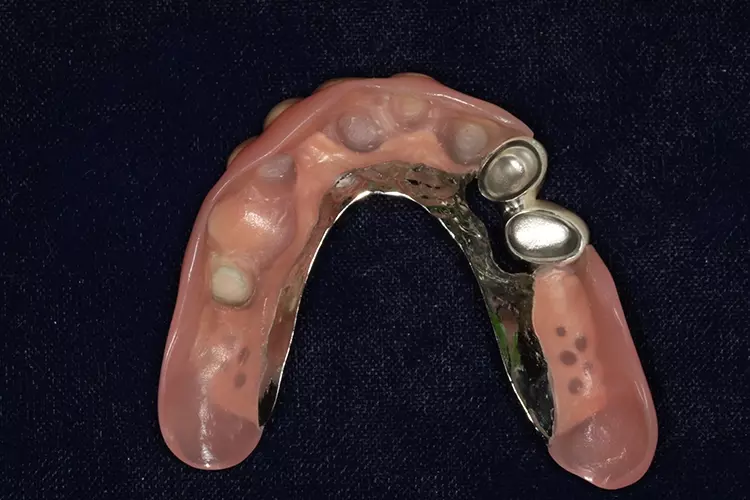 Dres. Olschowsky
Dres. Olschowsky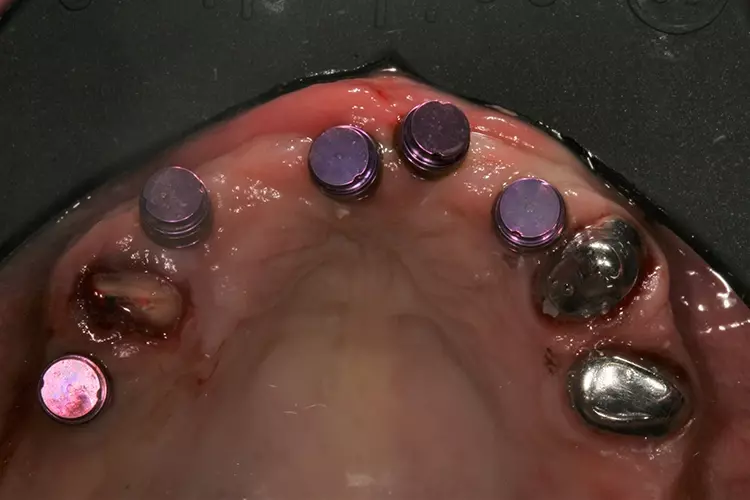 Dres. Olschowsky
Dres. Olschowsky
Hierdurch erreicht man einen spannungsfreien passiven Sitz der Metal Housings im Zahnersatz. Nach der 6-minütigen Polymerisationszeit wurde die Prothese entnommen und im Labor nochmals ausgearbeitet und poliert (Abb. 19).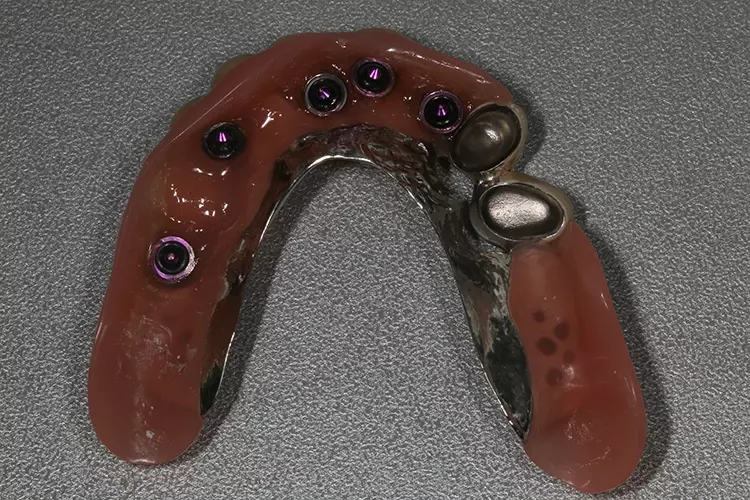 Dres. Olschowsky
Dres. Olschowsky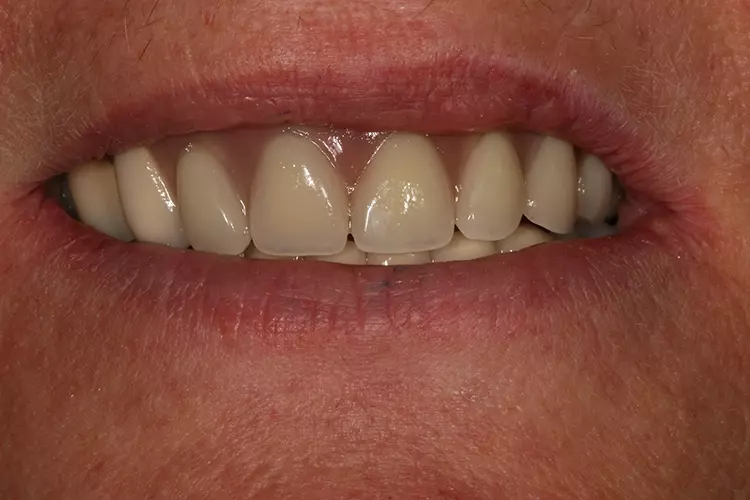 Dres. Olschowsky
Dres. Olschowsky
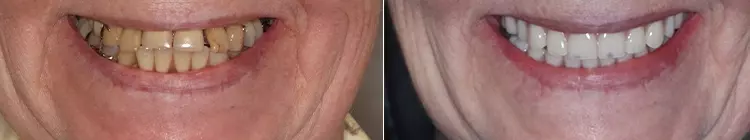
Zum Abschluss wurde die Okklusion, Artikulation und Phonetik kontrolliert und mit der Patientin das Einsetzen und Entnehmen der Prothese geübt. All unsere Implantatpatienten werden im Zuge des Recalls nach 6 Monaten zur PZR einbestellt. Mit der gaumenfreien Miniimplantat-gestützten Oberkieferteleskopprothese wurden die Erwartungen der Patientin übertroffen (Abb. 20).
Näheres zu den Autoren des Fachbeitrages: Dr. Wolfram OlschowskyBildquellen sofern nicht anders deklariert: Unternehmen, Quelle oder Autor/-in des Artikels
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 

 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.