|
Getting your Trinity Audio player ready...
|
Die Molaren-Inzisiven-Hypomineralisation bezeichnet eine entwicklungsbedingte Erkrankung der Zahnhartsubstanzen, bei denen hauptsächlich die ersten permanenten Molaren und die Schneidezähne mindermineralisiert durchbrechen. Diese endogen bedingte qualitative Strukturstörung der Zahnhartsubstanz tritt vermutlich als Folge eines temporären Mangelzustandes oder einer direkten Funktionsbeeinträchtigung oder Schädigung der normal angelegten zahnbildenden Zellen auf [1]. Die Ursachen sind zwar noch nicht genau geklärt, doch Experten gehen davon aus, dass die MIH eine multifaktorielle Ätiologie hat, wobei die Dauer, die Stärke und der Zeitpunkt des Auftretens der ätiologischen Faktoren für die unterschiedlichen klinischen Merkmale des Defekts verantwortlich sind.
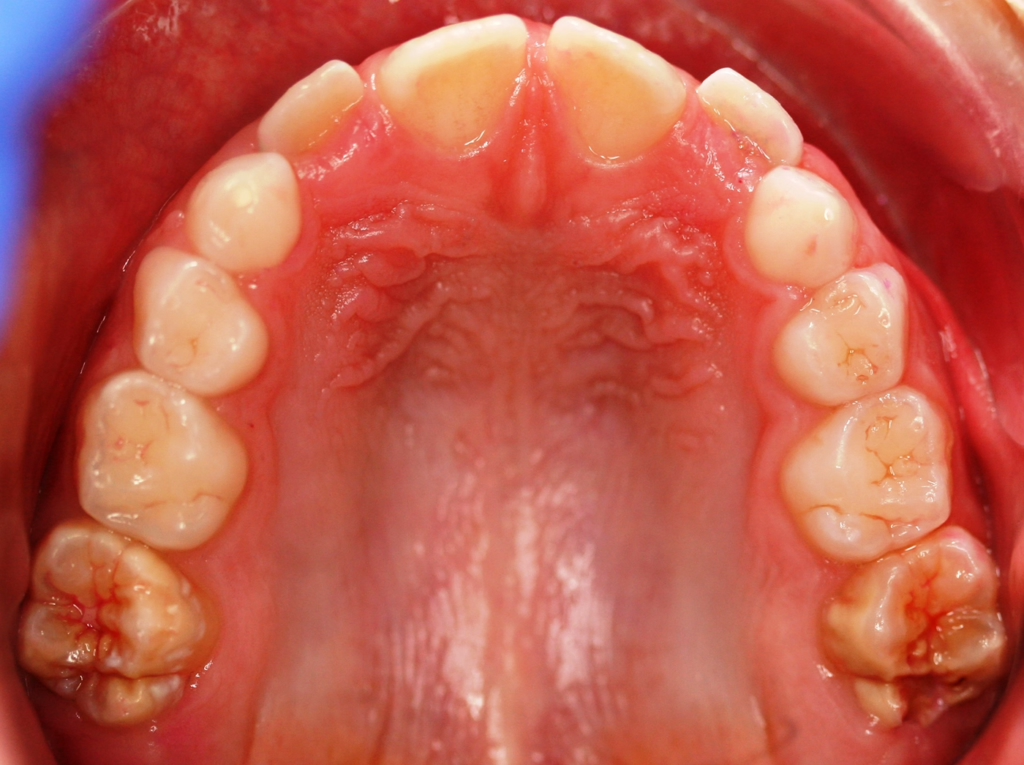
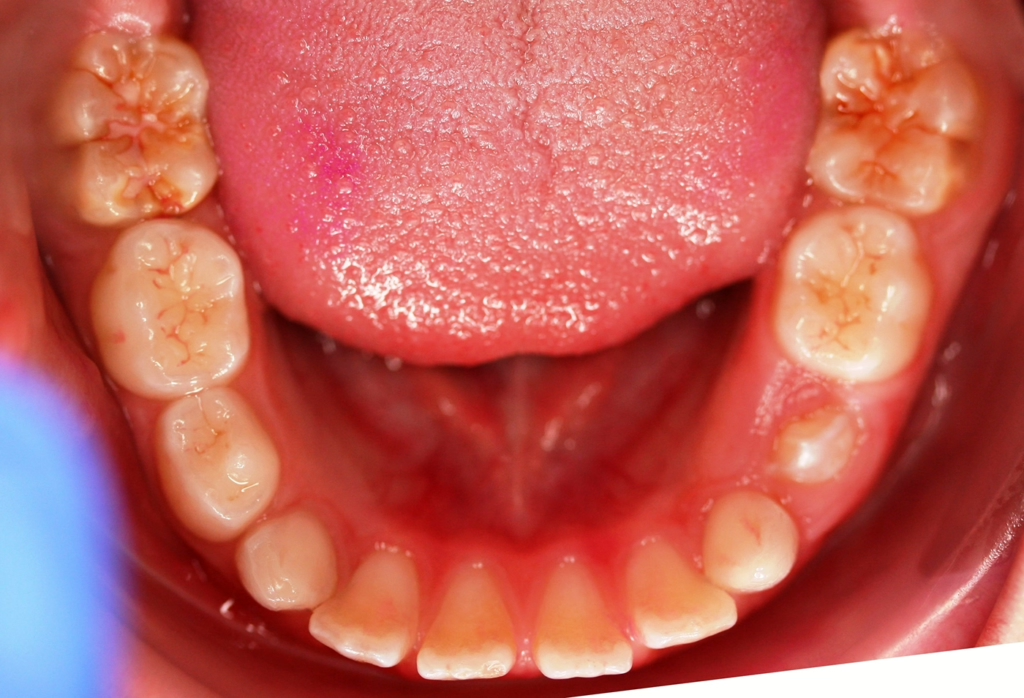
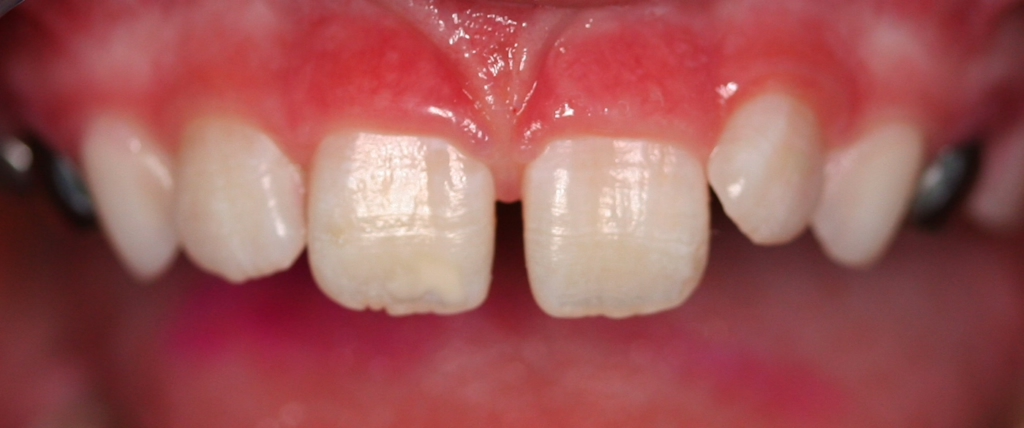
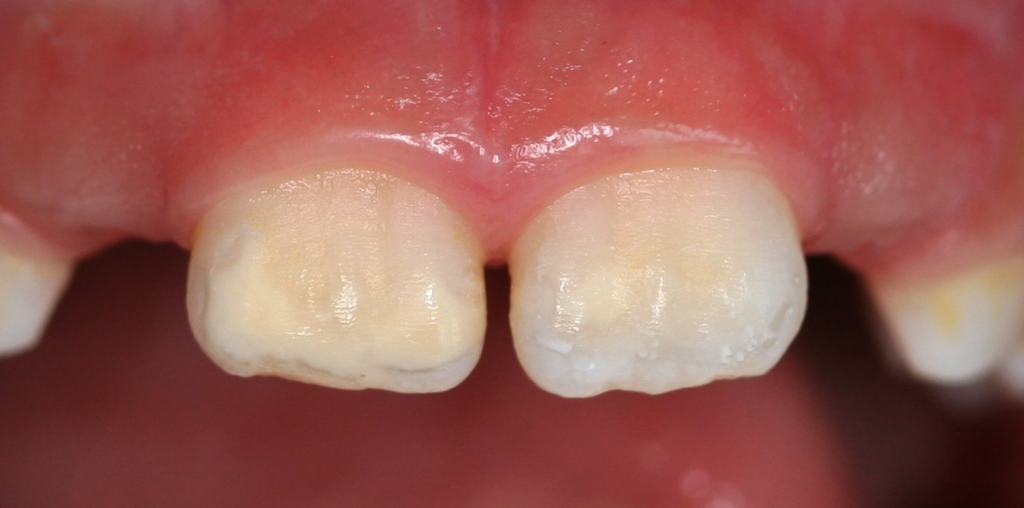
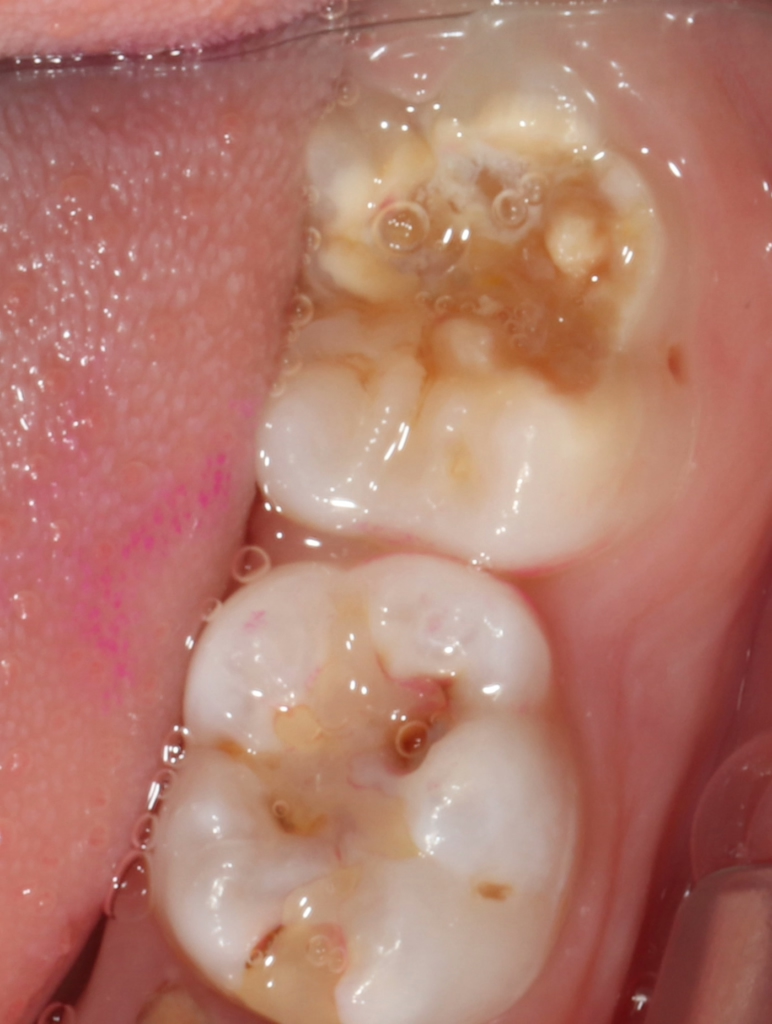
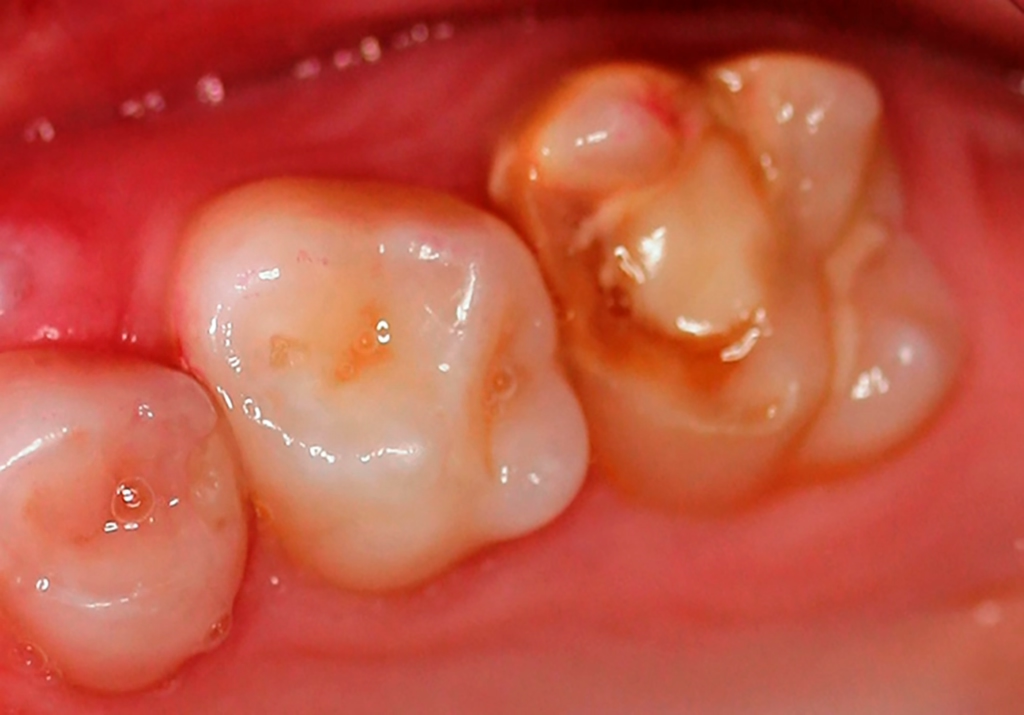
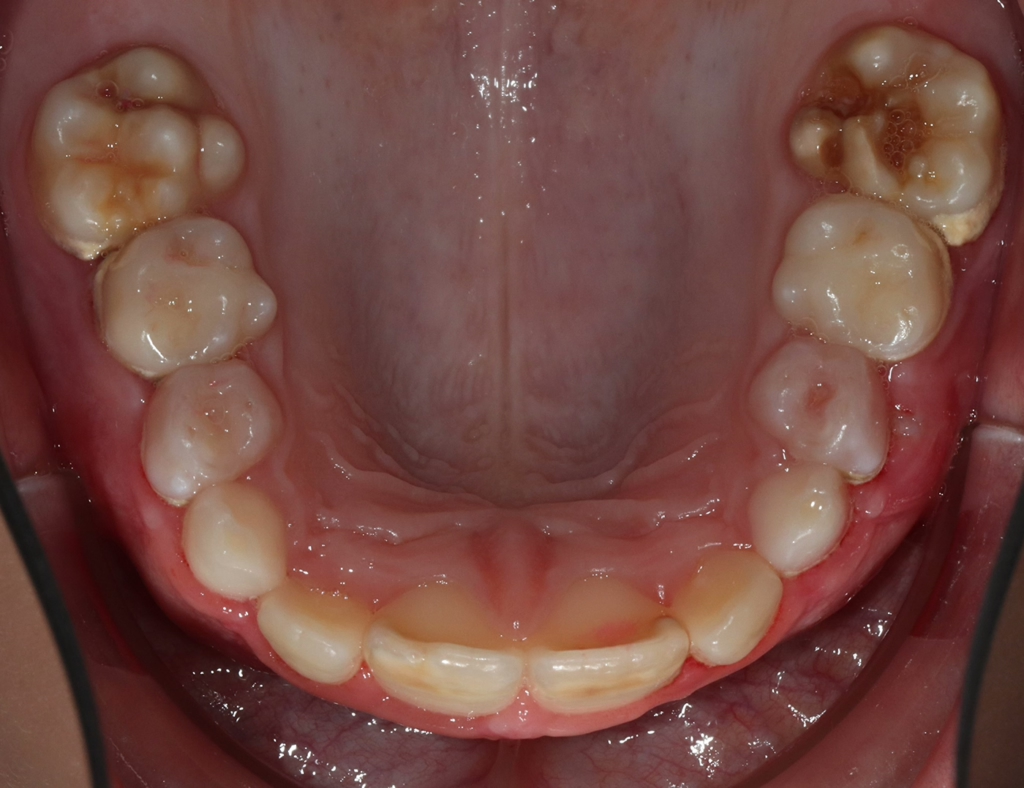
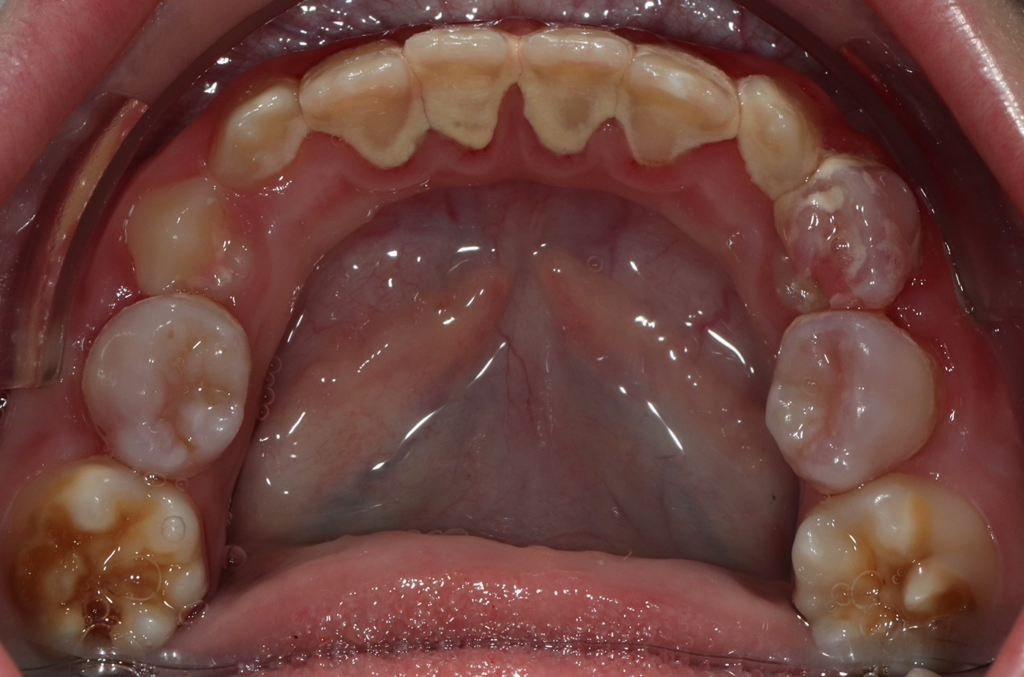
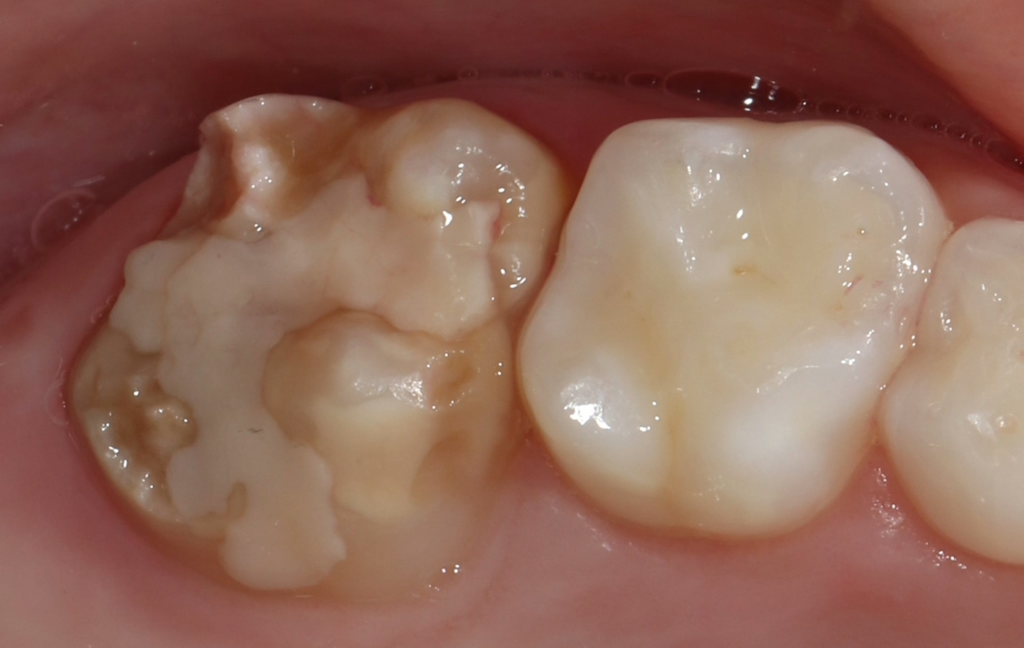
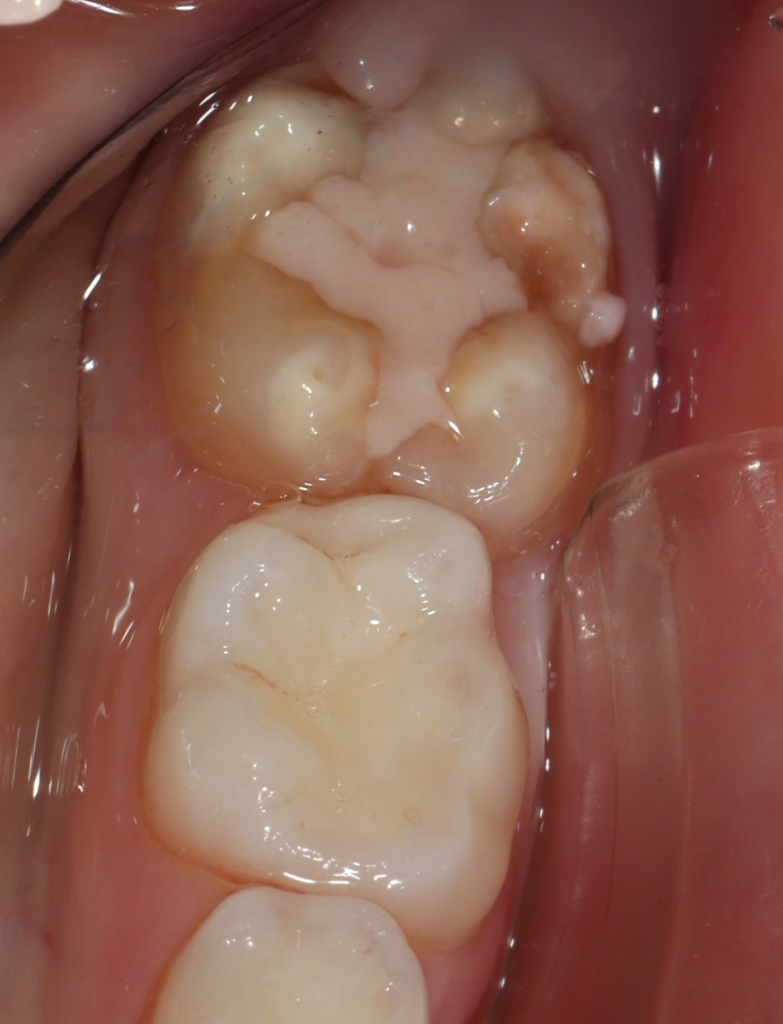
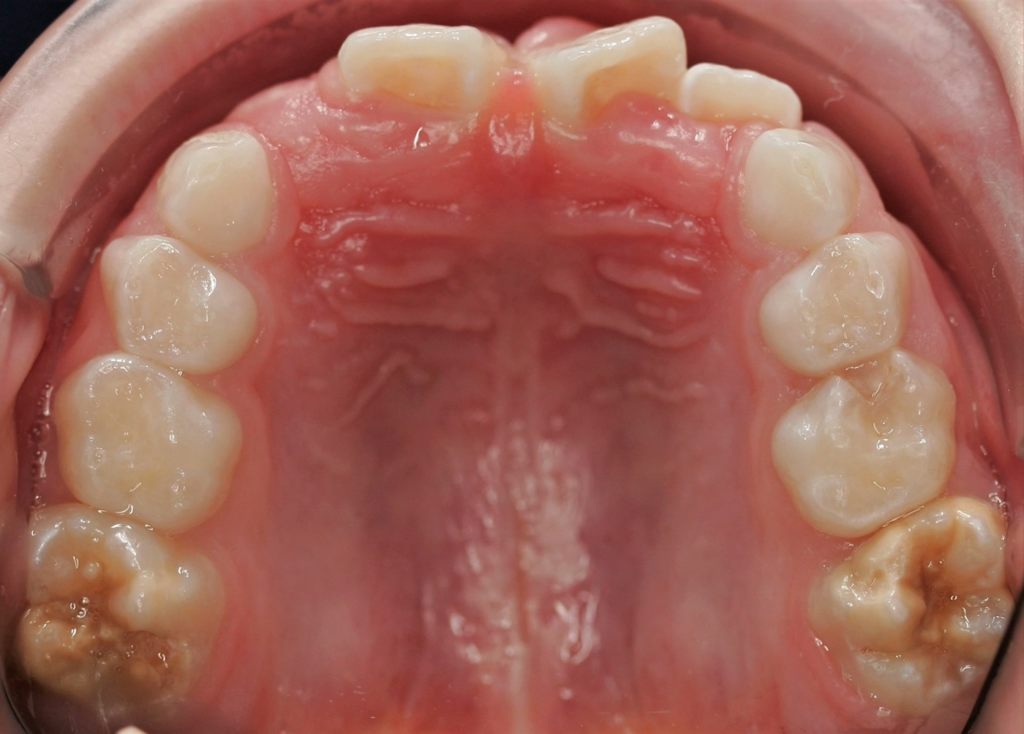
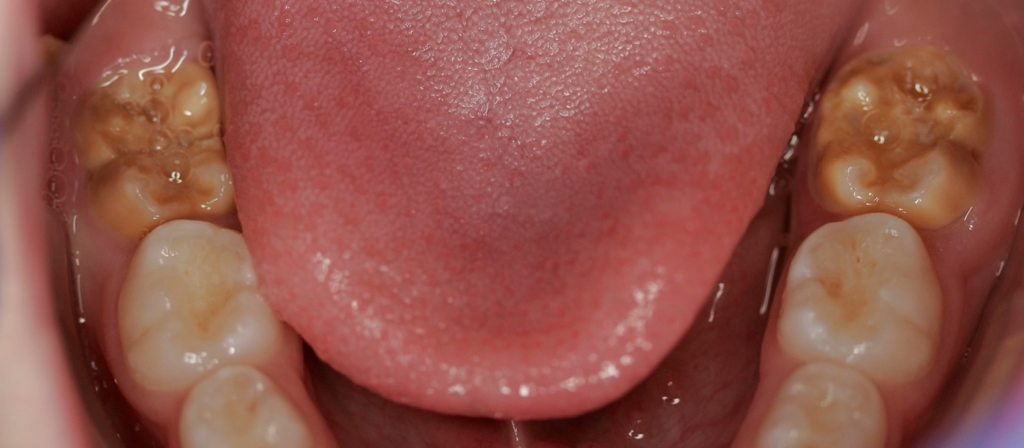
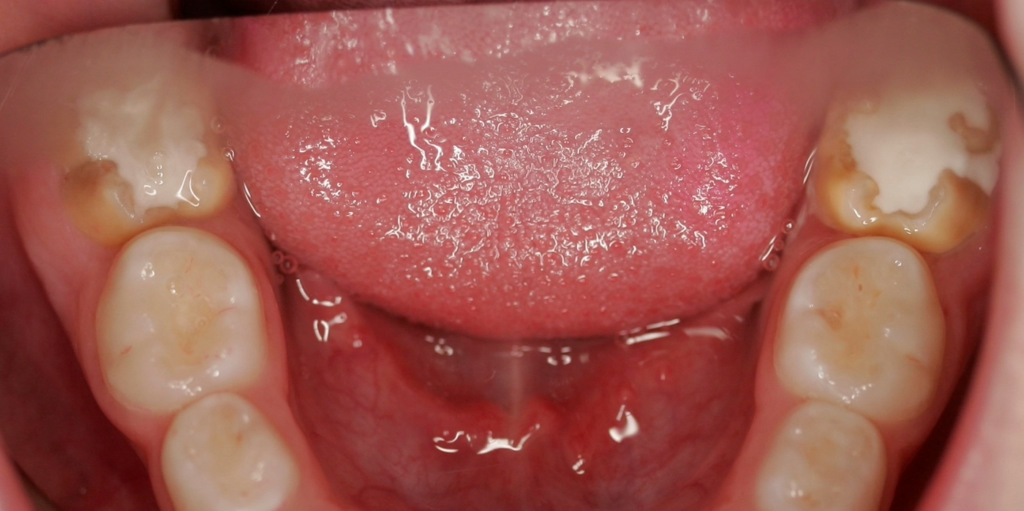
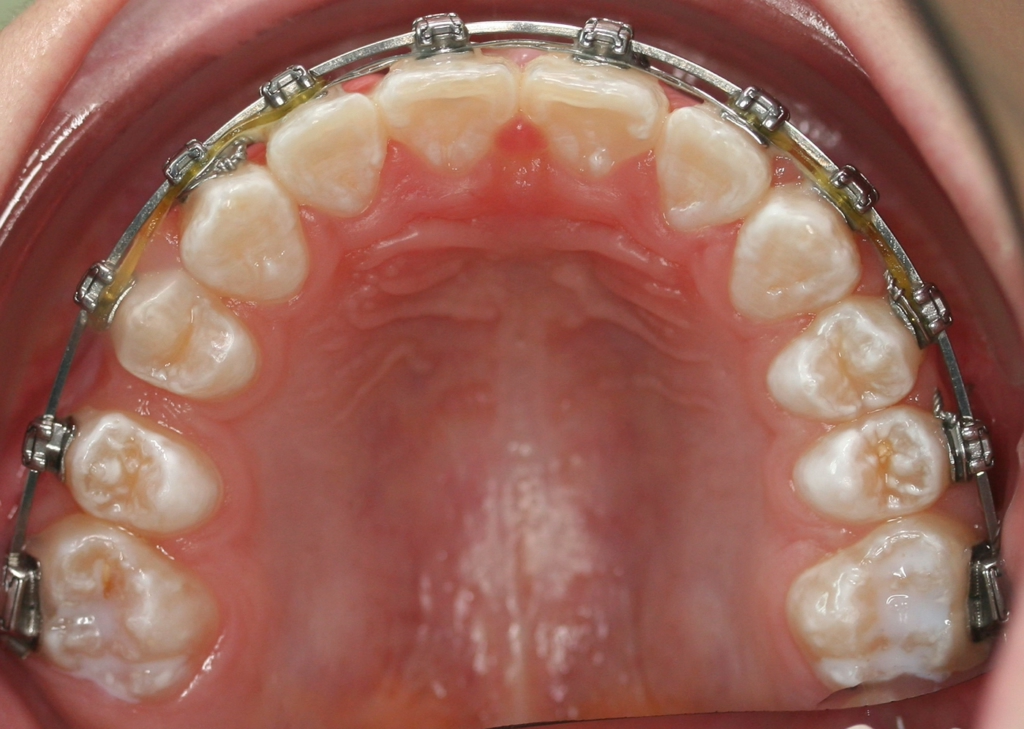
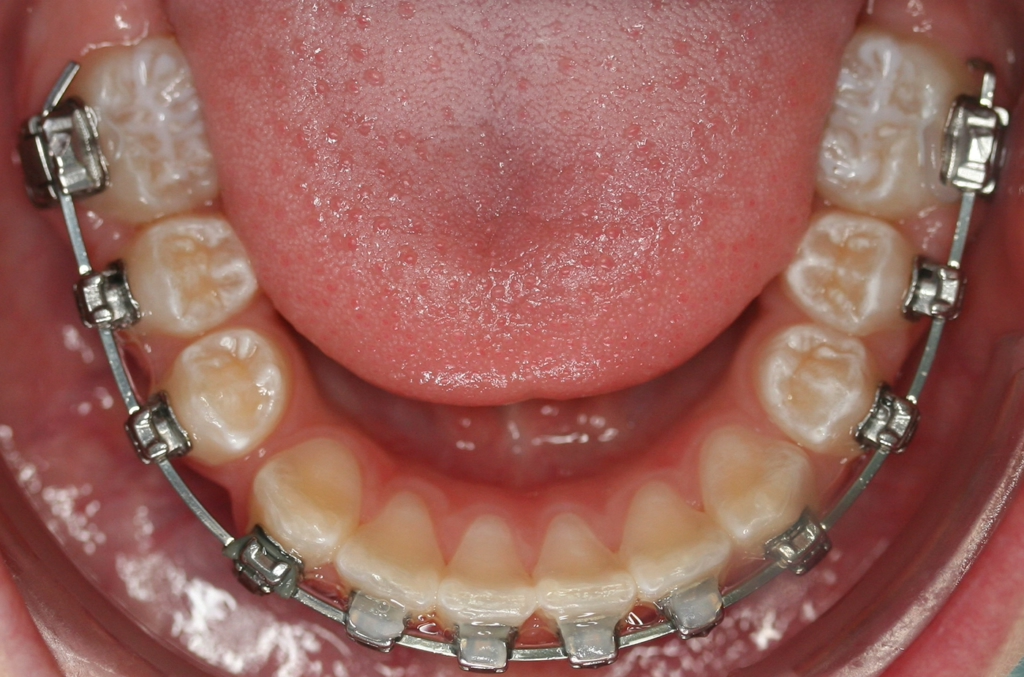
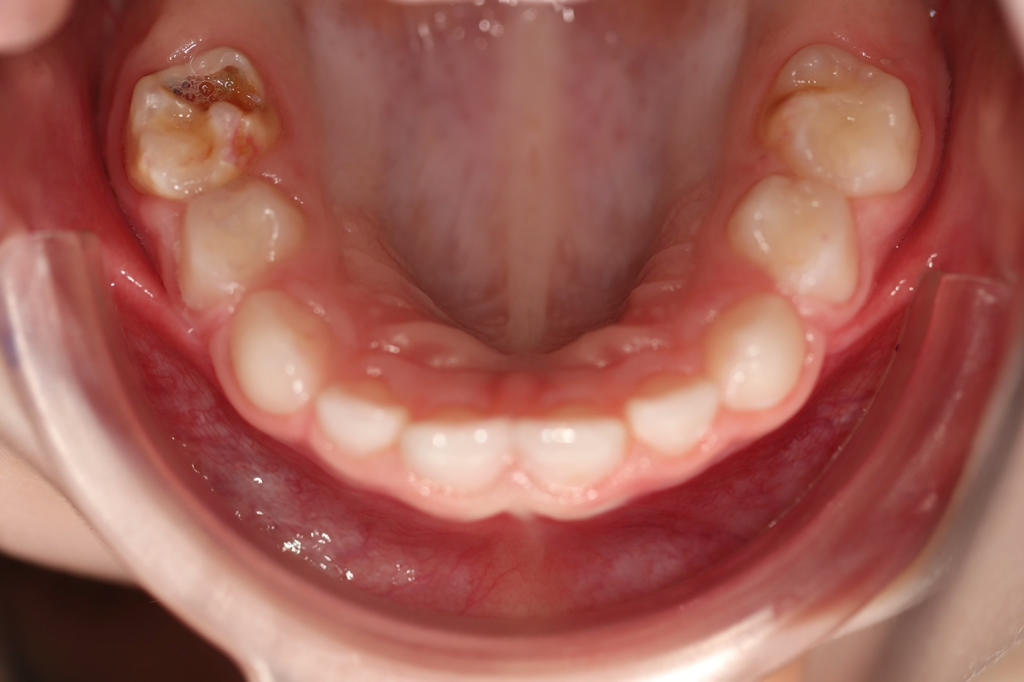
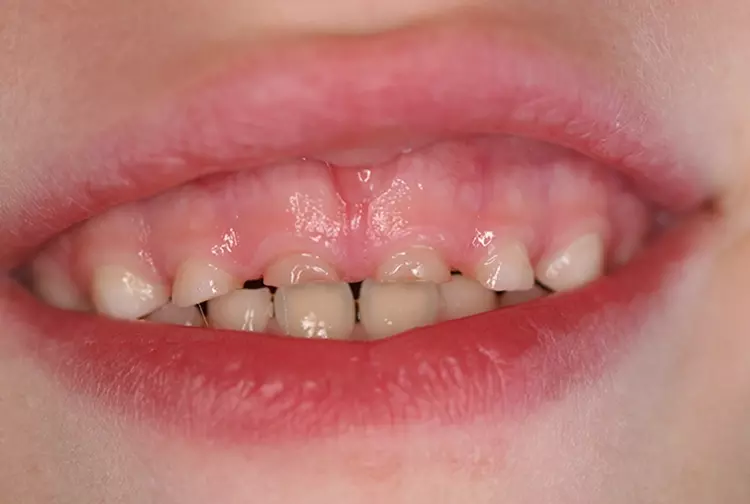
Perinatale Hypoxie, Frühgeburtlichkeit und andere hypoxiebedingte perinatale Probleme, einschließlich Kaiserschnitt, sowie bestimmte Krankheiten wie Atemwegsinfekte im Säuglings- und Kleinkindalter scheinen ebenfalls das Risiko von MIH zu erhöhen [2,3]. Darüber hinaus werden die genetische Prädisposition und die Rolle epigenetischer Einflüsse durch Zwillingsstudien sowie Genom- und Polymorphismus-Analysen bei Patienten und Familien immer deutlicher [3]. Typisch für die MIH sind weißlich-cremefarbene bis gelb-braune, deutlich umschriebene Opazitäten im Zahnschmelz mit unterschiedlicher Schwere des Befalls (Abb. 1–3) [4–6].
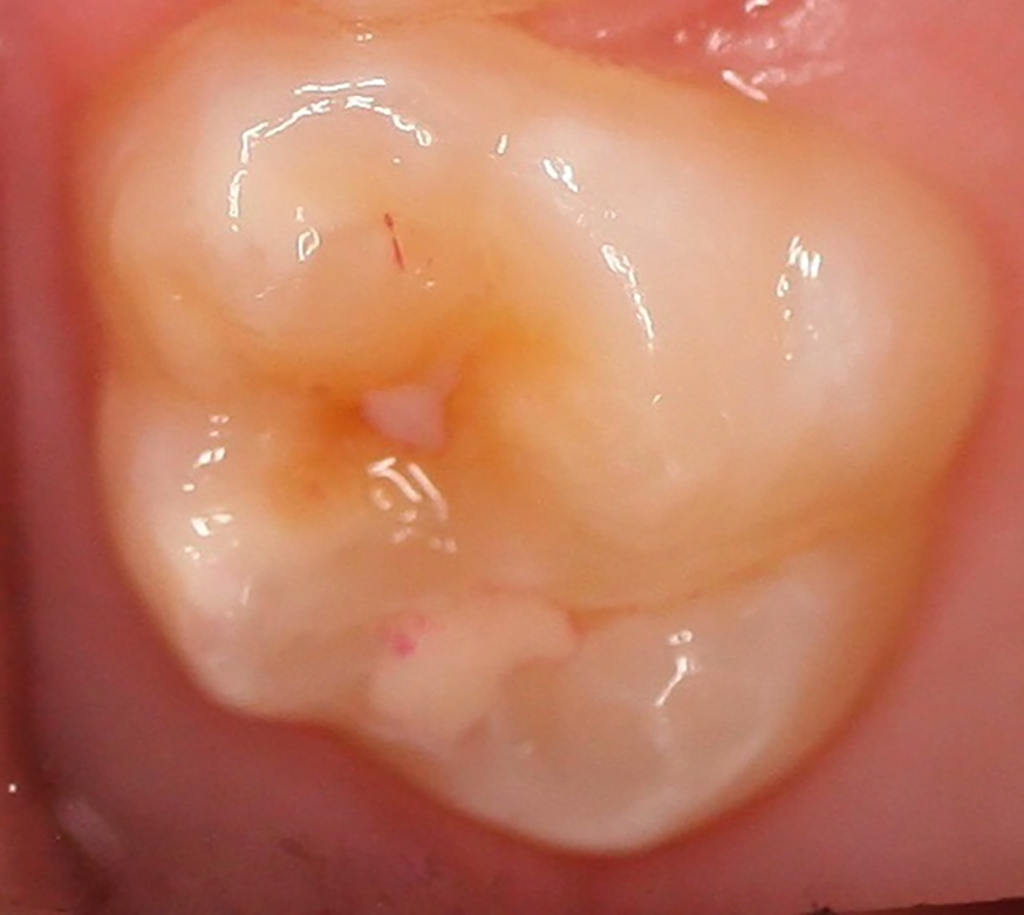
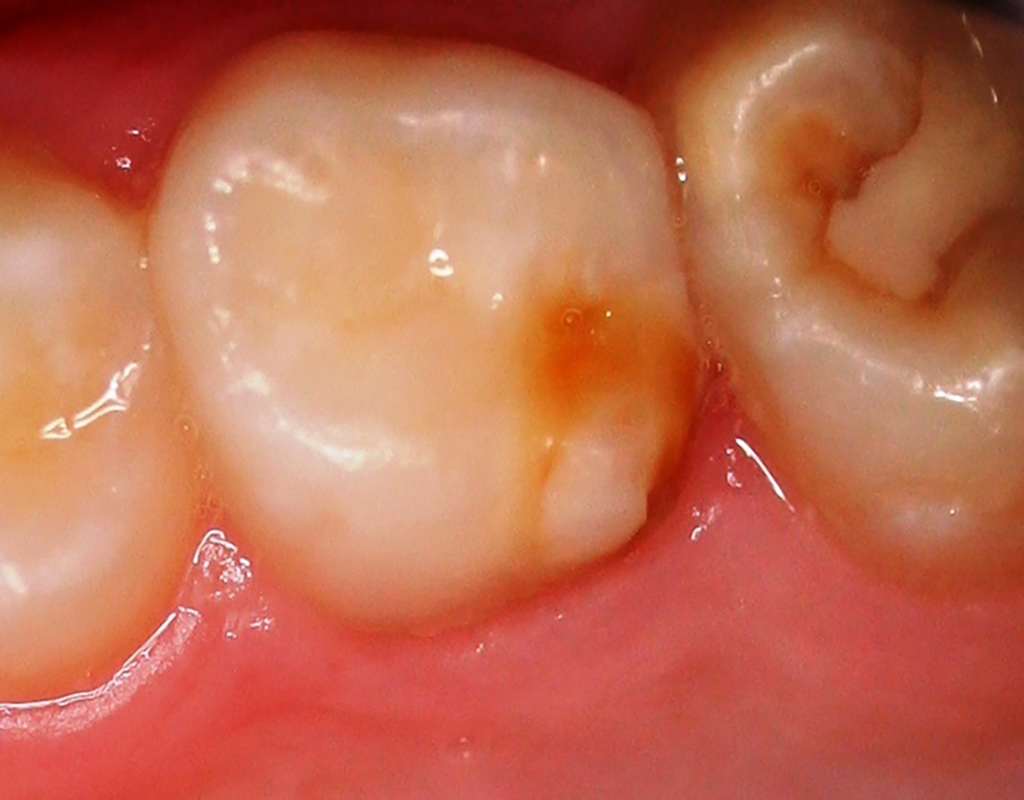
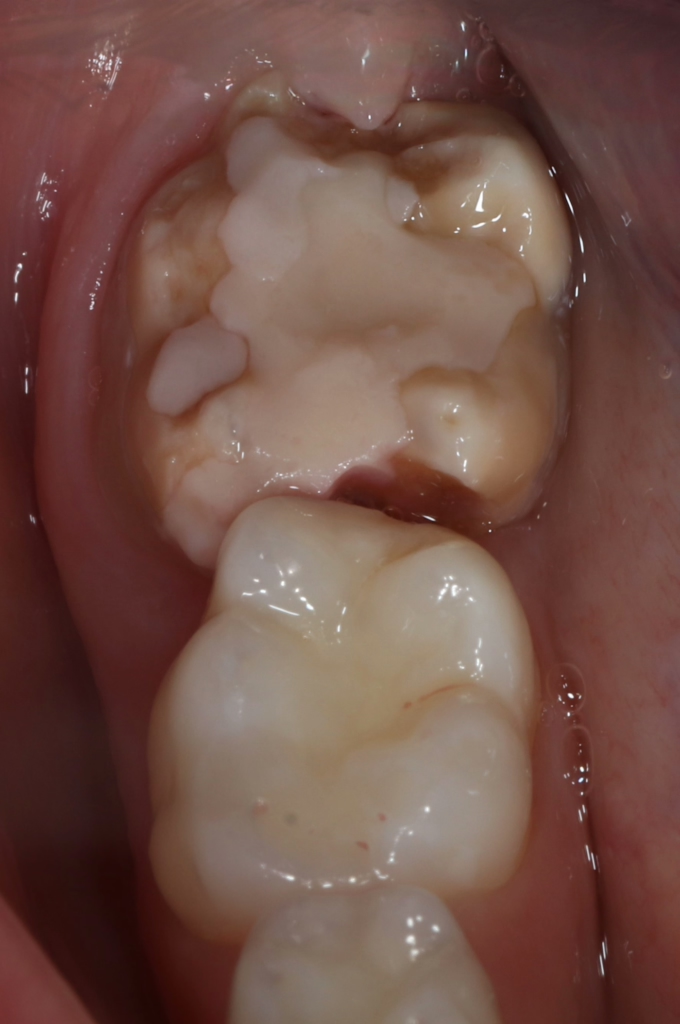
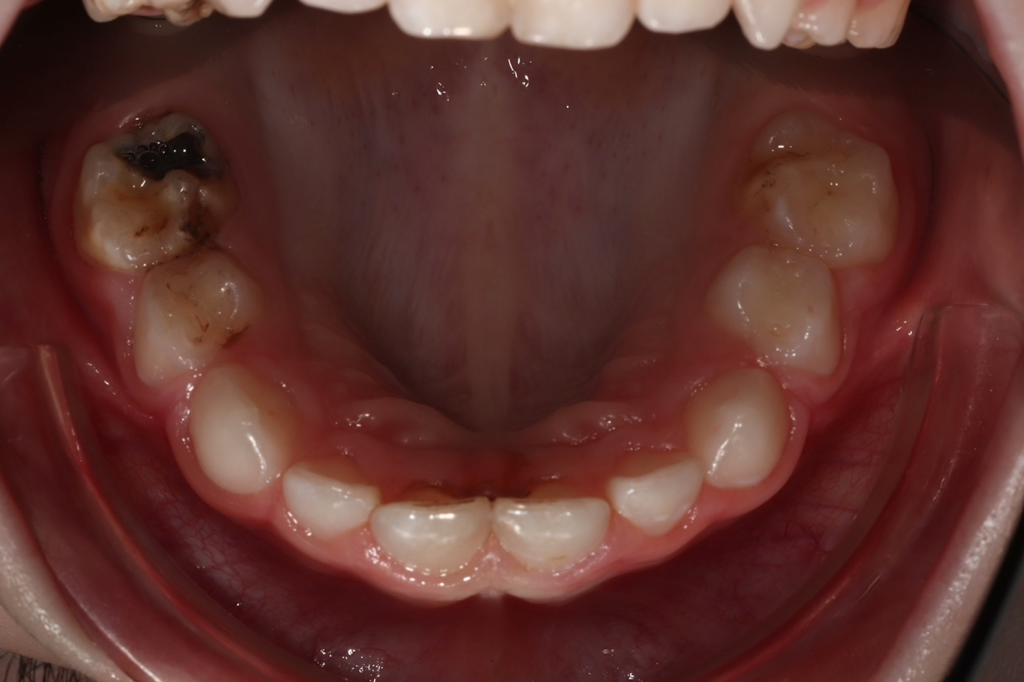
Häufig werden bei MIH-Zähnen auch Schmelzeinbrüche (Abb. 3) unterschiedlicher Ausdehnung beobachtet. Diese entstehen jedoch erst nach dem Durchbruch der Zähne, vermutlich aufgrund der Kaubelastungen, denen dieser mindermineralisierte Zahnschmelz nicht gewachsen ist. Aufgrund der hypomineralisierten Schmelzbereiche, die weniger Kalzium und Phosphat enthalten [5,7], sind die Zähne häufig auch hypersensibel. Die Ausprägung der Hypersensibilitäten erscheint zum Teil willkürlich; so weisen manche MIH-Zähne deutliche Substanzverluste auf, sind aber überempfindlich, während bei anderen MIH-Zähnen dies umgekehrt der Fall ist. Interessanterweise liegt das Auftreten von Hypersensibilitäten laut einer Studie in leichten Fällen von MIH, also wenn die betroffenen Zähne nur Opazitäten aufweisen, bei 29,8%, während in mittelschweren und schweren Fällen, also mit posteruptiven Schmelzverlust, Hypersensibilitäten bei 55 bzw. 51,6% der Zähne auftreten [8].
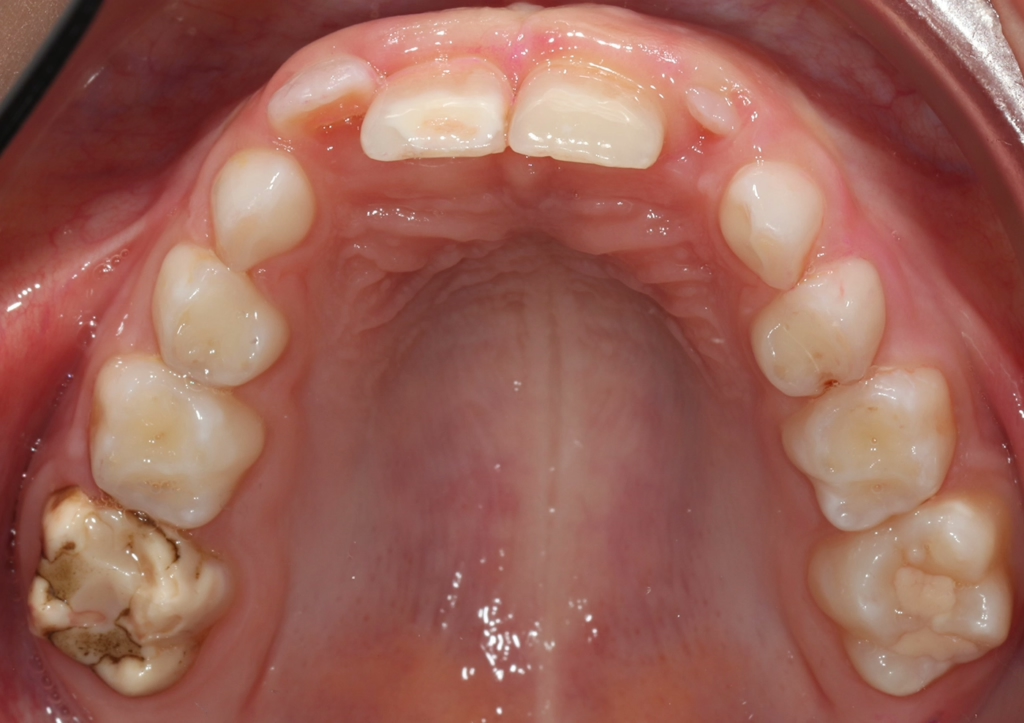
Betroffene Kinder haben aufgrund der mit MIH vergesellschafteten Hypersensibilität mitunter Schwierigkeiten beim Zähneputzen oder vermeiden sehr kalte oder heiße Getränke. Sie berichten häufig über stechende Schmerzen beim Eisessen oder Einatmen kalter Luft, insbesondere in den ersten Monaten, nachdem der betroffene Zahn durchgebrochen ist. Daher öffnen diese Kinder bei zahnärztlichen Untersuchungen oft nur ungern den Mund und reagieren heftig auf das Pusten von Luft. Sie entwickeln potenziell leichte Zahnarztangst, da negative Zahnbehandlungserfahrungen wahrscheinlicher vorkommen. Aufgrund des Erscheinungsbildes und der Lokalisation ist MIH deutlich von kariösen Prozessen unterscheidbar [9]. Die Anfälligkeit für Karies ist zugleich in etwa sechsfach erhöht [10], da der Schmelz eine geringere Reife [5] hat und mitunter die Mundhygiene, wie beschrieben, aufgrund der Hypersensibilitäten verschlechtert sein kann (Abb. 4) [3].
Würzburger Konzept 2.0 – Update für ein praxisorientiertes MIH-Behandlungskonzept
Im Jahr 2016 wurde von einer deutschsprachigen Arbeitsgruppe ein neuer Index, der sogenannte „MIH Treatment Need Index“ (MIH-TNI, Tab. 1) zur Befundung und Therapieplanung bei MIH erarbeitet und publiziert – das sogenannte Würzburger MIH-Konzept [11]. Die Idee für das Konzept basierte auf der Tatsache, dass bei den damals verfügbaren MIH-Klassifikationen meist primär der Defekt als Kriterium herangezogen wurde und das Vorliegen einer Hypersensibilität oftmals ignoriert oder nicht genau spezifiziert wurde, obwohl diese klinisch sehr relevant ist. Beim MIH-TNI wird der Befund folglich jeweils nach dem Vorhandensein oder der Abwesenheit von Hypersensibilitäten in Kombination mit der Größe bzw. Schwere des Substanzdefekts unterschieden (Tab. 1). Studien zeigen, dass die Beeinträchtigung der mundgesundheitsbezogenen Lebensqualität [13] umso stärker ist, je höher der Schweregrad von MIH [12] bzw. der MIH-TNI-Code ist, was die Sinnhaftigkeit dieser Klassifikation bestätigt. Zudem verknüpft das Würzburger Konzept den Befund mit zahnspezifischen Behandlungsoptionen, was im Vergleich zu der vorherigen MIH-Literatur eine deutlich präzisere klinische Hilfestellung bietet. Mittlerweile hat dieses MIH-Konzept auch internationale Aufmerksamkeit und Anerkennung erlangt. Aufgrund neuer Erkenntnisse seit der Erstveröffentlichung wurde das Konzept überarbeitet – u.a. um den Aspekt von MIH-Frontzähnen ergänzt – und in 2023 als „Würzburger Konzept 2.0“ (Abb. 5) veröffentlicht [14].
| MIH-TNI-Code | Beschreibung | Vgl. |
| 0 | klinisch gesund, keine MIH | |
| 1 | MIH ohne Substanzdefekt und ohne Hypersensibilität | Abb. 2a, b |
| 2 2a 2b 2c | MIH mit Substanzdefekt und ohne Hypersensibilität Defektausdehnung: weniger als 1/3 Defektausdehnung: 1/3 bis 2/3 Defektausdehnung: mehr als 2/3 oder/und Defekt nah zur Pulpa oder atypische Restauration oder Extraktion aufgrund von MIH | |
| 3 | MIH ohne Substanzdefekt und mit Hypersensibilität | Abb. 2c |
| 4 4a 4b 4c | MIH mit Substanzdefekt und mit Hypersensibilität Defektausdehnung: weniger als 1/3 Defektausdehnung: 1/3 bis 2/3 Defektausdehnung: mehr als 2/3 oder/und Defekt nah zur Pulpa, oder atypische Restauration oder Extraktion aufgrund von MIH | Abb. 3a, b; Abb. 4a, b |
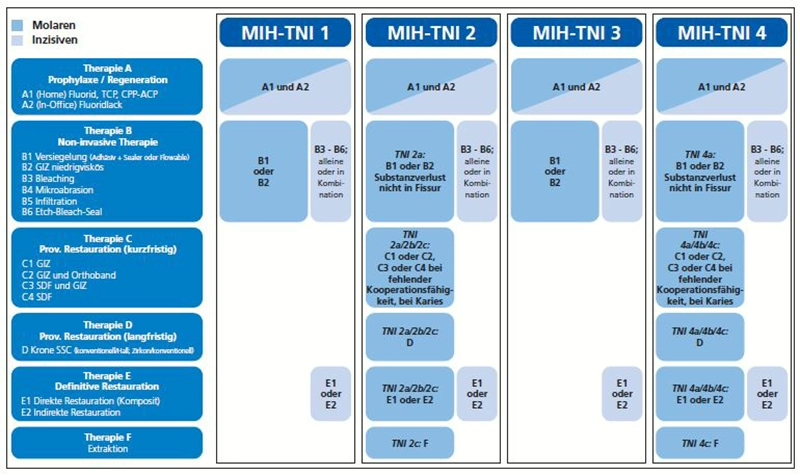 Grafik aus Bekes K. et al., 2023 [14]
Grafik aus Bekes K. et al., 2023 [14]Präventiv-minimalinvasives Vorgehen in Anlehnung an das Würzburger Konzept 2.0
Das in diesem Beitrag vorgestellte präventiv-minimalinvasiv orientierte Handlungskonzept umfasst in enger Anlehnung an das „Würzburger Konzept 2.0“ die darin genannten Optionen, jedoch unterteilt zum einen nach initialem, mittelfristigem und langfristigem Management bei Kindern mit hypersensiblen MIH-Zähnen, und es berücksichtigt darüber hinaus Aspekte der Patientenebene (Tab. 2) [15] und nicht ausschließlich die der Zahnebene.
| Patientenebene |
| – Alter des Kindes – Kooperationsbereitschaft, Angst, zahnärztliche Vorerfahrungen – Kariesrisiko, Kariesaktivität des Kindes – Gebisszustand insgesamt und Notwendigkeit der Therapie an anderen Zähnen – Therapiemodus (ambulant/Lokalanästhesie, Sedierung, Narkose) |
| Zahnebene |
| – Größe der Läsionen (MIH, Karies etc.) und Lokalisation (welcher Zahn bzw. welche Zahnfläche) – Lokalisation und Ausdehnung der hypomineralisierten Bereiche und Schmelzeinbrüche – Pulpabeteiligung? – zu erwartende Verweildauer des Zahnes bis zur Exfoliation (bei HSPM) – Kariesprogressionsrate und Kariesaktivität am MIH-Zahn – vorangegangene Behandlungen und deren Erfolgsraten |
| Ebene der Zahnarztpraxis/ Setting |
| – Praxisstruktur und Möglichkeiten – Fähigkeiten des Personals, Kenntnisse zu MIH – eingeplante Zeit, Wartezimmer |
Bei der Behandlung von Kindern mit MIH insbesondere mit Hypersensibilitäten zeigt das Konzept im Prinzip in der Initialtherapie immer eine Art Intensivprophylaxe, bei der u.a. Fluoride in der häuslichen und der In-Office-Applikation eine Rolle spielen (Therapie A). Zudem wird für MIH-Molaren ganz allgemein eine Versiegelung entweder mit kompositbasierten oder Glasionomerzementen empfohlen (Therapie B).
Initiales Management in Fällen mit mindestens einem Molaren mit MIH-TNI 3 bzw. 4
Erstbesuch mit „frischer MIH“ (meist im Alter von 6 bis 7 Jahren)
Anamnese: Dank „Dr. Google“, „Wikipedia“ und z.B. der Patienteninformation der DGZMK* sind die Eltern der jungen Patientinnen und Patienten oftmals gut informiert und bringen mitunter die Diagnose MIH bzw. „Kreidezähne“ zum Zahnarztbesuch bereits mit. Daher sollte zunächst bei dem (Erst-)Besuch anamnestisch abgeklärt werden, wann, wo und wie stark die MIH-bedingten Überempfindlichkeiten auftreten.
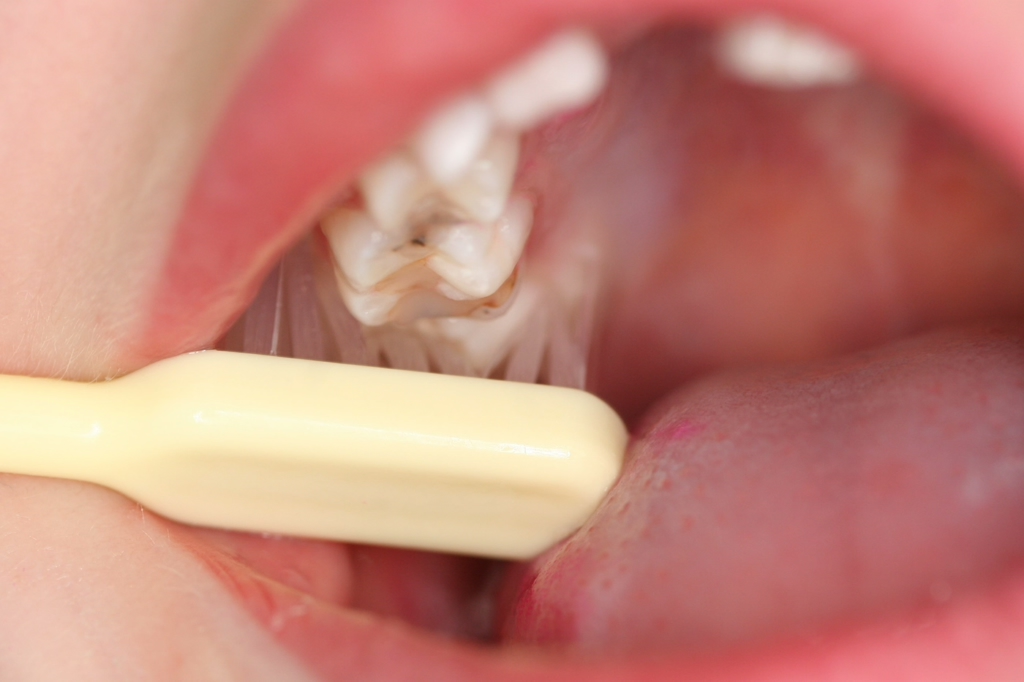
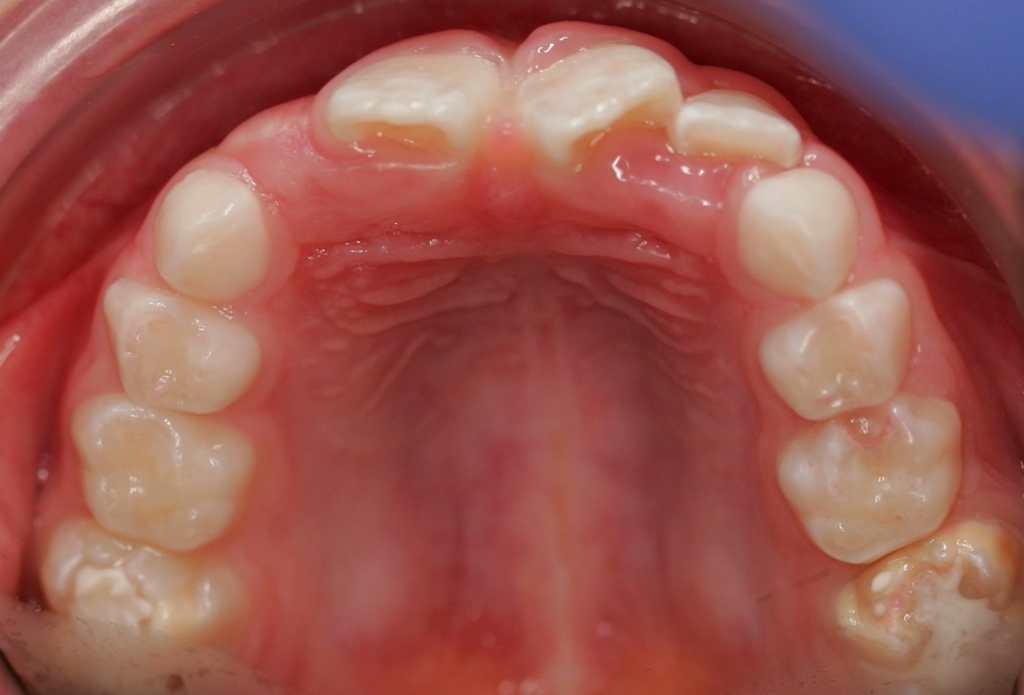
Befund und Prophylaxe: Danach sollte ein relativ „normaler“ präventiv orientierter Zahnarztbesuch im Rahmen des von den GKV vergüteten 01/IP-Programms erfolgen. Bei der zahnärztlichen Untersuchung (01) sollte primär auf Luftpusten verzichtet werden; wenn nötig sollten eher Watterollen zum Trocknen genutzt werden. Die Prophylaxesitzung sollte das Anfärben der Plaque und die Erhebung des Mundhygienestatus (IP1) beinhalten sowie die individuelle Mundhygiene-Instruktion (IP2) und auch eine Fluoridierung (IP4). Das Nachputzen der Zähne (insbesondere Querputzen der betroffenen MIH 6er) durch die Eltern (Abb. 6) und – falls dann noch nötig – abschließend durch den zahnärztlichen Behandler ist anzuraten.
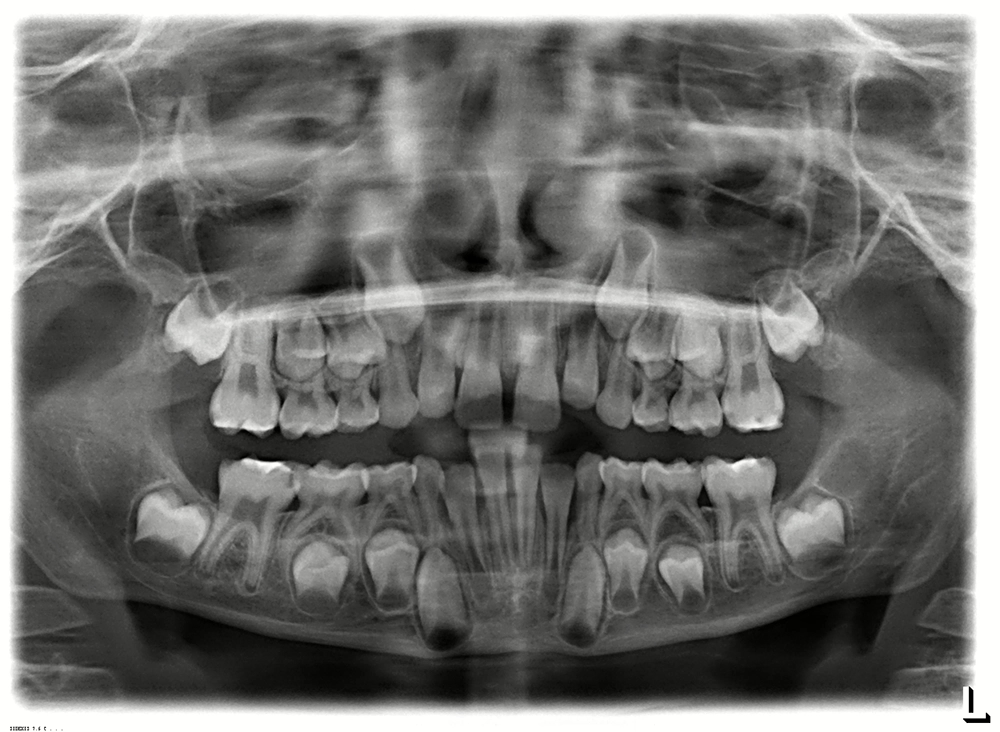
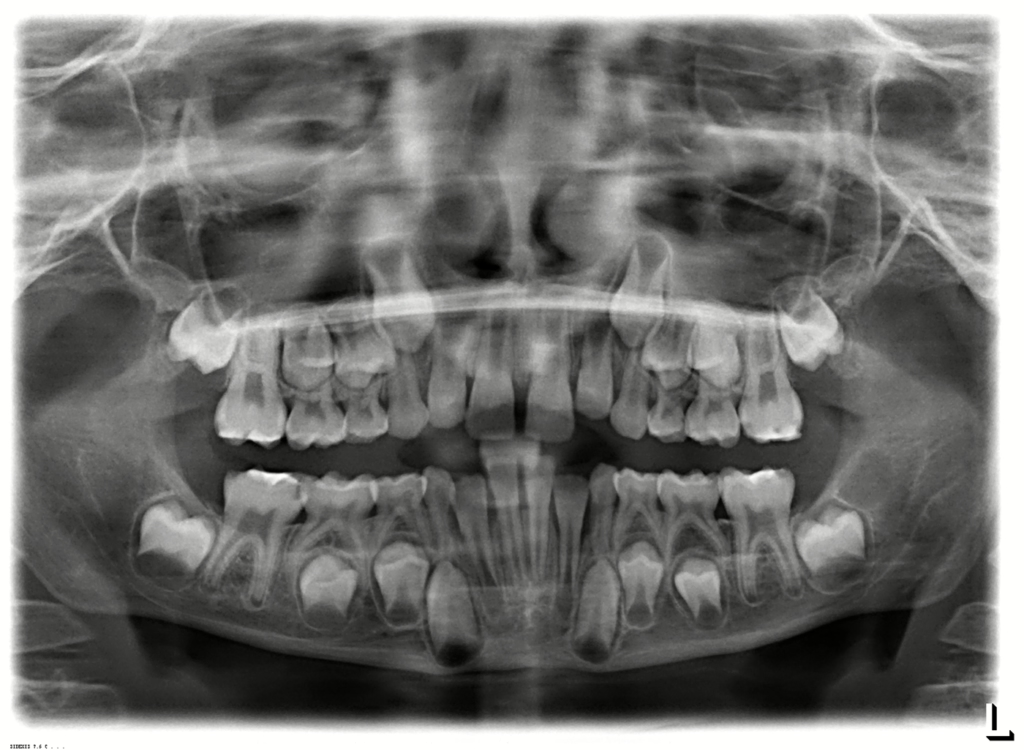
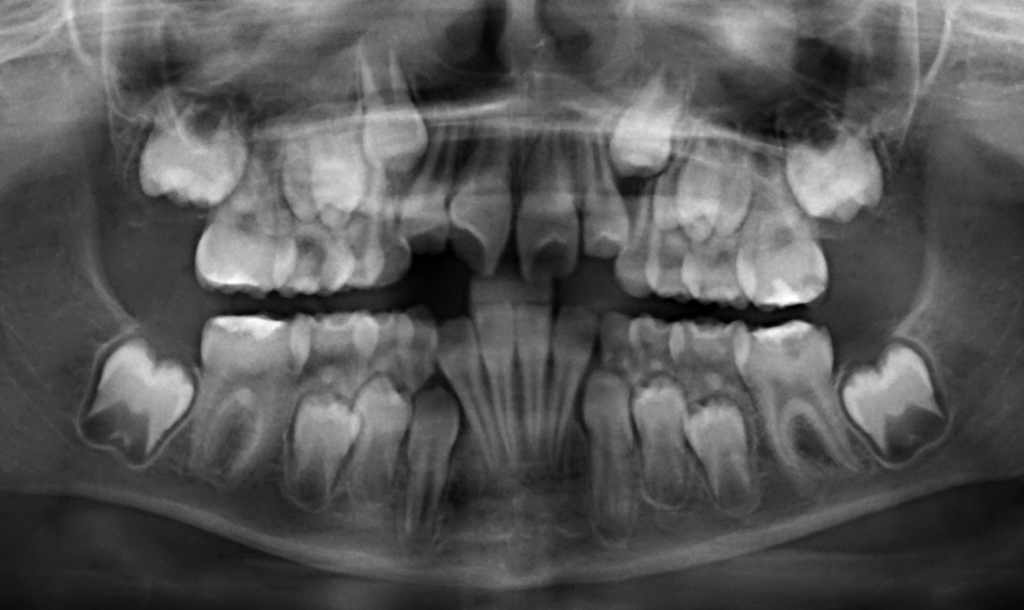
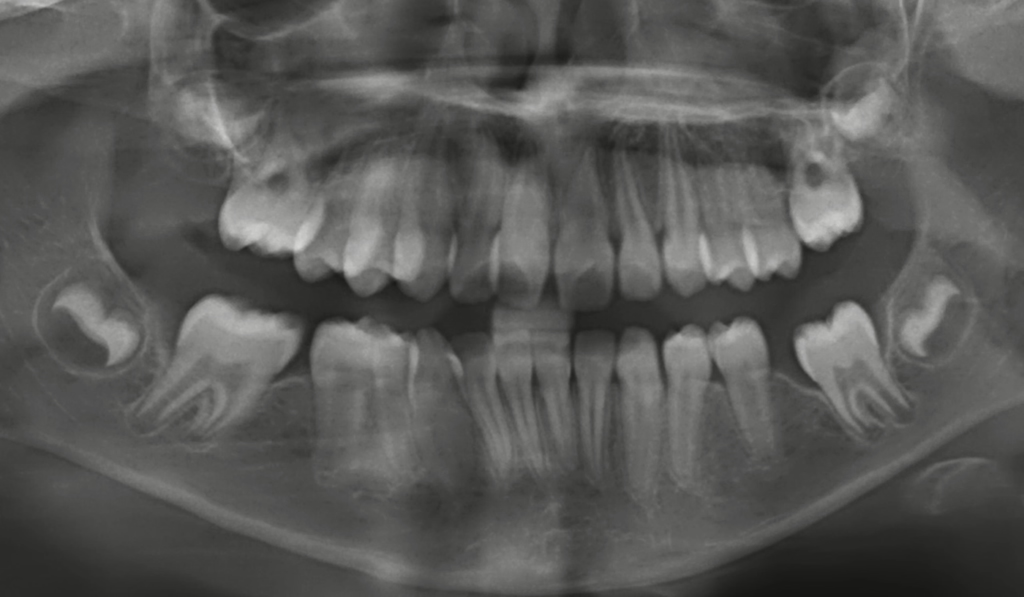
In der Regel sollte je nach der klinischen Ausprägung der MIH und ggf. der zugleich auftretenden Karies im Milchgebiss und/oder an den ersten Molaren eine Röntgenuntersuchung erfolgen. Kinder mit MIH-TNI 3 bzw. 4 haben erfahrungsgemäß oftmals nicht nur einen einzelnen MIH-Zahn, sondern mehrere MIH-Zähne mit höherem Schweregrad im Gebiss. Daher bietet ein Ausgangs-OPG bei den meisten Fällen eine sehr gute Grundlage, um nachfolgend auch die mittelfristigen und ggf. langfristigen Therapieoptionen zu besprechen. Hierbei kommen Aspekte wie Zahnanlage, Pulpabeteiligung von Läsionen und kieferorthopädische Befunde zum Tragen. Der Schweregrad der MIH selbst ist im OPG gar nicht so selten deutlich milder dargestellt als der Befund bei der klinischen Untersuchung (Abb. 8 a–d vs. Abb. 8e).
In-Office-Desensibilisierung
Für die sofortige Desensibilisierung in der Praxis bieten sich verschiedene Optionen an, deren jeweilige Vor- und Nachteile dargestellt werden. Infrage kommen die Würzburger-Konzept-Optionen A2, B1, B2, C1, C3, C4:
- Fluoridlackapplikation (A2)
- Versiegelung mit Kompositmaterialien o. Ä. (B1)
- Versiegelung/Abdeckung mit GIZ (B2 bzw. C1)
- Silberdiaminfluorid (SDF) oder Silberfluorid (C4)
- SMART-Technik (Silver-Modified Atraumativ Restorative Treatment): SDF + GIZ-Abdeckung (C3)
Versiegelungen/GIZ-Abdeckungen
Wir empfehlen meistens initial eine Abdeckung aller (hypersensiblen) MIH-Molaren mit einem Glasionomerzement (GIZ) als eine Art „temporäre Fissurenversiegelung“ bzw. „temporäre Abdeckung“ des Substanzdefektes und Therapeutikum der Hypersensibilität. Vorteilhaft ist, dass dies schneller, einfacher, universeller (d.h. auch im Zahndurchbruch) durchführbar ist als kompositbasierte Versiegelungen und zugleich genauso wirksam zu sein scheint [14,16]. Jedoch ist die Retention von GIZ nicht gut vorhersagbar, daher erfolgt hier die Darstellung als temporäre Variante. Ein Vorteil dieser Variante ist, dass bei Recallbesuchen diese Abdeckung leicht wiederholt werden bzw. im Falle von partiellen Verlusten des GIZ einfach ergänzt werden kann.
Andererseits scheint die Retention von Kompositmaterialien und Hybridglasionomerzementen (RMGIZ) etwas besser zu sein als die Retention von GIZ, wobei zahnspezifisch die Größe und die Lokalisation der hypomineralisierten Bereiche zu berücksichtigen sind (Tab. 2), da die Adhäsion in von MIH betroffener Zahnhartsubstanz im Vergleich zu gesundem Schmelz deutlich schlechter ist [17]. Nachteilig ist, dass die Versiegelung etwas länger dauert als mit GIZ und die erforderliche Trockenlegung sowie ggf. eine Säurekonditionierung einschließlich Absprühen des Zahnes mit Luft-Wasser-Gemisch für die Kinder mit „frischer hypersensibler MIH“ äußerst unangenehm sein kann.
Silberfluoride
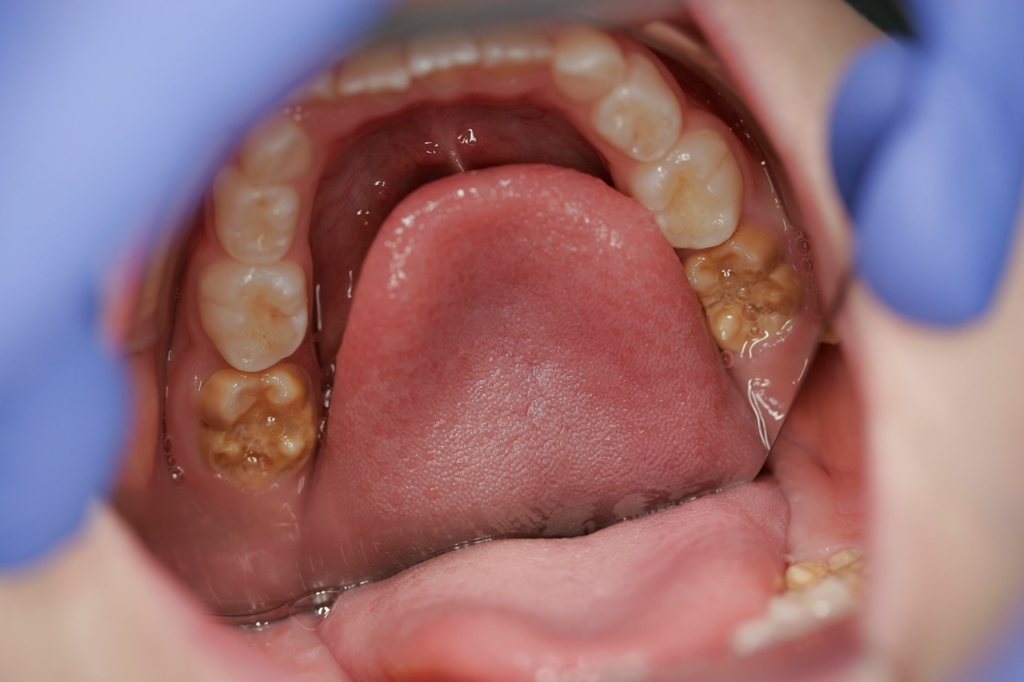
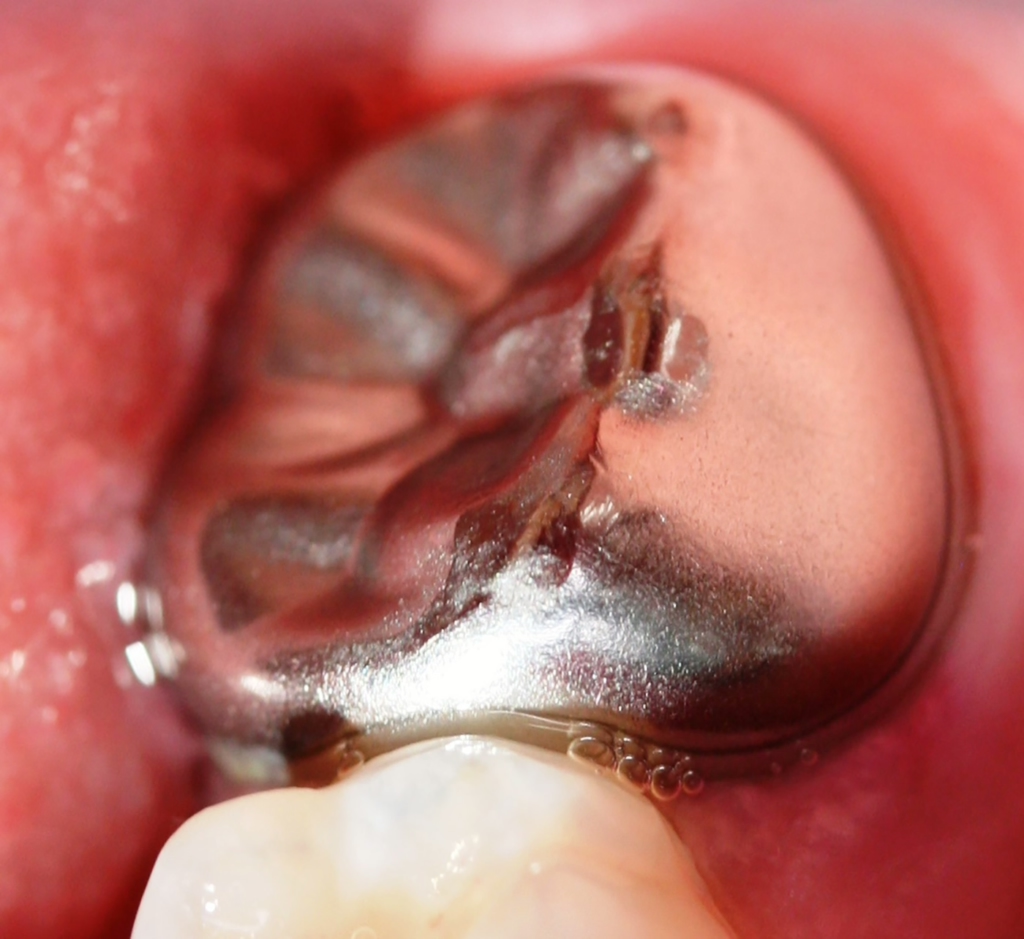
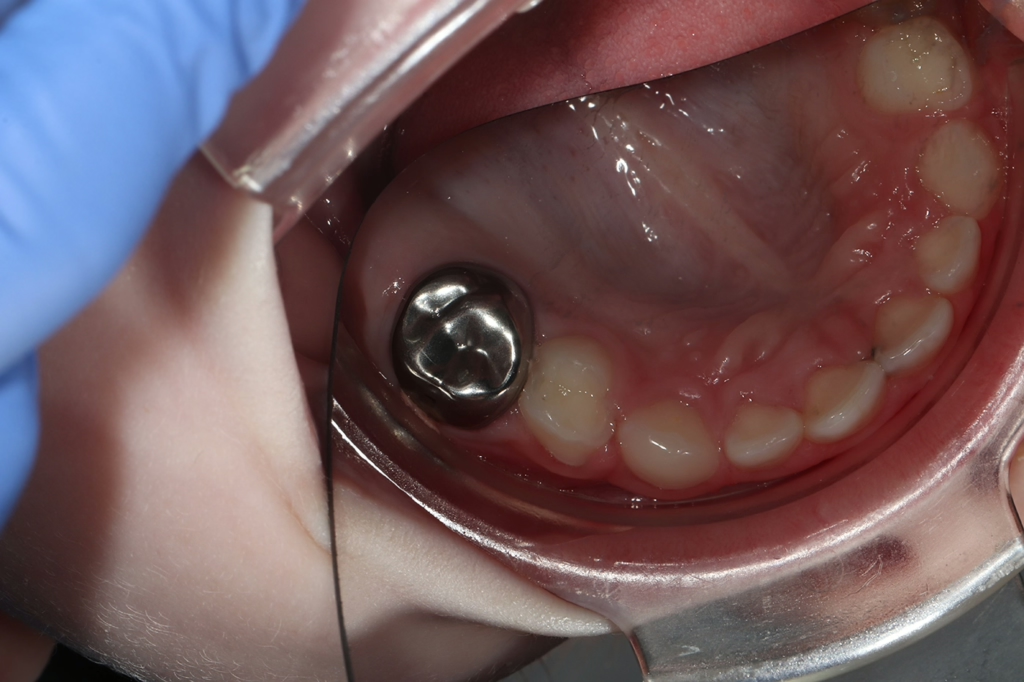
Die Option der Applikation von Silberfluorid scheint sehr einfach und erfolgreich zu sein, wie eine aktuelle Studie unserer Arbeitsgruppe zeigt (Kongressabstrakt in deutscher Übersetzung, s. Kasten) [18]. Nachteilig ist jedoch die schwer vorhersagbare, aber mögliche, dauerhafte Schwarzverfärbung der hypomineralisierten Bereiche (Abb. 7). Hier sollte also in Abhängigkeit von der Lokalisation und des Schweregrades der Hypersensibilität abgewogen werden, ob diese Technik direkt beim Erstbesuch erfolgen sollte oder ggf. erst bei persistierender Hypersensibilität bei einem der Recallbesuche in Betracht kommt („SMART“ im Recallbesuch). Sofern jedoch bei MIH-Molaren der Schmelz ohnehin sehr großflächig eingebrochen ist, sodass unabhängig von der Initialbehandlung mittelfristig eine Kronenversorgung (z.B. Stahlkrone D) oder sogar eine Extraktion (F) wahrscheinlich ist, oder die MIH-Läsionen hauptsächlich approximal liegen, ist die Silberfluoridapplikation (C4) – auch als SMART-Technik (C3) – im Erstbesuch aufgrund der schnellen Wirkung bei sehr starker Hypersensibilität [18] durchaus angezeigt.
| Pilotstudie |
| Unmittelbare Wirkung der Anwendung von Silberfluorid/Kaliumjodid zur Verringerung der Überempfindlichkeit der MIH-Molaren bei Schulkindern W. Ahmed, C. H. Splieth, J. Schmoeckel Ziel: Bewertung der Zufriedenheit der Eltern und der Akzeptanz der AgF+KI-Behandlung (Riva Star Aqua®, SDI Limited) durch die Kinder im Hinblick auf die Verringerung der Hypersensibilität bei permanenten Backenzähnen, die von Molaren-Inzisiven-Hypomineralisation (MIH-TNI 3 und 4) betroffen sind, unmittelbar (d.h. 15 Min.) nach der Anwendung. Material und Methoden: Kinder mit mindestens einem hypersensiblen MIH-Molaren (MIH-TNI 3 oder 4) wurden nach ethischer Genehmigung (Nr. BB 066/22) aus Stamm- und Neupatienten der Abt. für Präventiv- und Kinderzahnmedizin der Universität Greifswald rekrutiert. Die Hypersensibilität wurde vor und 15 Min. nach der Anwendung durch Reaktion auf einen Luftstoßreiz von 1 Sek. bewertet, wie durch einen Score von 2 bis 3 gemäß dem SCASS-Test beschrieben. Der Status vor der Behandlung wurde bewertet und Zähne nur berücksichtigt, wenn sie innerhalb eines Monats keine zahnspezifische Desensibilisierungsbehandlung in der Praxis erhalten hatten. Hypersensible MIH-Molaren wurden mit Watterollen isoliert, und AgF+KI (Riva Star Aqua®, SDI Limited) wurde aufgetragen. Ergebnisse: Diese Studie umfasste 22 Teilnehmer (14 Jungen und 8 Mädchen; Durchschnittsalter 105 ± 12 Monate) mit 53 hypersensiblen MIH-Molaren, von denen etwa die Hälfte SCASS 2 (n = 26) und SCASS 3 (n = 27) aufwiesen. Was die Hypersensibilität betrifft, so verringerte sich der mittlere SCASS-Score signifikant von 2,51 bei Studienbeginn auf 1,15 (15 Min. nach der Anwendung) von AgF+KI (p < 0,001, Wilcoxon signed-rank Test). Die mittlere Verringerung der SCASS-Werte betrug 1,3 (± 0,6) bzw. 1,4 (± 1,0) für den Ausgangswert SCASS 2 bzw. 3. Kein statistisch signifikanter Unterschied (Mann-Whitney-U-Test) wurde beim Vergleich der Verringerung der SCASS-Werte nach 15 Min. von vorbehandelten (n = 22) gegenüber nicht vorbehandelten hypersensiblen MIH-Molaren (n = 31) festgestellt. Schlussfolgerung: AgF+KI (Riva Star Aqua®, SDI Limited) ist ein wirksames Desensibilisierungsmittel, das bei Schulkindern mit hypersensiblen MIH-Molaren sofortige Linderung bringt. Deutsche Übersetzung des Abstracts zur Posterpräsentation beim „Weltkarieskongress 2024“ in Heraklion/Kreta [18], welche die sofortige Linderung der Hypersensibilität bei MIH-Molaren durch einmalige Silberfluorid-/Kaliumjodid-Applikation zeigt. |
Fluoridlack und Präventionsmaßnahmen im Recall
Die alleinige Fluoridlackapplikation (A2; z.B. Duraphat 22.600ppm) hat wahrscheinlich keinen allzu großen Effekt auf die Reduktion der Überempfindlichkeit, dennoch ist diese 2- bis 4-mal jährlich zu empfehlen [14], da man vereinfacht sagen kann, dass alle MIH-Kinder auch zugleich Kariesrisikokinder sind und entsprechend eine Intensivprophylaxe zur Kariesvorbeugung erhalten sollten. Daher liegt die Vereinbarung eines engmaschigen Recalls (ca. alle 3 Monate) nahe, welcher neben kariespräventiven Aspekten wie der Durchführung der zahnärztlichen Prophylaxe (IP) mit Elternberatung (Mundhygiene, Ernährung), einer In-Office-Fluoridlackapplikation sowie ggf. der Reapplikation von GIZ-Abdeckungen auch für den Complianceaufbau wichtig sein kann. Zudem kann nach 3 Monaten besser abgeschätzt werden, wie gut die Kombination der In-Office-Desensibilisierung mit den häuslichen Desensibilisierungsmaßnahmen (s. nächster Abschnitt) angeschlagen hat. Eine gute Kooperation der Kinder bei der Zahnbehandlung ist für die meisten mittel- bis langfristigen Therapieoptionen eine wichtige Grundvoraussetzung, da sonst die Versorgung beispielsweise mit Kompositfüllungen, Stahlkronen oder gar die Zahnentfernung nur mit Sedierung oder Narkose umsetzbar wären.
Häusliche Desensibilisierung
Empfehlungen für die häusliche Desensibilisierung und Kariesprävention beinhalten die wöchentliche häusliche Anwendung von Fluoridgel (12.500 ppm) sowie die tägliche Anwendung von fluoridhaltigen Zahnpasten für Schulkinder (1.000–1.450 ppm).
Das Spektrum an täglich zu Hause anzuwendenden Wirkstoffen bzw. speziellen Produkten für die Reduktion der Überempfindlichkeit ist recht vielfältig. Die Studienlage hierzu ist jedoch unterschiedlich und die Wirksamkeit von Substanzen ist – wenn überhaupt – nur durch einzelne Studien belegt. Mögliche Empfehlungen sind:
- argininhaltige Zahnpaste [19]
- Casein Phosphopeptide Amorphous Calcium Phosphate (CPP-ACP-Produkte) [20,21]
- hydroxylapatithaltige Zahnpaste [22]
- Oligopeptide bzw. ähnliche Produkte
Zurzeit gibt es unter Experten eher eine individuelle Präferenz als Evidenz, dass ein Produkt wirklich besser als ein anderes funktioniert. Im Klinikalltag kommen daher andere Aspekte zum Tragen, wie beispielsweise die Unterschiede in den Kosten von z.B. Elmex Sensitive Professional als argininhaltige Zahnpaste, Tooth Mousse (CPP-ACP), Karex (Hydroxylapatit) oder CurodontTM D’Senz (Oligo-Peptid-103-Technologie). Wahrscheinlich haben alle Produkte bei regelmäßiger Anwendung positive Effekte, da kaum Kinder über mehrere Jahre persistierende Überempfindlichkeit an MIH-Zähnen aufweisen – unabhängig von der Therapie [23].
Mittelfristiges Management
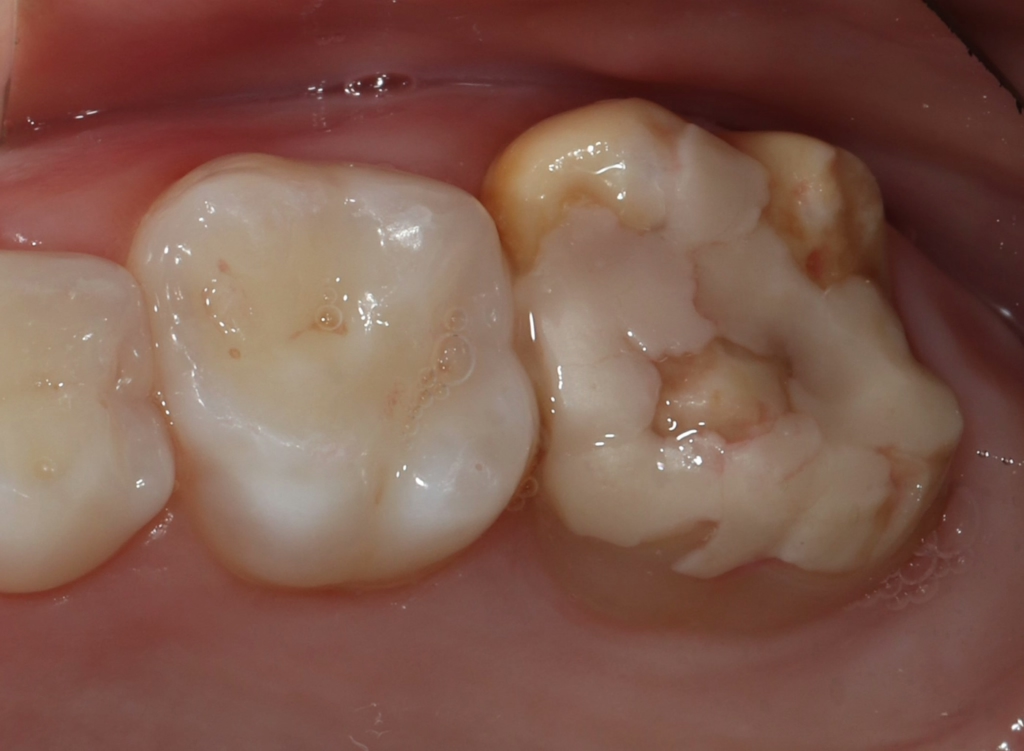
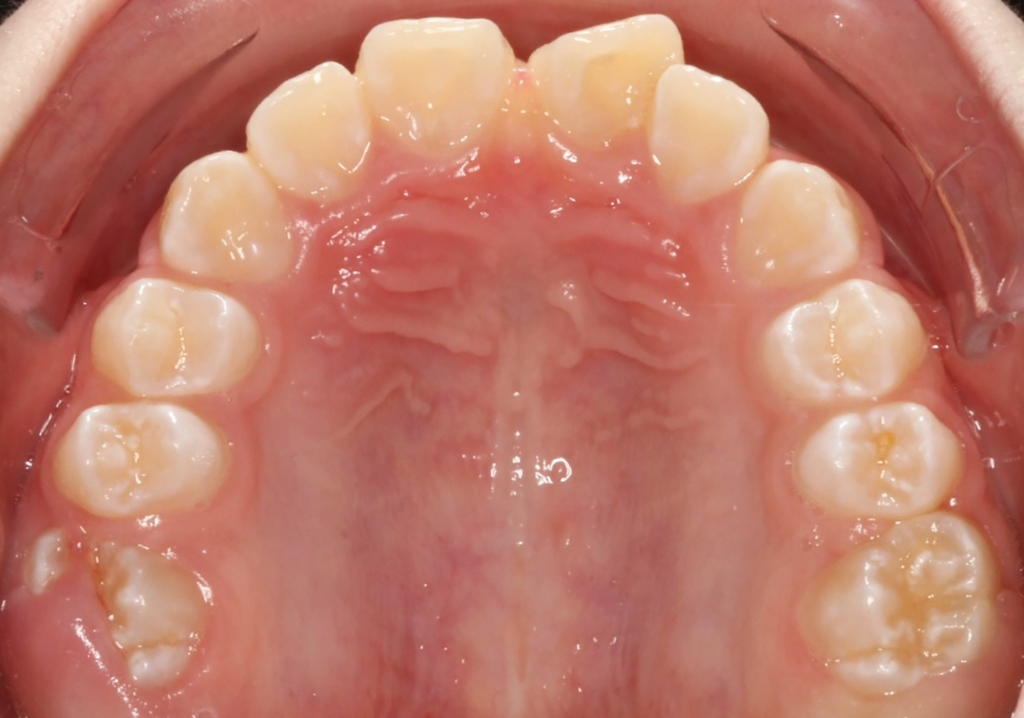
Bei dem Recallbesuch nach 3 Monaten bzw. den folgenden vierteljährlichen Recallbesuchen gilt es, die Intensivprophylaxe und stets das 01/IP-Programm durchzuführen, die MIH-Zähne und den Status der Überempfindlichkeit sowie die Versiegelungen einer genauen Reevaluation zu unterziehen. Die GIZ-Abdeckungen sehen noch mehreren Monaten bzw. Jahren meist nicht mehr so „schön“ aus wie zum Tag der Applikation (Abb. 8).
Bei persistierender Hypersensibilität kann, wie erwähnt, erneut GIZ appliziert oder ergänzt werden oder es können ergänzend Silberfluoridprodukte (SMART) Anwendung finden. Vorteilhaft ist, dass mittels SDM auch Bereiche desensibilisiert werden können, die mit einer GIZ-Abdeckung nicht gut erreicht werden (z.B. Glattflächen und Approximalflächen; s. Abb. 5c). Doch es gilt zu beachten, dass sich die hypomineralisierten Bereiche unvorhersagbar dunkel bis schwarz verfärben können. Daher sollte die SMART-Technik primär in Frage kommen, wenn die betroffenen MIH-Zähne ohnehin aufgrund größerer Substanzdefekte langfristig temporär mit einer konfektionierten Edelstahlkrone versorgt werden sollen oder eine Extraktion im Alter von ca. 9–12 Jahren angedacht ist (Abb. 9).
In Ergänzung zum Würzburger Konzept ist für die Entscheidungsfindung bzgl. einer Extraktionstherapie nicht nur die Größe des Substanzdefektes zu berücksichtigen, sondern auch das Ausmaß und die Beschaffenheit der hypomineralisierten Zahnoberfläche sowie der Pulpastatus. Zudem spielen bei der Entscheidungsfindung v.a. die Anzahl und Verteilung der schwer von MIH betroffenen Zähne und KFO-Aspekte eine wichtige Rolle. So kann es mitunter sinnvoll sein, auch erhaltungsfähige permanente Molaren bei der Extraktionsplanung mit einzubeziehen (Patientenfall, Abb. 10–12).
Zusammenfassung: In beschriebener Phase findet bei Kindern mit MIH etwa alle 3 Monate ein präventiv orientierter Zahnarztbesuch im Rahmen der IP/01 statt. Bei überwundener Überempfindlichkeit besteht die Chance, restaurative Maßnahmen (insbesondere Kompositfüllungen bei überschaubaren Defekten und ausreichend gesunder Zahnhartsubstanz oder Stahlkrone bei großflächig betroffenen Molaren) unter Lokalanästhesie ohne mitunter empfohlene vorherige Schmerzmittelgabe durchzuführen [24] (Abb. 8). Eine enge Zusammenarbeit mit einem Kieferorthopäden ist hier wichtig, um den kieferorthopädischen Befund (z.B. Engstand, Möglichkeiten des Lückenschlusses nach Extraktion etc.) in die langfristige Therapieentscheidung mit einfließen zu lassen (Abb. 10;adaptiert nach [15]).
Milchmolarenhypomineralisation (MMH)
Hypomineralisationen an Milchmolaren (MMH) treten in Deutschland laut einer Leipziger Studie mit einer Prävalenz von 4% auf [25]. Das Auftreten von MIH bei MMH/HSPM ist in etwa sechsfach erhöht [26], sodass ein Recall zum Zeitpunkt des erwarteten Durchbruchs der ersten permanenten Molaren vereinbart werden sollte. Die hypomineralisierten Milchmolaren sind nicht selten auch hypersensibel, weisen Strukturverluste auf und sind besonders kariesanfällig. Auch in solchen Fällen kann eine SMART-Hall-Technik (Abb. 13) eine probate, verhältnismäßig einfache und dennoch erfolgreiche Option bis zur physiologischen Exfoliation des Zahnes sein [27].
Langfristiges Management bei Kindern mit MIH-TNI 3 bzw. 4
Die Vision, trotz schwerer MIH ein langfristig gesundes Gebiss verbunden mit hoher oraler Lebensqualität zu erreichen, ist realistisch. Die Weichen dafür werden i.d.R. in der Entscheidungsfindungsphase (Wechselgebissphase II) gestellt. Hier spielen insbesondere bei Extraktionen von MIH-Molaren das Timing und kieferorthopädische Konzepte eine Rolle (Abb. 10–12). Durch dieses Handlungskonzept für Kinder mit hypersensiblen MIH-Zähnen kann vielen primär ängstlichen und kariesaktiven Kindern die Chance auf eine langfristig hohe orale Lebensqualität gegeben werden [1,23].
Fazit
- Die Ausprägung von MIH und die daraus resultierende Problematik können stark differieren.
- Die Anwendung des MIH-TNI und Kenntnisse zum Würzburger Konzept sind sehr zu empfehlen, da letzteres ein sehr gutes praxisnahes Therapieschema darstellt, das u.a. die Intensivprophylaxe sowie restaurative Maßnahmen und die Molarenextraktion umfasst.
- Die initiale Behandlung von Kindern mit MIH und Hypersensibiliäten spielt klinisch eine wichtige Rolle, da die beeinträchtigte Lebensqualität der Kinder damit verbessert werden kann.
- In der Initialtherapie sind eine zügige Versiegelung oder eine GIZ-Abdeckung in Kombination mit häuslichen Desensibilisierungsmaßnahmen meist probate Mittel.
- Bereits in der Initialtherapie sollten Aspekte des potenziellen mittel- und langfristigen Managements berücksichtigt werden. D.h., wenn eine Stahlkrone oder eine Extraktion angedacht oder geplant sind, rücken ggf. andere initiale Therapieoptionen mehr in den Vordergrund.
Die Patienteninformationen der DGZMK sind online abzurufen unter: https://www.zahnmedizinische-patienteninformationen.de/
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 





 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.