|
Getting your Trinity Audio player ready...
|
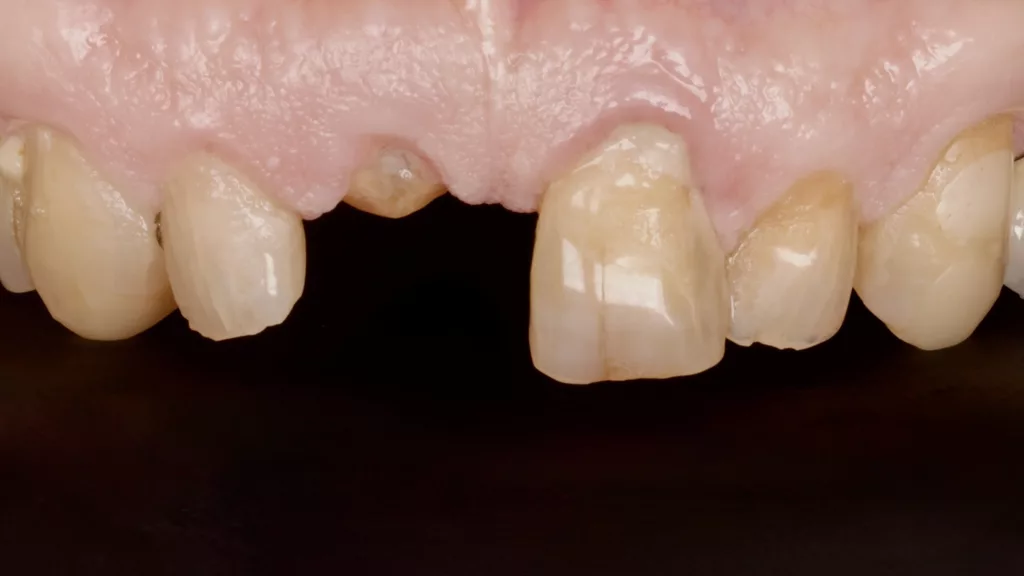
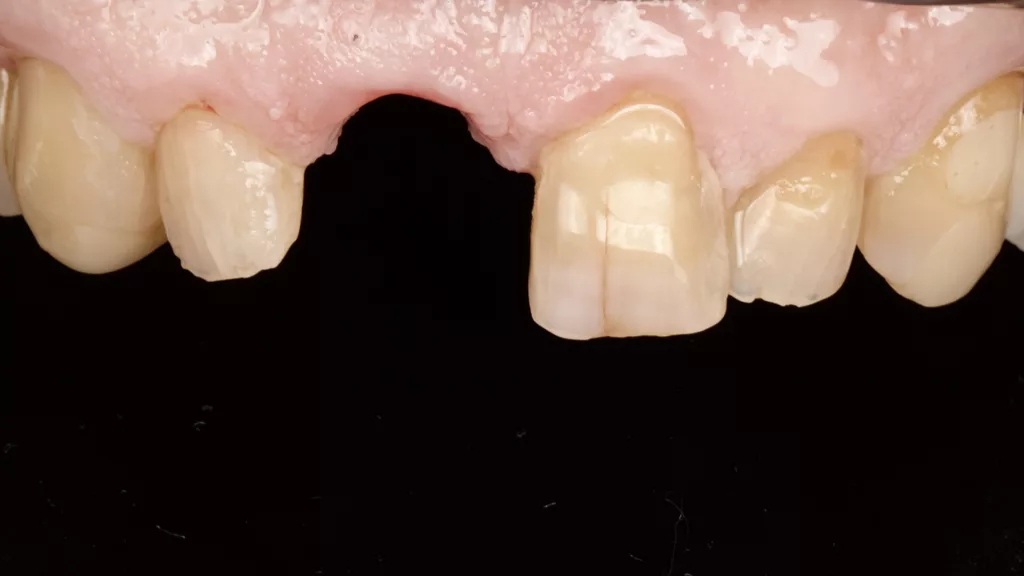
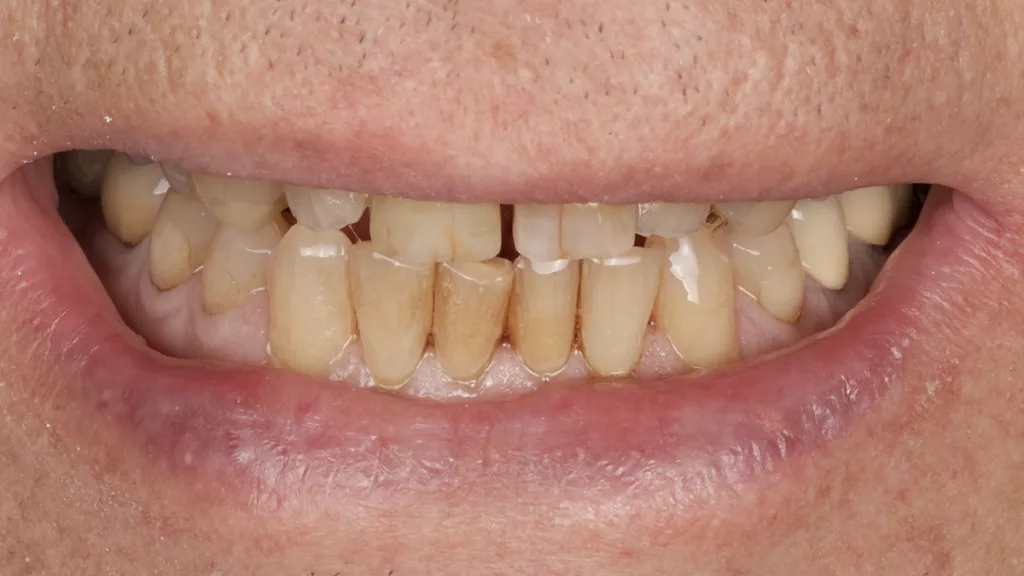
Der 77-jährige Patient suchte unsere Praxis erstmalig auf. Die Krone an Zahn 11 war dem ersten Augenschein nach wohl aufgrund einer tiefen Zahnhalskaries horizontal abgebrochen. Am Nachbarzahn 21 zeigte sich apikal eine Gingivarezession. Die weiteren Zähne zeigten typische altersspezifische Abnutzungsspuren, wobei der Patient nach eigenen Angaben schon seit Jahren nicht mehr in zahnärztlicher Kontrolle war (Abb. 1 und 2). Sein Gesundheitszustand sei stabil, systemische Krankheiten könne er ausschließen und bezüglich seiner Haptik habe er keine Einschränkungen, die eine entsprechende Hygiene beeinträchtigen und in der Folge Mukositiden oder Periimplantiden auslösen könnten [3].
 I. Frank
I. Frank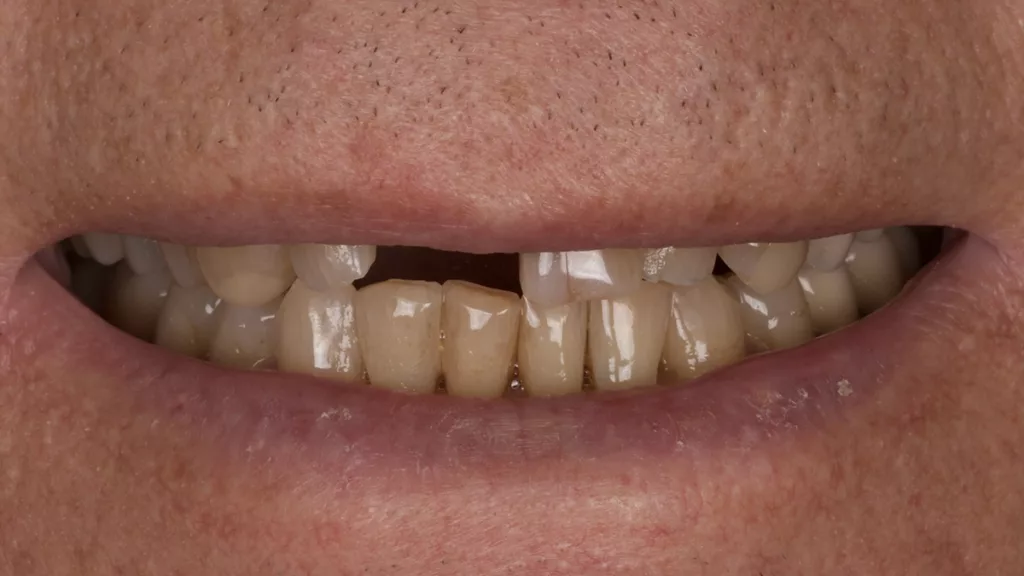 I. Frank
I. FrankIm Gespräch mit dem Patienten wurden die möglichen Versorgungsalternativen – Stiftaufbau mit Zahnextrusion, Brücke sowie eine implantatgetragene Einzelzahnversorgung – unter verschiedenen Aspekten diskutiert. Vier Aspekte gaben dabei den Ausschlag für seine Entscheidung, sich ein Implantat setzen zu lassen: keine Schwächung der natürlichen Nachbarzähne durch Beschleifen, die eingeschränkte Prognose eines stabilen adhäsiven Aufbaus bei einer epikrestalen Fraktur, die Chancen einer im Hinblick auf sein Alter möglichst dauerhaften, kaustabilen Versorgung und die Wiederherstellung seines charakteristischen Aussehens in der Front [6]. Zudem erleichtert eine, wie in diesem Fall vorgesehene verschraubte Versorgung mögliche altersbedingte Revisionen oder Änderungen in herausnehmbare Arbeiten sowie eine professionelle Mundhygiene.
Diagnose und planerische Aspekte
 I. Frank
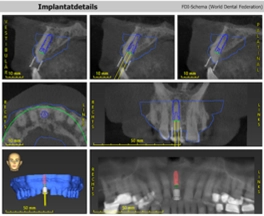
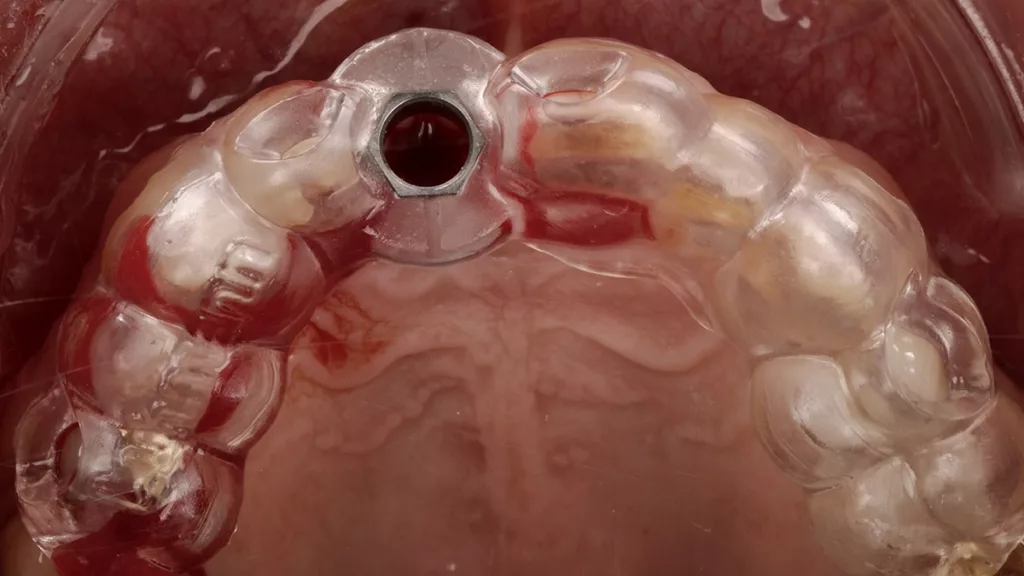
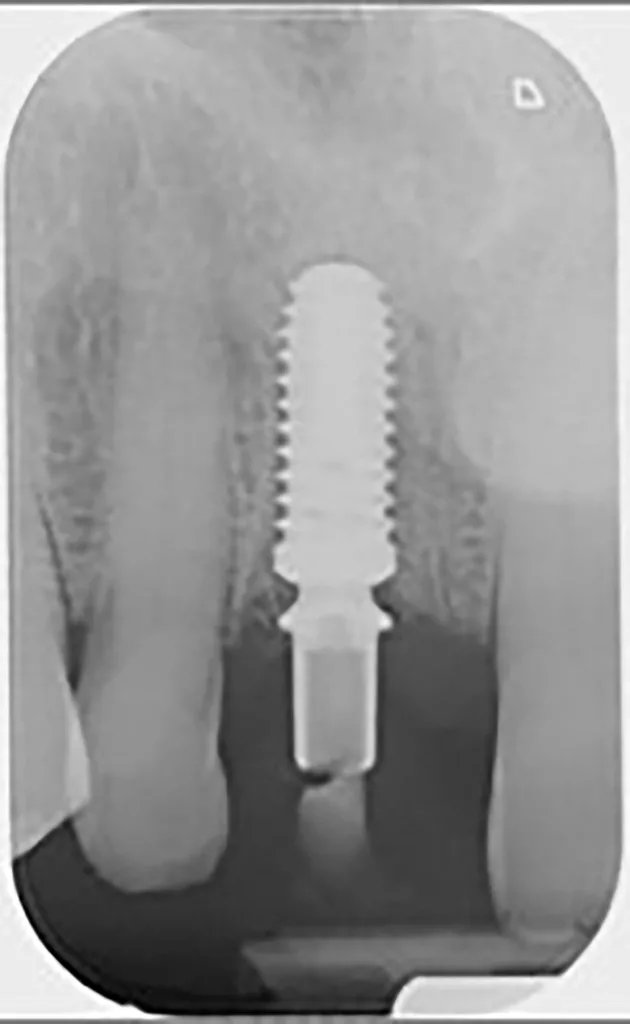
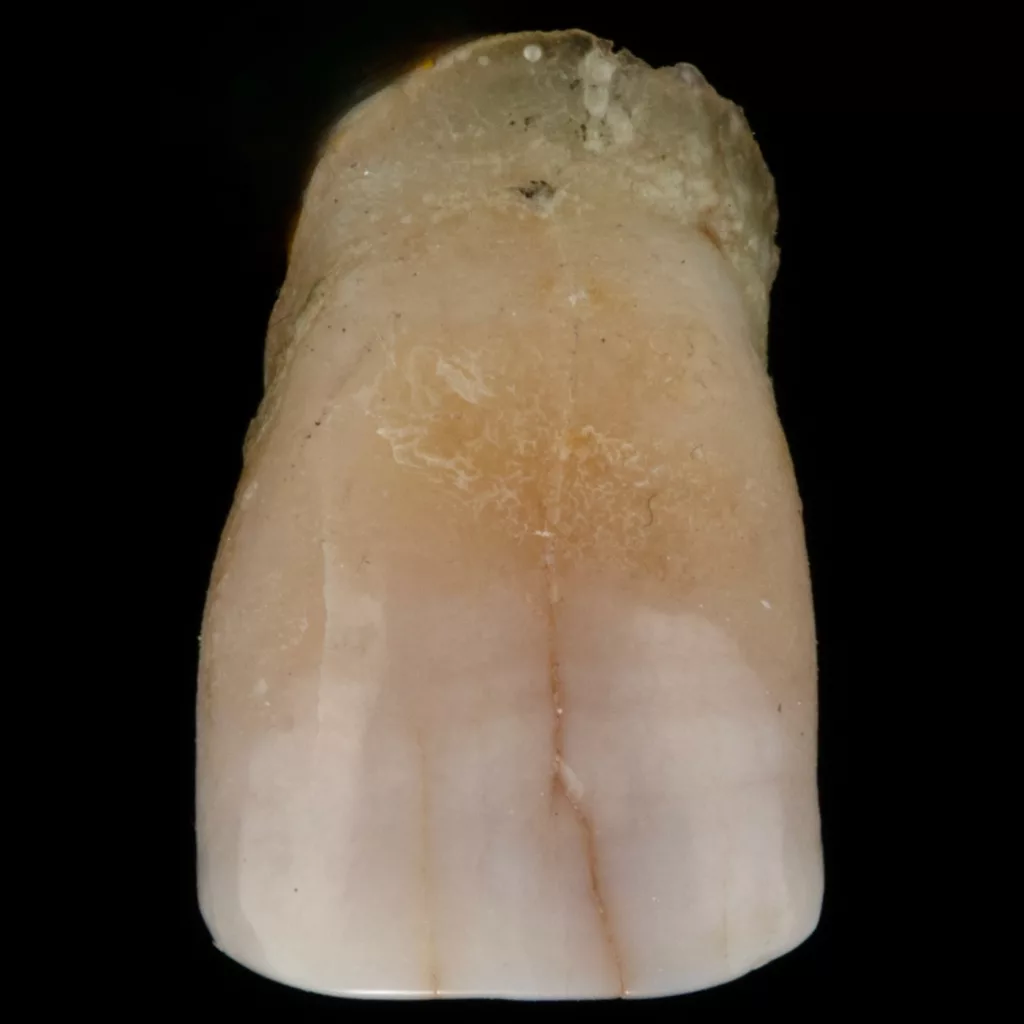
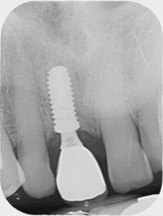
I. FrankUm das Hart- und Weichgewebe bestmöglich vor der physiologischen Remodellierung nach der Extraktion zu bewahren, wurde eine Sofortimplantation geplant. Die intraorale Situation konnte für eine Sofortimplantation mit kontrollierter Sofortbelastung insgesamt als günstig beurteilt werden. Die dreidimensionale radiologische Diagnostik mittels DVT zeigte eine stabile, intakte bukkale Lamelle an Zahn 11 und ein zirkumferent hinreichendes qualitatives und quantitatives Knochenangebot [12,13]. Für die Insertion wurde daher ein Implantat (copaSKY 4,5 × 12 mm, bredent) mit seinem spezifischen Backtaper vorgesehen. Ein ausschlaggebender Faktor für den Therapieerfolg insbesondere im Frontzahnbereich ist eine vestibulooral, palatinal orientierte Implantatposition (Abb. 3). Ebenso entscheidend ist ein Volumenzuwachs oder mindestens eine Stabilisierung der weichgewebigen und knöchernen Strukturen. Das sichert die funktionelle und ästhetische Qualität der Prothetik und erleichtert eine hygienische Gestaltung der Versorgung, wodurch sich wiederum bei sorgfältiger Mundpflege des Patienten die Risiken für periimplantäre Entzündungen reduzieren lassen [4].
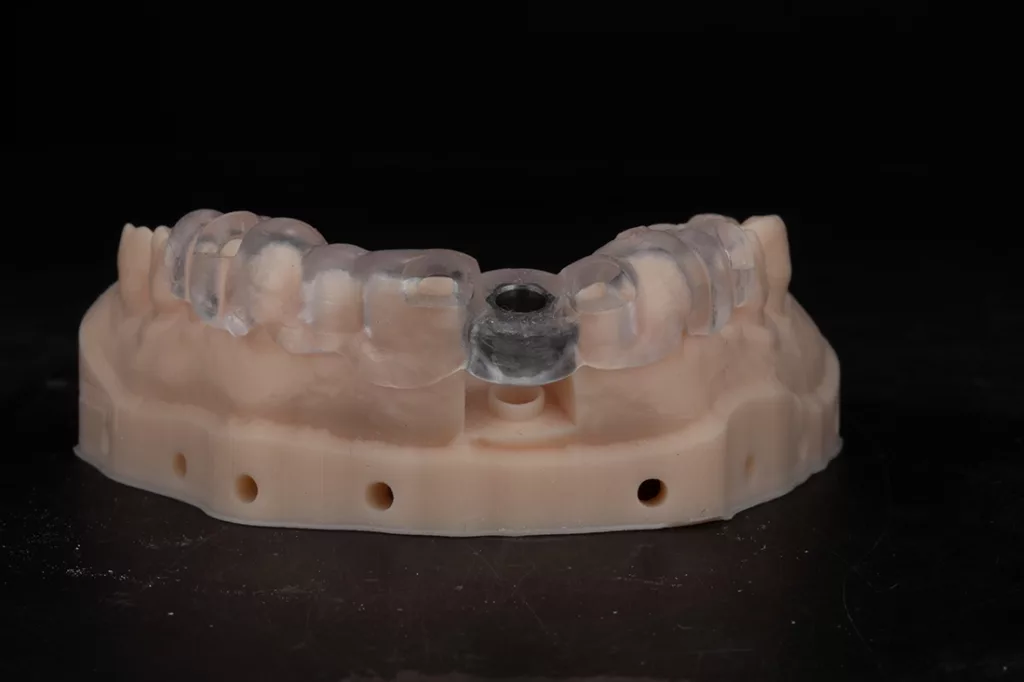
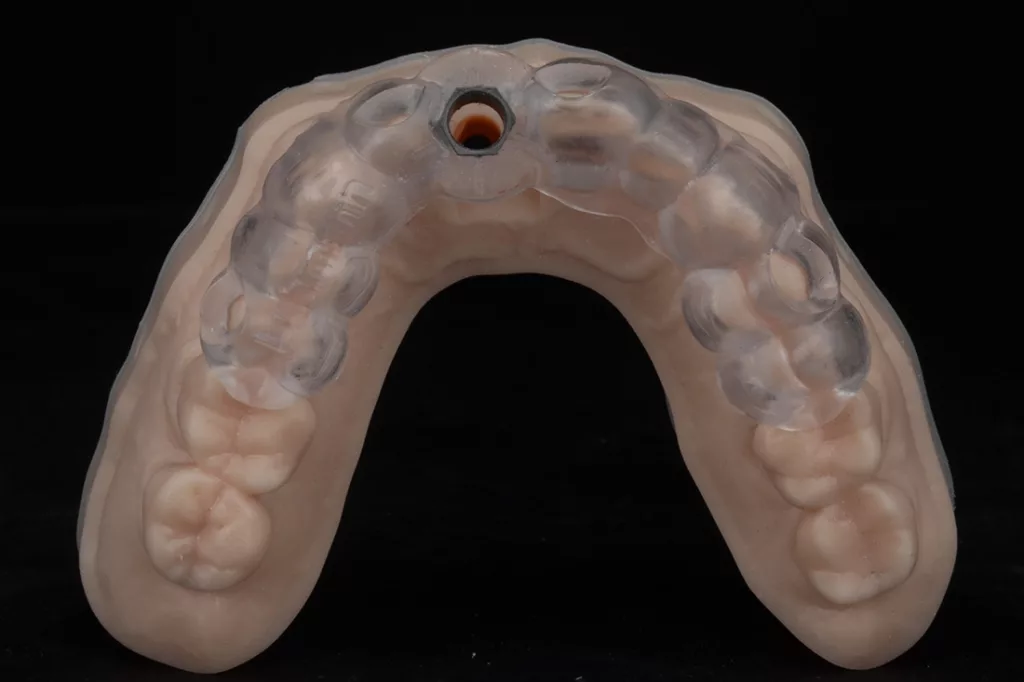
Die Planung erfolgte anhand der DVT-Aufnahme, einem Oberflächenscan der intraoralen Situation sowie einem gedruckten Modell. Dieses Vorgehen vereinfacht bei einer verschraubten Versorgung die korrekte Positionierung des Schraubendurchtrittkanals und die Beurteilung der bukkalen Lamelle [15]. Auf Grundlage dieser digitalen Planungsdaten konnten ohne weitere klinische Arbeitsschritte die Bohrschablone rein digital drucktechnisch angefertigt (ConfiDente) und das Provisorium zum Implantationstermin bereitgestellt werden (Abb. 4 bis 6).
Bone Growth als implantologisches Konzept
 I. Frank
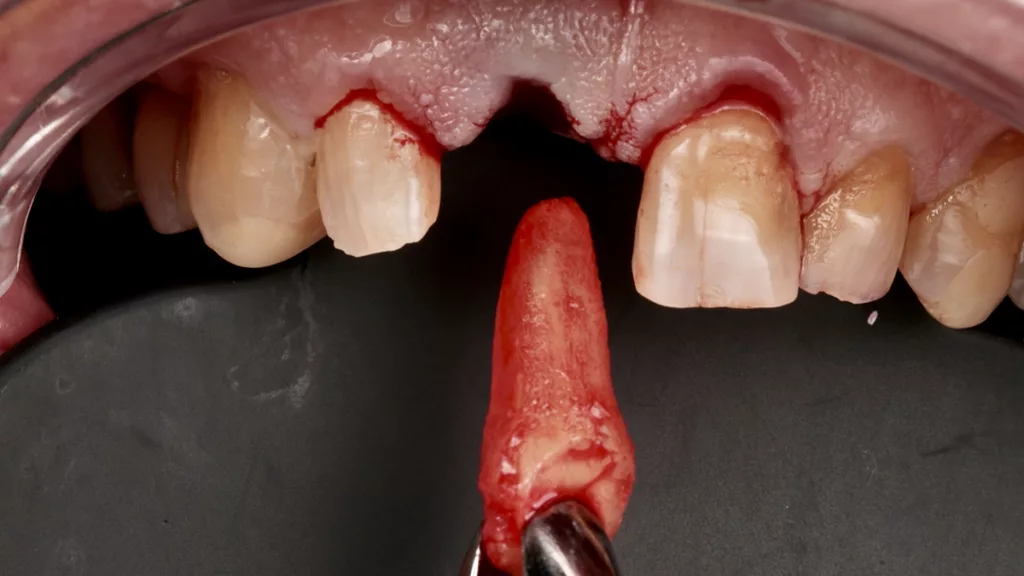
I. FrankDie Extraktion der nur noch locker im Zahnfach sitzenden Zahnwurzel verlief atraumatisch und gewebeschonend. Schädigungen an den weichgewebigen oder knöchernen Strukturen konnten vermieden und dadurch auch Resorptionsvorgänge post extractionem weitestgehend ausgeschlossen werden [10]. Die Alveole stellte sich, nachdem sie kürettiert und von Granulationsgewebe versäubert war, entzündungsfrei dar (Abb. 7). Röntgenologische Aufhellungen oder apikale Parodontitiden ohne akute klinische Symptome sind per se keine Kontraindikation für eine Sofortimplantation [2,14].
Das hier verwendete Implantat mit seiner konisch-zylindrischen Implantatform, dem mikrostrukturierten Backtaper, der enossalen (OCS) Implantatoberfläche und seinem selbstschneidenden Doppelgewinde begünstigt nicht nur eine hohe Primärstabilität. Subkrestal positioniert, entsteht mehr Raum für eine Knochenneubildung, die durch Auflagerung von Knochenspänen auf der abgeschrägten Implantatschulter, dem Backtaper, initiiert wird. Durch den langfristigen Volumenzuwachs des Alveolarknochens wird das Weichgewebe dauerhaft gestützt und einer Rezession sowie – primär unter ästhetischen Aspekten – im Zeitverlauf möglicherweise sichtbaren metallischen Anteilen des Implantats weitestgehend vorgebeugt.
Aufgrund seines koronalen Designs mit unterschiedlichen Rauigkeiten – bindegewebige Anlagerungsfläche mit 0,36 Ra, intraossär 2,2 Ra – fördert das Implantat die Ausbildung einer schützenden Gingivamanschette. Geführt über die Bohrschablone wurde das Implantat subkrestal eingebracht, wobei die dreidimensional korrekte Positionierung als leicht palatinal und mesiodistal mit aus reichendem Abstand (1,5 bis 2 mm) zu den Nachbarzähnen, Voraussetzung wiederum für den Papillenerhalt und der Vermeidung labialer Rezessionen, realisiert werden konnte (Abb. 8 bis 11) [9]. Die Insertion erfolgte dabei flapless ohne Lappenbildung und ohne Deperiostierung – ein Vorgehen, das in aller Regel zu optimierten ästhetischen Ergebnissen führt und weniger krestalen Knochenverlust erwarten lässt [1].
Die bukkale Alveolenwand ist im Frontzahnbereich meistens sehr dünn und besteht überwiegend aus Bündelknochen. Um das Risiko einer Resorption möglichst auszuschließen und die bukkalen Strukturen zu unterstützen, wurde daher der Gap zwischen Implantat und bukkaler Lamelle vorsorglich mit Allograft-Material (Maxgraft 0,5 mm, Straumann) aufgefüllt und Knochenspäne wie beschrieben auf mikrostrukturierten Backtaper aufgelagert. Aufgrund des stabilen und dicken Zahnfleisches konnte bei dem Patienten von einer BGT abgesehen werden. Die erreichte Primärstabilität des Implantats von 35 Ncm war ausreichend, um im nächsten Schritt das Implantat sofort provisorisch versorgen zu können [5].
Periimplantäre individuelle Ästhetik
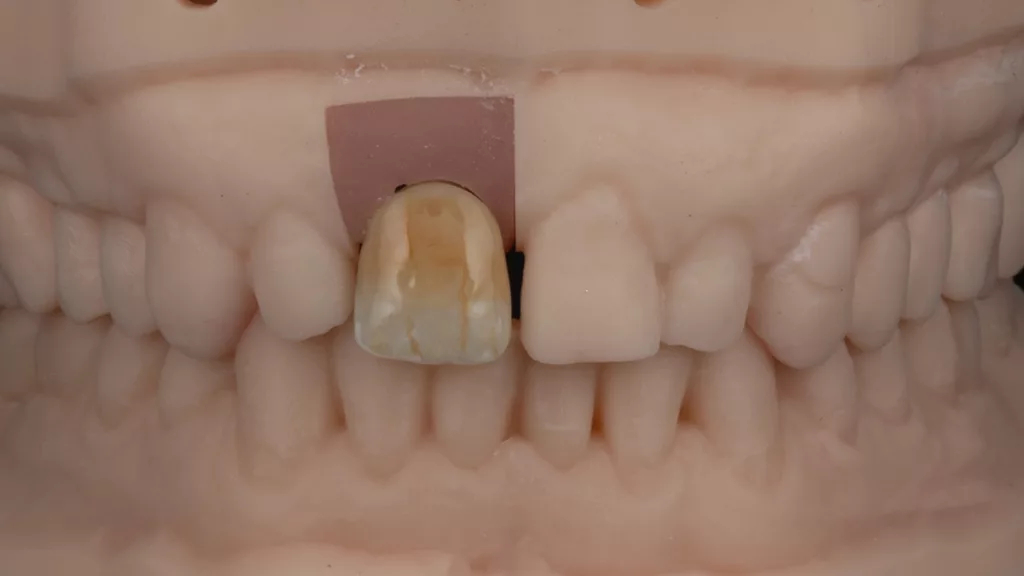
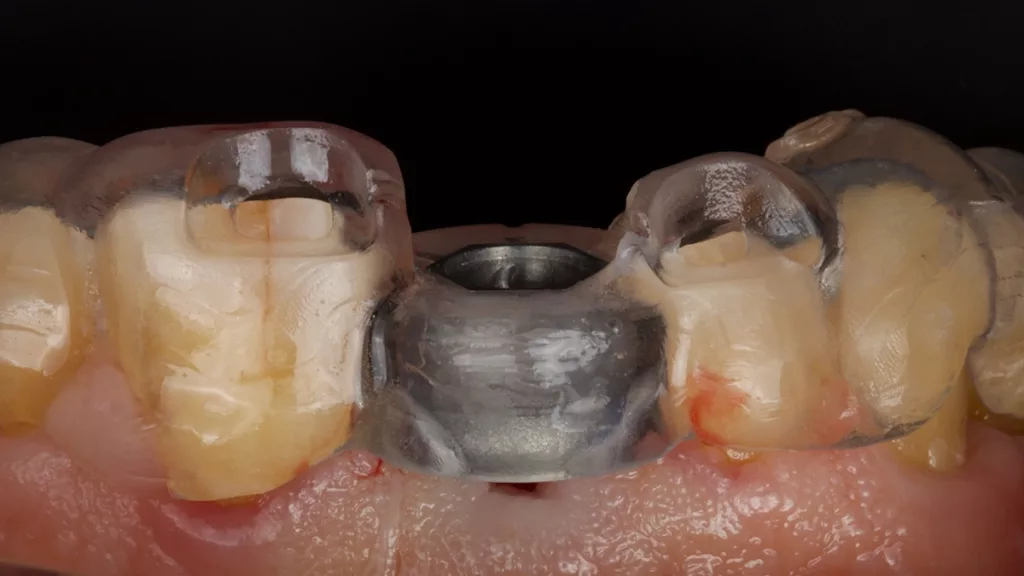
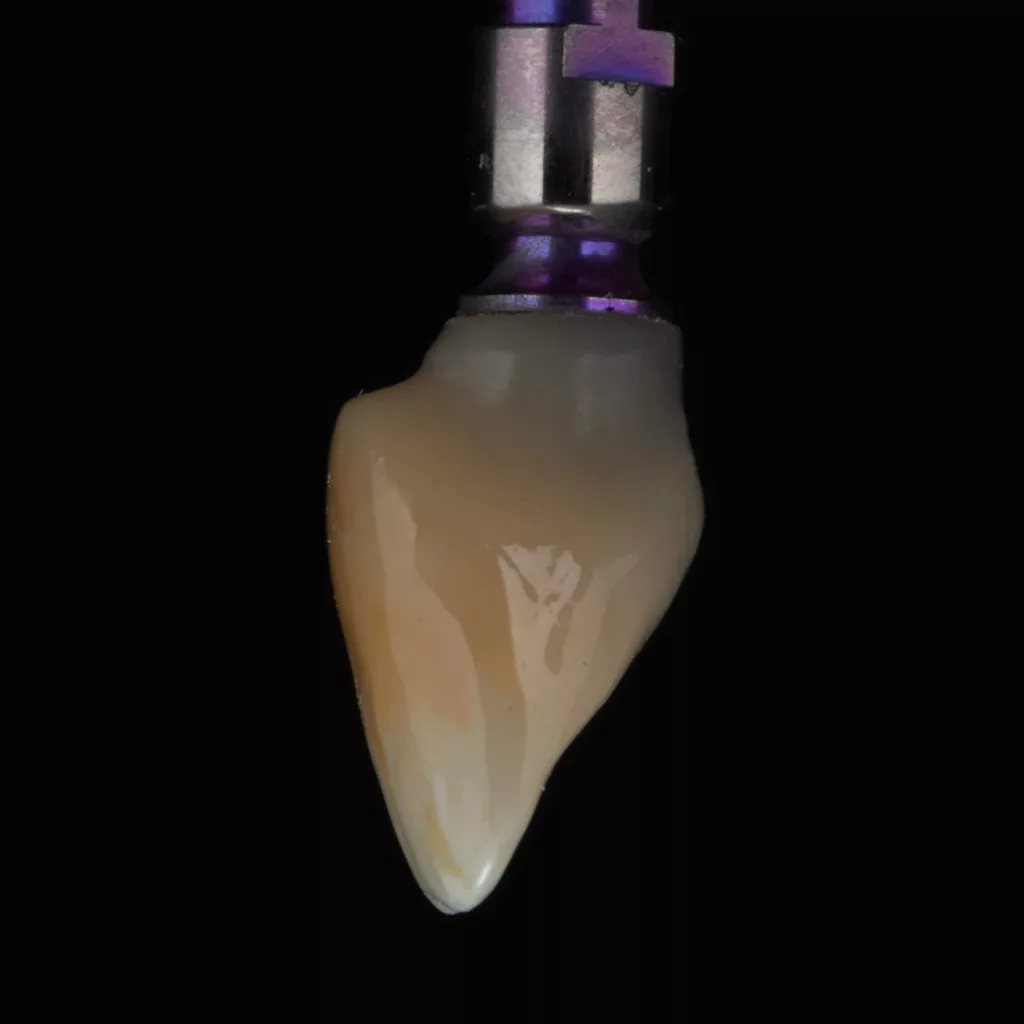
Vom zahntechnischen Labor wurde auf Basis eines Scans der ursprünglichen Zahnkrone zeitgleich das Sofortprovisorium monolithisch aus polychromem Komposit (breCAM. multiCOM, bredent) frästechnisch hergestellt, mit der Titanbasis verklebt und ohne statische und dynamische Okklusionskontakte angepasst (Abb. 12 und 13). Das Diastema zwischen Zahn 11 und 12 wurde auf Wunsch des Patienten beibehalten. Durch eine leichte Charakterisierung mit Malfarben (OPTIGLAZE color, GC) fügte sich das Provisorium farblich harmonisch in den Zahnbogen ein (Abb. 14 und 15).
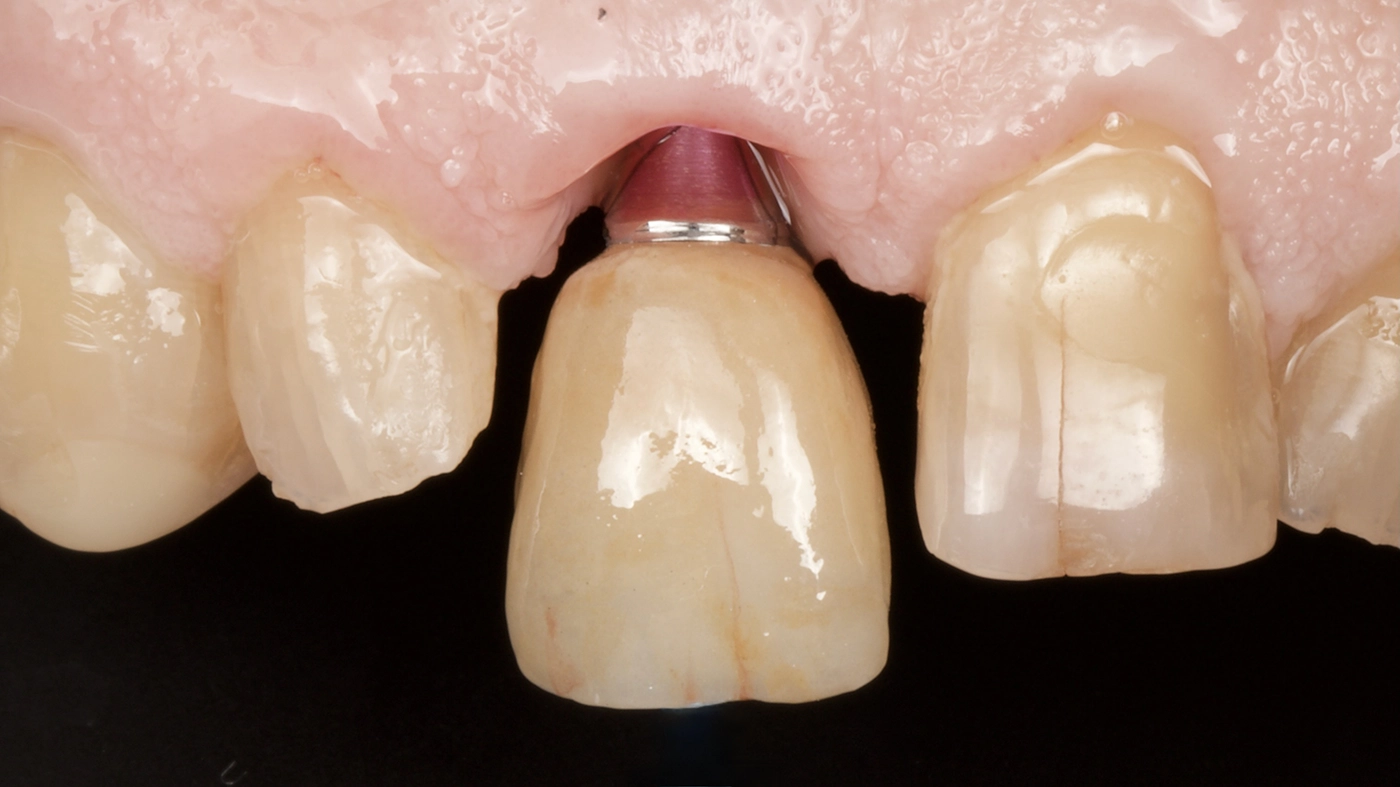
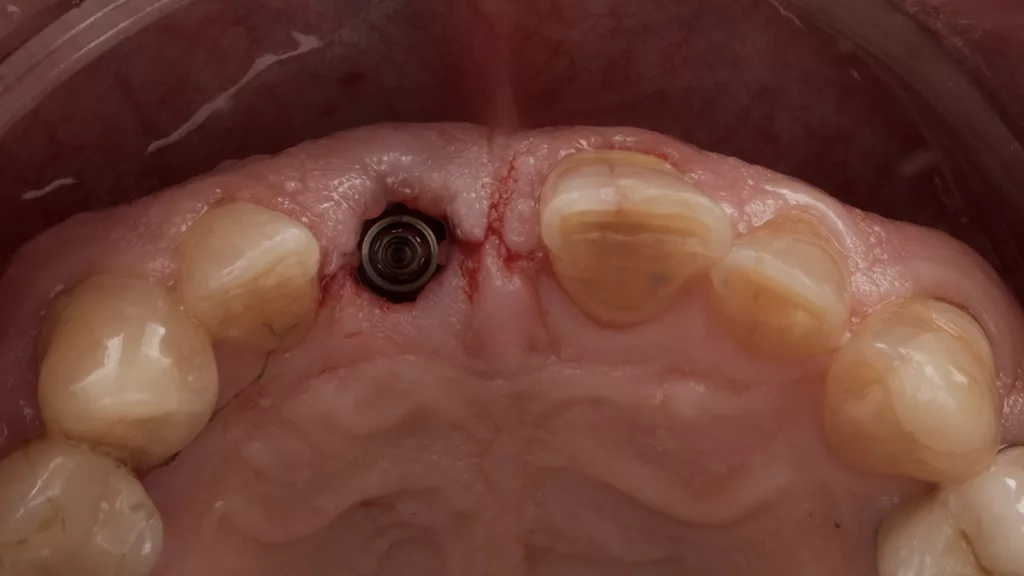
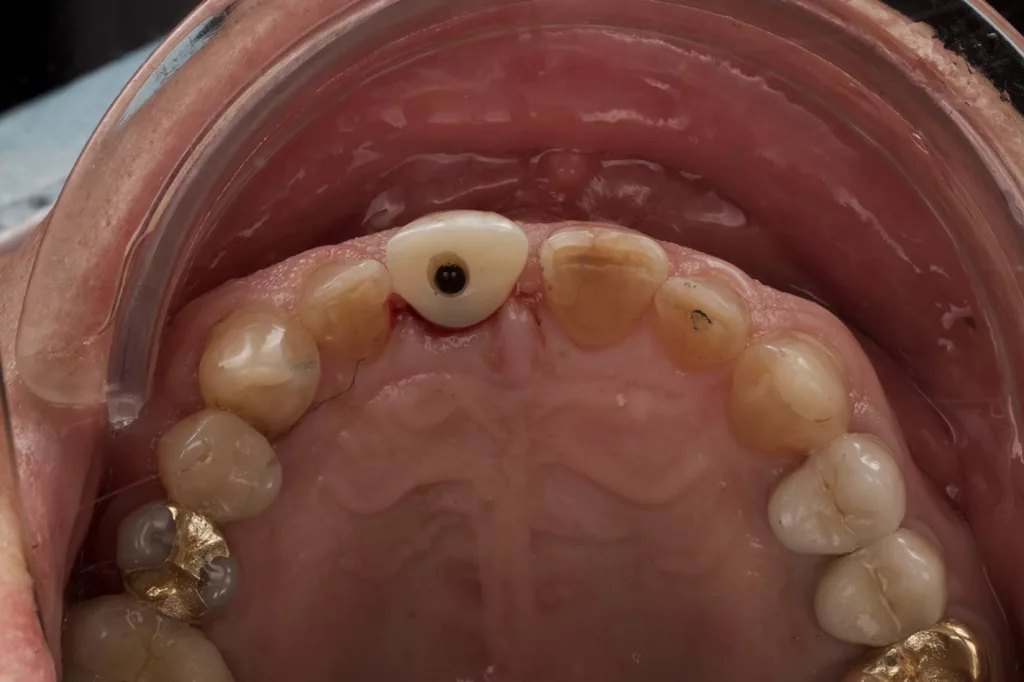
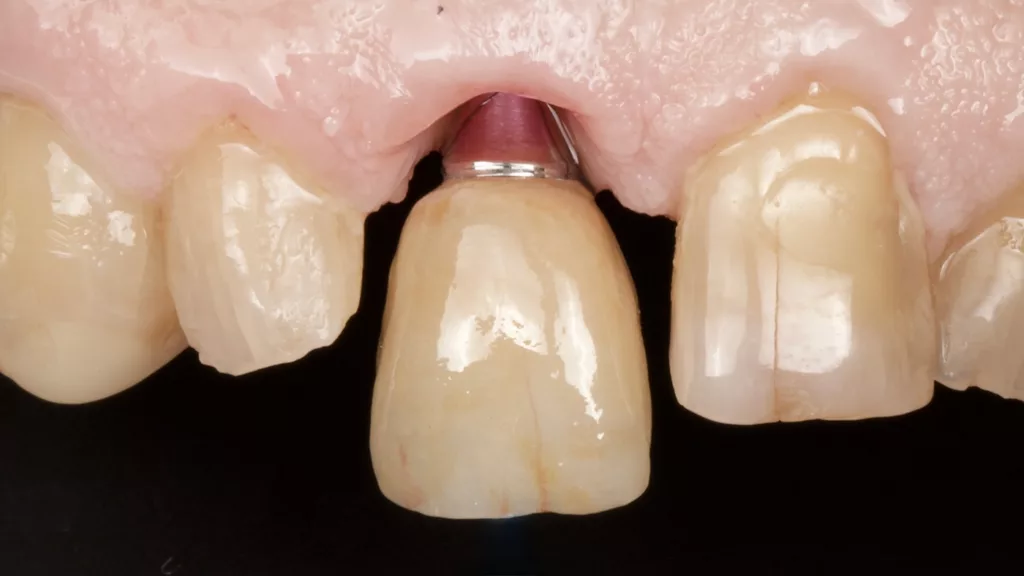
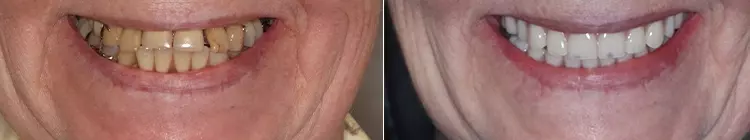
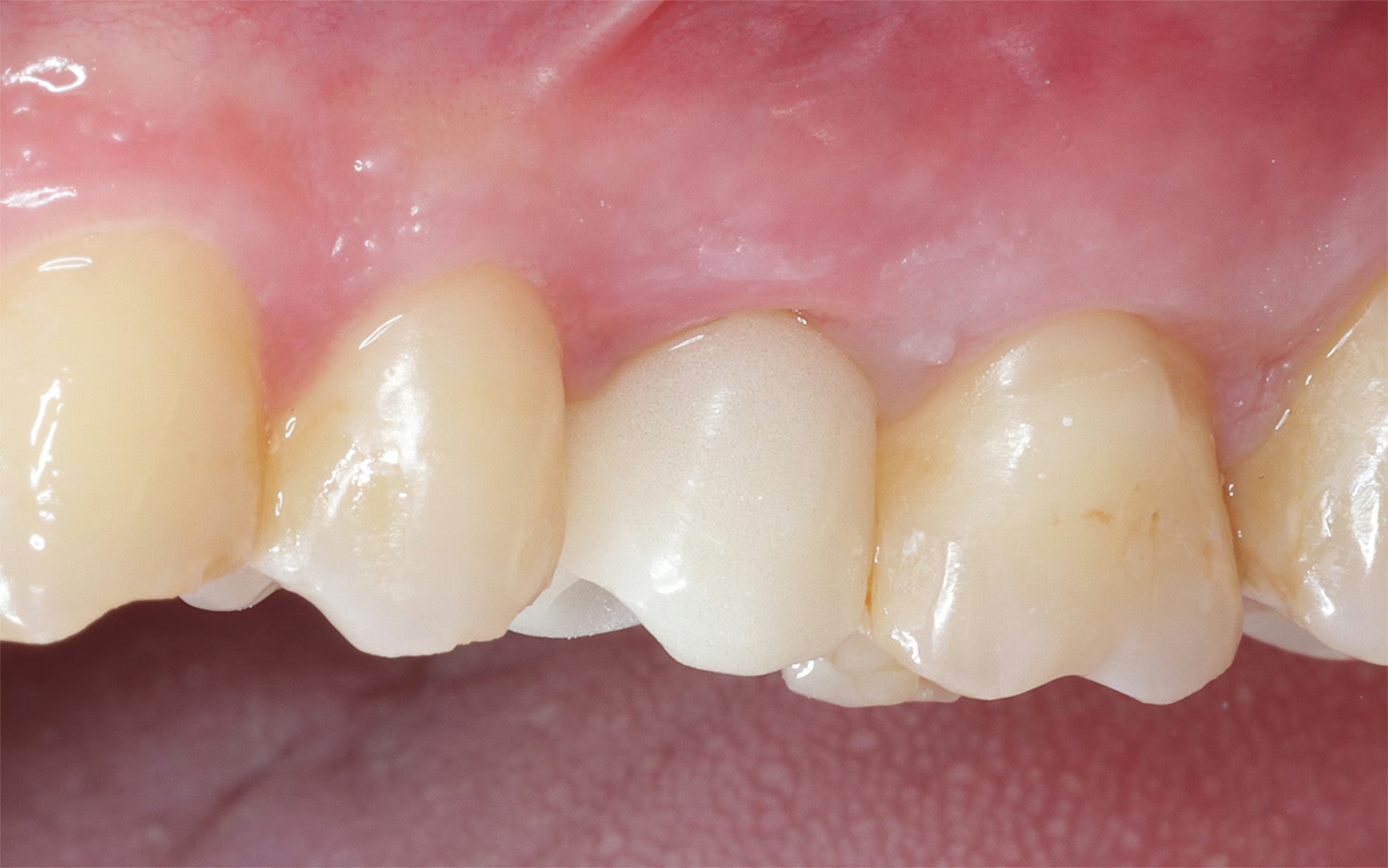
Der Patient war mit seinem „Lückenfüller“ hochzufrieden, sodass die Form des Provisoriums 1:1 als Grundlage für die finale Arbeit übernommen werden konnte. Nach rund dreimonatiger Tragedauer wurde das Provisorium herausgeschraubt und die abgeheilte Situation für die Herstellung der definitiven Versorgung intraoral gescannt (copaSKY uni.fit Scanabutment, bredent). Die Gingiva in Regio 11 hatte sich vollkommen entzündungsfrei regeneriert und auch am benachbarten Schneidezahn 21 war die apikale Weichgeweberezession, wohl nicht zuletzt infolge intensiver Mundhygiene und gesundetem Nachbargewebe, nicht weiter fortgeschritten, sondern die Gingiva hatte sich ebenfalls wieder regeneriert (Abb. 16 und 17).
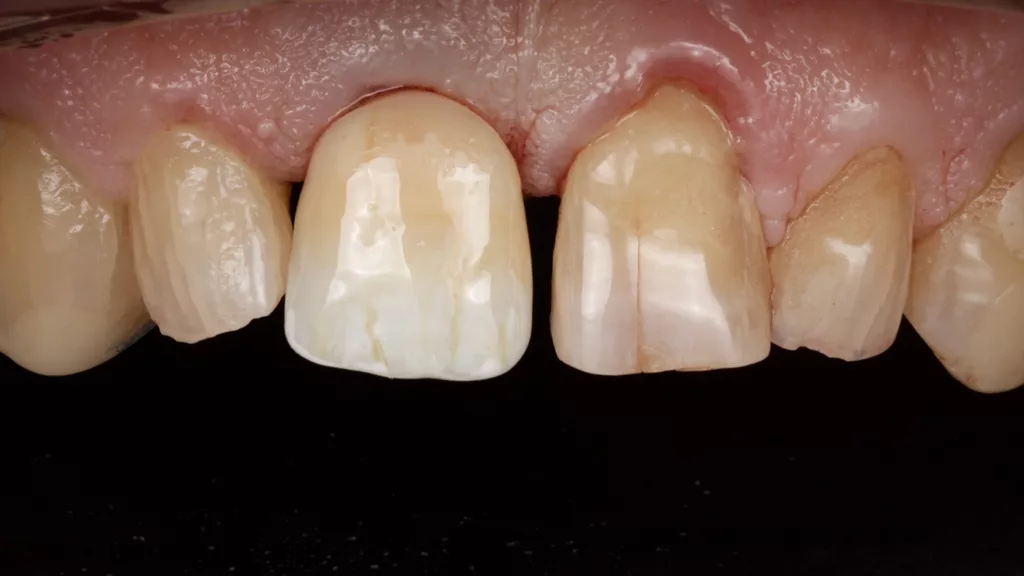
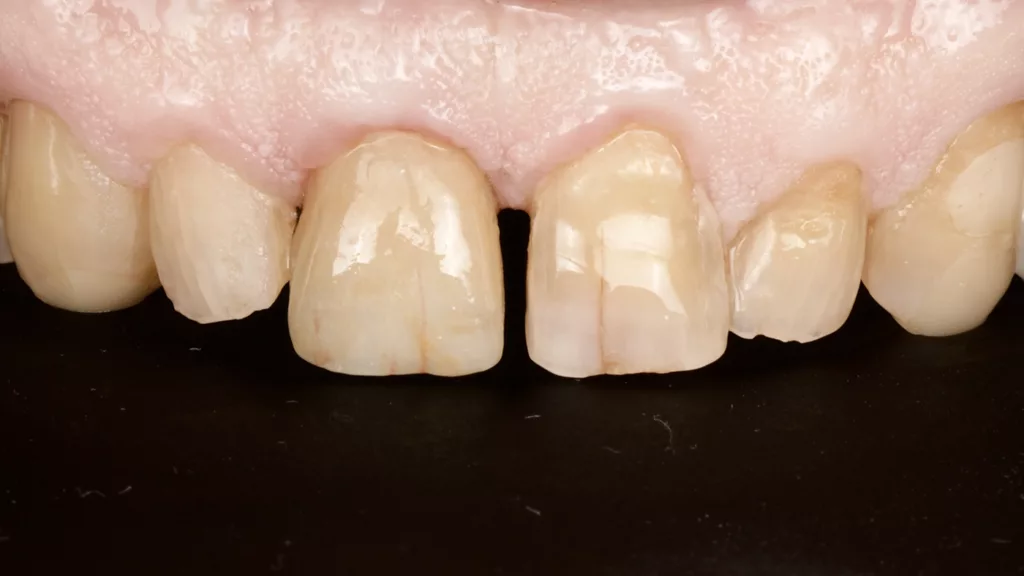
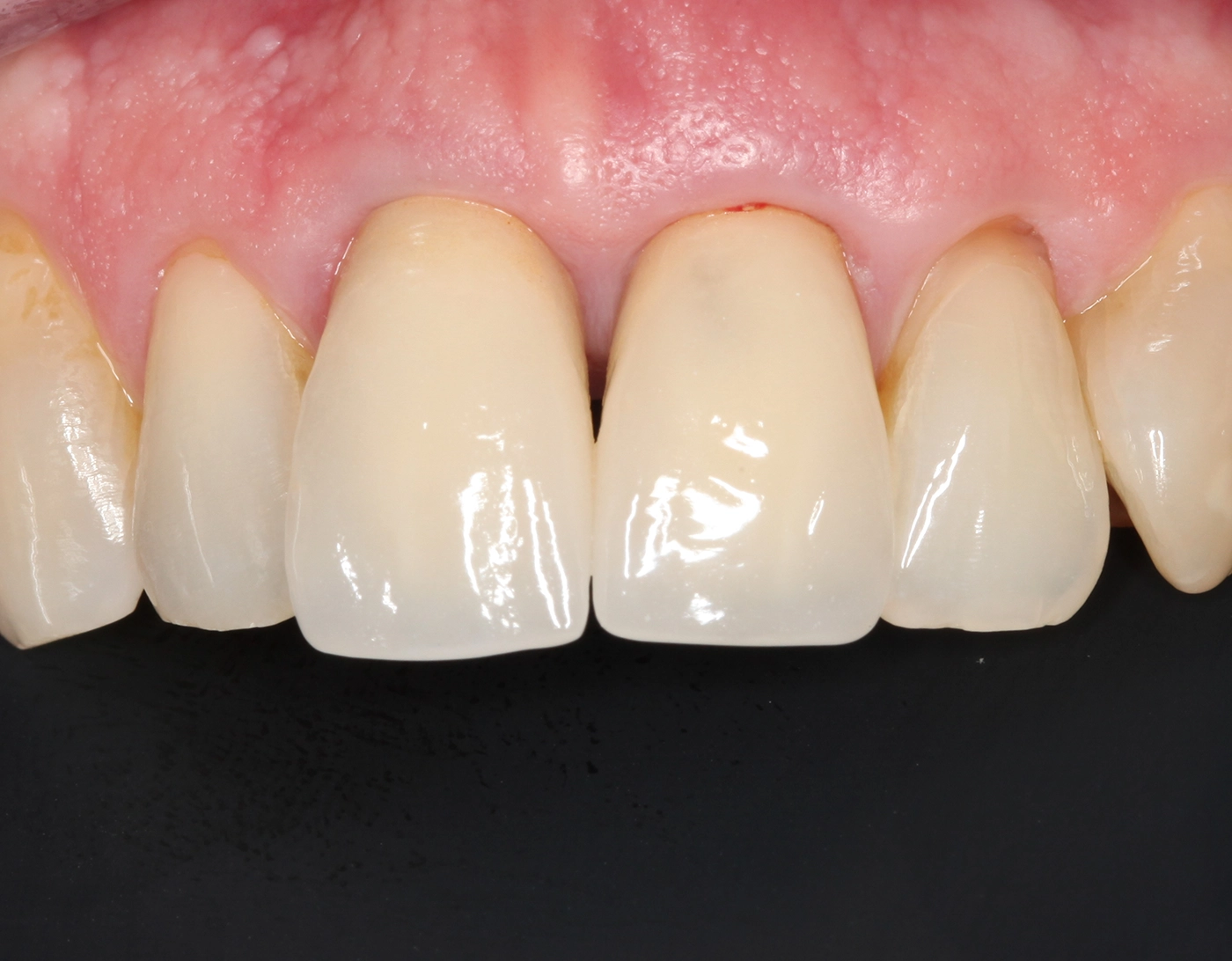
Die finale Krone wurde aus einem Zirkonblock (zirconia one4all st-multi-layered, digital dental solutions) gefräst, mit Celtra Ceram (Dentply Sirona) verblendet, mit Malfarben finalisiert (MiYo) und auf der Klebebasis verklebt. Die transgingivalen hart- und weichgewebigen Strukturen waren durch das Provisorium als Folge des Bone Growths so stabil und voluminös ausgeformt, dass die Krone kompressionslos und damit strukturerhaltend ohne Rezessionsrisiko eingegliedert werden konnte (Abb. 18 bis 20).
Nachsorge
Zum Abschluss der Behandlung wurde der Patient auf einen notwendigen halbjährlichen Recall hingewiesen, den er – motiviert durch sein „neues“ Erscheinungsbild – auch strikt einhält.
Schlussbetrachtung
Entzündungsfreie, vollständige und altersspezifisch ästhetisch aussehende Zahnreihen geben älteren Patienten/-innen psychologischen Halt. Die Verbesserung ihrer oralen Gesundheit nach Zahnsanierung auf Implantaten wirkt sich positiv auf die Stabilisierung des allgemeinen Wohlbefindens und die internistischen Befunde aus, unbehandelter Zahnverlust hingegen vermindert die Lebensqualität. Diese psychosoziale Wertigkeit steigt mit zunehmendem Alter sogar deutlich an [11].
Einer der primären Parameter für den therapeutischen Erfolg einer Versorgung mit einer anterior implantatverankerten Krone ist ein durchgehend strukturiertes und vertrauensvoll-konstruktives Prozedere im chirurgischen, prothetischen und zahntechnischen Prozess mit dem Ziel eines volumenreichen und dauerhaft stabilen Hart- und Weichgewebes. Basierend auf einem digitalen Workflow in Kombination mit dem Bone Growth Konzept kann bei kurzer Behandlungsdauer und geringer Morbidität das gewünschte Therapieziel erreicht und damit eine hohe Patientenzufriedenheit realisiert werden.
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 


 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.