|
Getting your Trinity Audio player ready...
|
| Zusammenfassung |
| Basierend auf aktuellen Erkenntnissen zur Karies wurden und werden immer noch neue Kariestherapieoptionen entwickelt. Im vorliegenden Beitrag soll anhand eines ausführlich geschilderten Patientenfalles ein innovatives und kostengünstiges minimalinvasives Behandlungskonzept bei multipler Initialkaries im Approximalraum vorgestellt werden [1]. Im Wesentlichen werden dazu nach vorheriger Diagnostik kieferorthopädische Separiergummis in die Interdentalräume eingesetzt und für ca. 1 bis 2 Stunden in situ belassen. Unmittelbar nach der Entfernung der Gummis erfolgt eine direkte klinische Inspektion der Approximalkaries und eine Applikation von Silber(diamin)fluorid (SDF) zur Kariesinaktivierung mittels Microbrush. Der Patientenfall belegt röntgenologisch die hohe Kariesaktivität vor der Behandlung sowie die deutlich reduzierte Kariesaktivität nach einmaliger SDF-Applikation in der o.g. Technik nach knapp 1,5 Jahren anhand von Bissflügelaufnahmen. Eine retrospektive Pilotstudie an der Kinderzahnheilkunde in Greifswald gibt deutliche Hinweise auf die Wirksamkeit dieser Technik. Die Ergebnisse wurden beim jüngsten Weltkarieskongress vorgestellt und diese Studie wurde von der Organisation for Caries Research (ORCA) mit dem international renommierten ORCA Nathan Cochrane Junior Scientist Award 2024 prämiert. Das wissenschaftliche Abstract in deutschsprachiger Übersetzung ist Teil dieses Beitrags und zeigt für 90% der behandelten E1/E2/D1-Läsionen über einen Zeitraum von 15 Monaten bei diesen Kariesrisikopatienten keine weitere Progression in den Bissflügelaufnahmen [2]. |
Hintergrund: aktuelle Sicht von Karies als Prozess
Karies ist ein Prozess, bei dem ein Ungleichgewicht zwischen Remineralisation und Demineralisation der Zahnoberfläche besteht [3]. Initialläsionen stellen das früheste klinische Stadium dieses Prozesses dar [4]. Sie entstehen, wenn der Zahnschmelz unter einer intakten oberflächlichen Schmelzschicht demineralisiert wird [5]. Diese Initialläsionen können rückgängig gemacht oder aufgehalten werden, wenn die Remineralisation den Demineralisationsprozess überwiegt oder zu einer Kavitation fortschreiten, wenn die Demineralisation den Remineralisationsprozess überwiegt [6].
Aktive Initialkaries erscheint klinisch als kreidig-weiße Läsion [7] und kann auf gereinigten und getrockneten Okklusal- oder Glattflächen leicht diagnostiziert werden [8]. Im Gegensatz dazu stellen Approximalflächen seit jeher eine Herausforderung für die frühzeitige Diagnose und damit für die Kontrolle und das Management des Kariesprozesses dar [9]. Die nicht ganz einfache klinische Diagnose von früher Approximalkaries knapp unterhalb der Kontaktpunkte (solche ICDAS 1/2-Läsionen werden oft übersehen), der mitunter eingeschränkte Speichelzugang und die unzureichende Selbstreinigung stellen wichtige Aspekte dar.
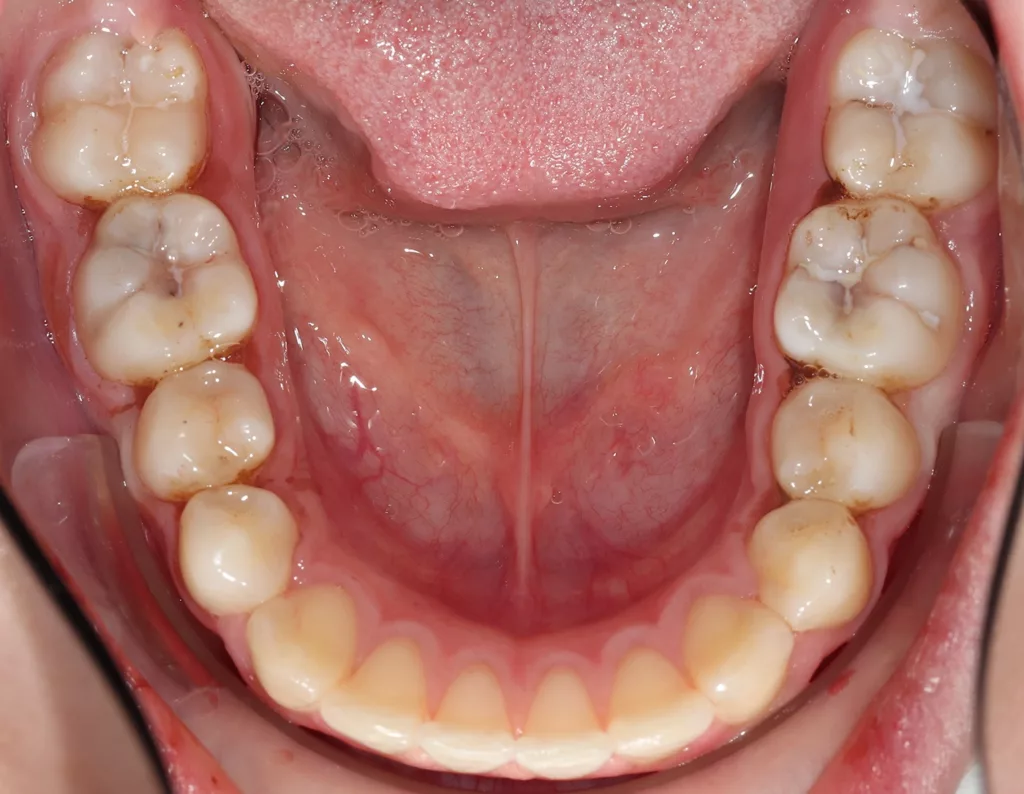
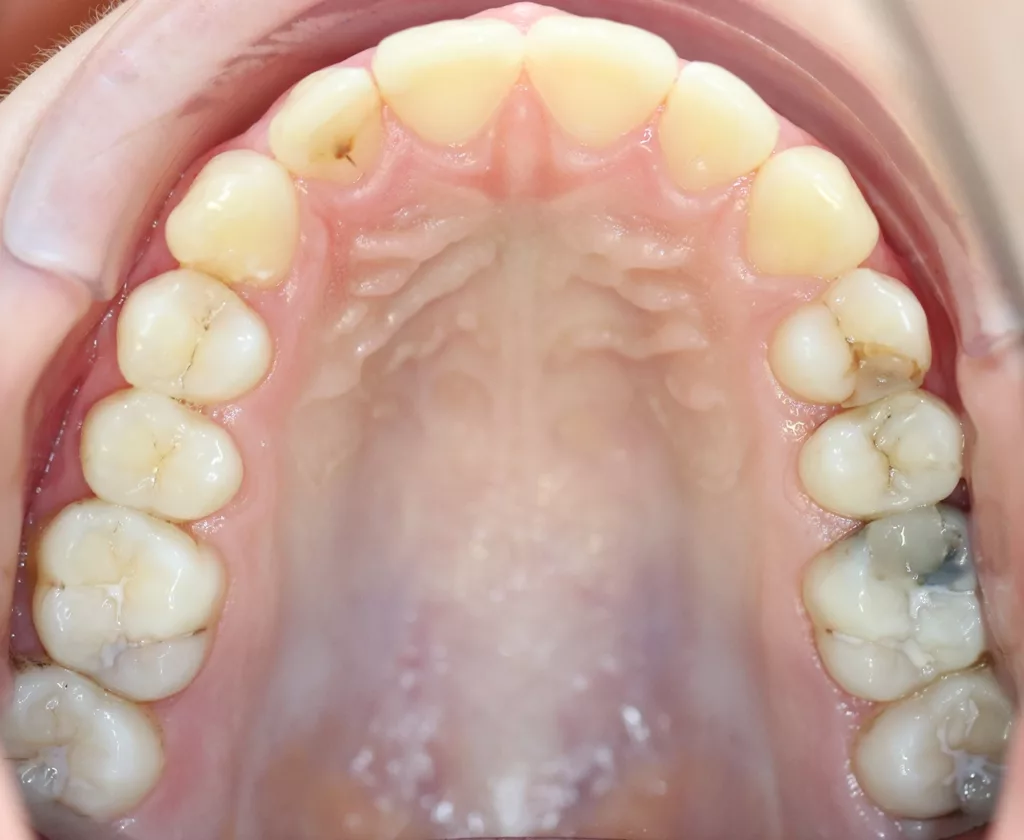
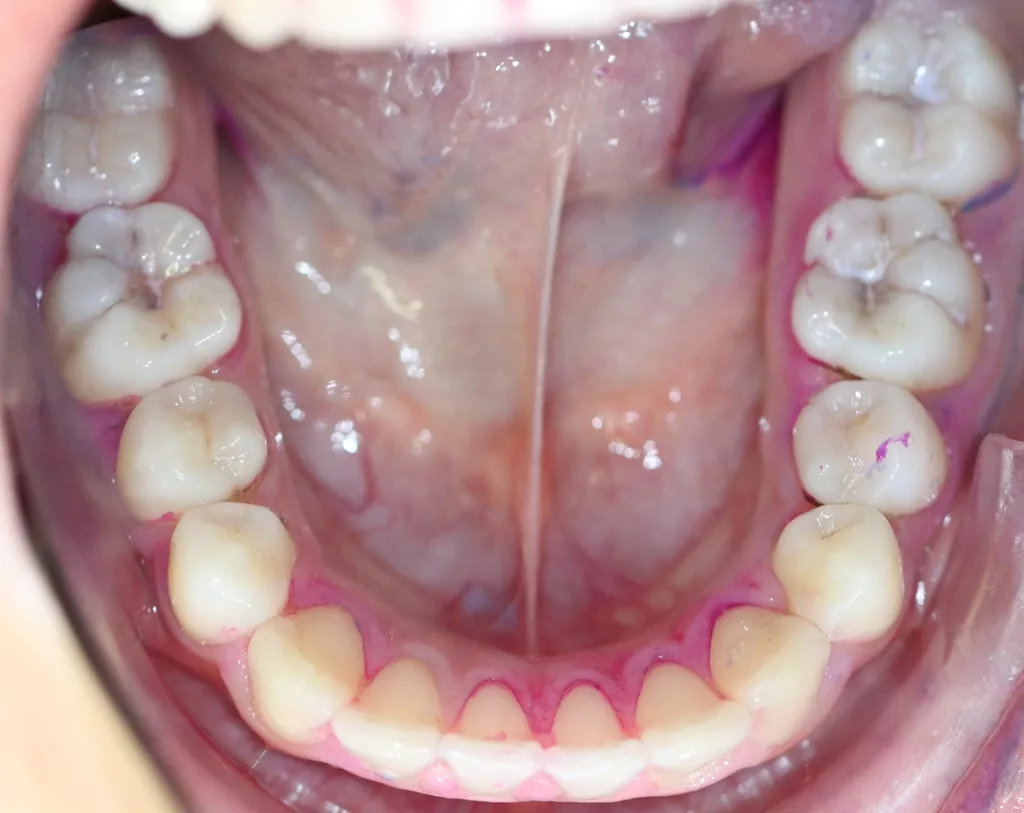
Im Allgemeinen verläuft der Kariesprozess im Approximalbereich des bleibenden Gebisses bei Kindern mit geringem Kariesrisiko nur langsam, insbesondere in Ländern wie Schweden oder Deutschland, in denen ein signifikanter Kariesrückgang bei Kindern zu beobachten ist [9,10]. Dennoch ist die Kariesinzidenz im Jugendalter nach wie vor hoch und betrifft hauptsächlich die Approximalflächen; u.a. auch während der festsitzenden kieferorthopädischen Therapie, wenn die Interdentalraumreinigung besonders erschwert ist. Auch Approximalkaries an den Milchmolaren ist ein häufiges Phänomen, wobei auch hier die Diagnose schwierig ist und diese oft nur bei sehr genauer klinischer Diagnostik (Abb. 1) oder erst im Röntgenbild entdeckt wird.
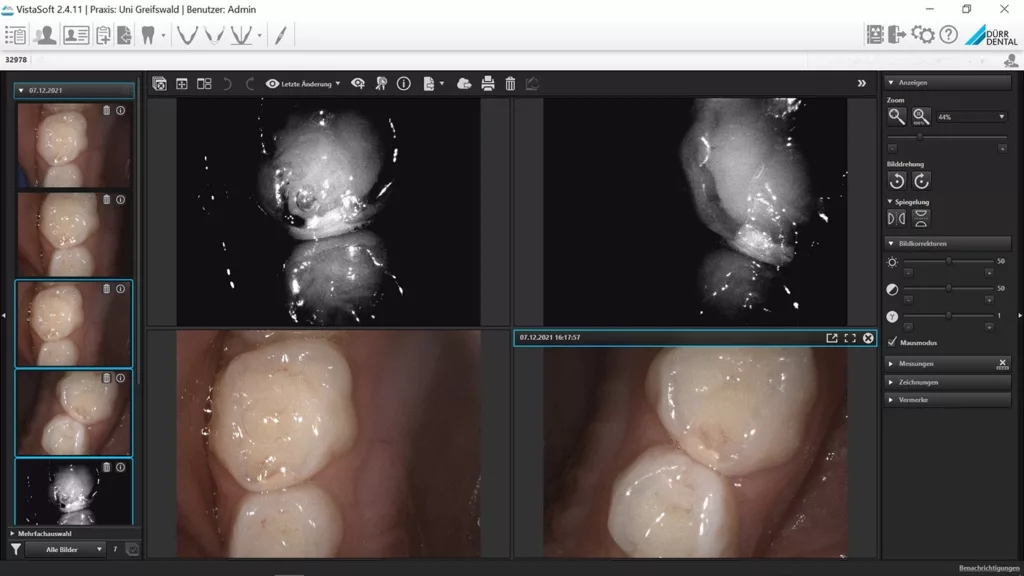 Schmoeckel, Kinderzahnheilkunde, Greifswald
Schmoeckel, Kinderzahnheilkunde, GreifswaldFrühzeitige Diagnostik als Voraussetzung für eine minimalinvasive Behandlung
Die Behandlung solcher Läsionen kann von der Verbesserung der Mundhygiene und der Verwendung von Fluoriden bis hin zur Anwendung von approximalen Versiegelungen, Kariesinfiltration (ICON, DMG Dental), der Anwendung von sogenannten selbststrukturierenden Peptiden (Curodont™ repair, Vvardis) und herkömmlichen Restaurationen reichen [11]. Silberdiaminfluoridprodukte (SDF) oder Silberfluoridprodukte (AgF = „SDF auf H2O-Basis ohne Ammoniak“) bieten allgemein eine minimalinvasive Behandlungsoption, die sich bei der Behandlung kariöser Läsionen bei Kindern und Erwachsenen für alle Kariesstadien und auch in der Prävention als wirksam erwiesen hat [12].
Neben dem Goldstandard der Röntgenuntersuchung (Bissflügelaufnahme) wurden in den letzten Jahrzehnten alternative Methoden zur strahlungsfreien Karieserkennung eingeführt, wie die fotooptische Transillumination (FOTI) und die Nahinfrarot-Technologie (NIR), die zur Weiterentwicklung der digitalen fotooptischen Transillumination (DIFOTI; z.B. DiagnoCam, KaVo Dental; VistaCam, Dürr Dental) beigetragen haben [8,13,14]. Der kombinierte Einsatz dieser Methoden ermöglicht eine frühzeitige Diagnose und damit eine Verlagerung von operativen hin zu präventiven/minimalinvasiven Behandlungen [6].
Studienlage
Es ist hinlänglich bekannt, dass SDF dem Fortschreiten von Karies auf chemischem Wege erheblich entgegenwirkt und auch den Beginn des Kariesprozesses [15] sowohl bei Milchzähnen als auch bei bleibenden Zähnen verhindern kann [16,17]. Aus In-vitro-Studien geht hervor, dass insbesondere bei Patientinnen und Patienten, die sich nicht an die gängigen Präventionsmaßnahmen halten, 38%iges SDF zur Remineralisierung beginnender Kariesläsionen an bleibenden Zähnen eingesetzt werden sollte, wenn die Ästhetik keine Rolle spielt [18], da es in der Lage ist, den Zahnschmelz zu remineralisieren und auch bakteriostatische Eigenschaften hat [12,19].
Soweit wir wissen, gibt es in der Literatur keine klinischen Studien oder international in wissenschaftlichen Journalen publizierte Fallberichte zur Behandlung multipler aktiver, nichtkavitierter approximaler kariöser Läsionen im bleibenden Gebiss von Kindern mit AgF neben der eingangs genannten Wissenschaftsbeiträge [1,2]. Dies ist erstaunlich, da allgemein die hohe Wirksamkeit von SDF für alle Stadien kariöser Läsionen mit großteils hohem Evidenzgrad nachgewiesen wurde [17,20]. Bereits vor 10 Jahren wurde ein Studienprotokoll für eine RCT veröffentlicht, die beschreibt, dass für eine einzelne Approximalkaries die Applikation von SDF mit der Kariesinfiltration und einer Kontrollgruppe verglichen werden soll [21]. Diese Ergebnisse sind unseres Wissens bislang noch nicht veröffentlicht.
Jedoch zeigt eine andere retrospektive Studie aus den USA, für die jeweils immer nur eine Läsion pro Patient behandelt wurde, einen deutlichen positiven Nutzen von SDF mit dem Produkt Advantage Arrest (Elevate Oral Care, West Palm Beach, Fla., USA); mit „nur“ 23,6% Kariesprogression vs. 38,1% Progression in der Kontrollgruppe [22]. Läsionen, bei denen SDF mittels Microbrush appliziert wurde, konnten anscheinend auch besser inaktiviert werden verglichen mit der SDF-Applikation mit Superfloss.
Falldarstellung: juveniles permanentes Gebiss
Eine 13-jährige Jugendliche mit gutem allgemeinem Gesundheitszustand suchte im November 2019 in Begleitung der Eltern die Abteilung für Präventive Zahnmedizin und Kinderzahnheilkunde der Universitätsmedizin Greifswald zur zahnärztlichen Routineuntersuchung auf. Die Patientin gab keine dentalen Symptome oder Beschwerden an.
Diagnostik: klinische Untersuchung und Röntgen
Bei der zahnärztlichen Routineuntersuchung wurden eine schlechte Mundhygiene und der hochfrequente Verzehr von zuckerhaltigen Speisen und Getränken in der Vorgeschichte festgestellt.
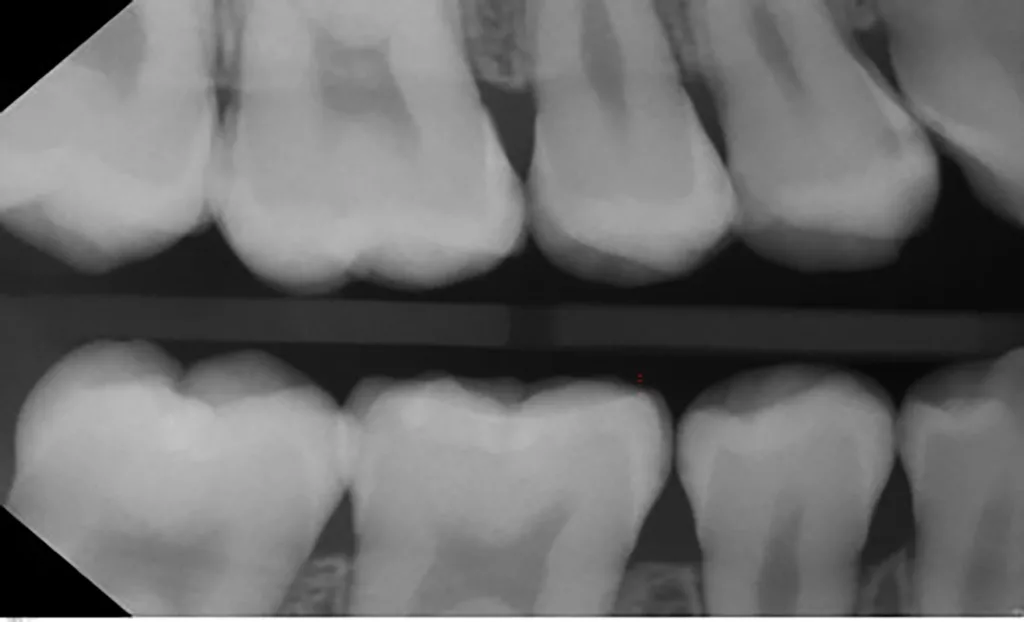
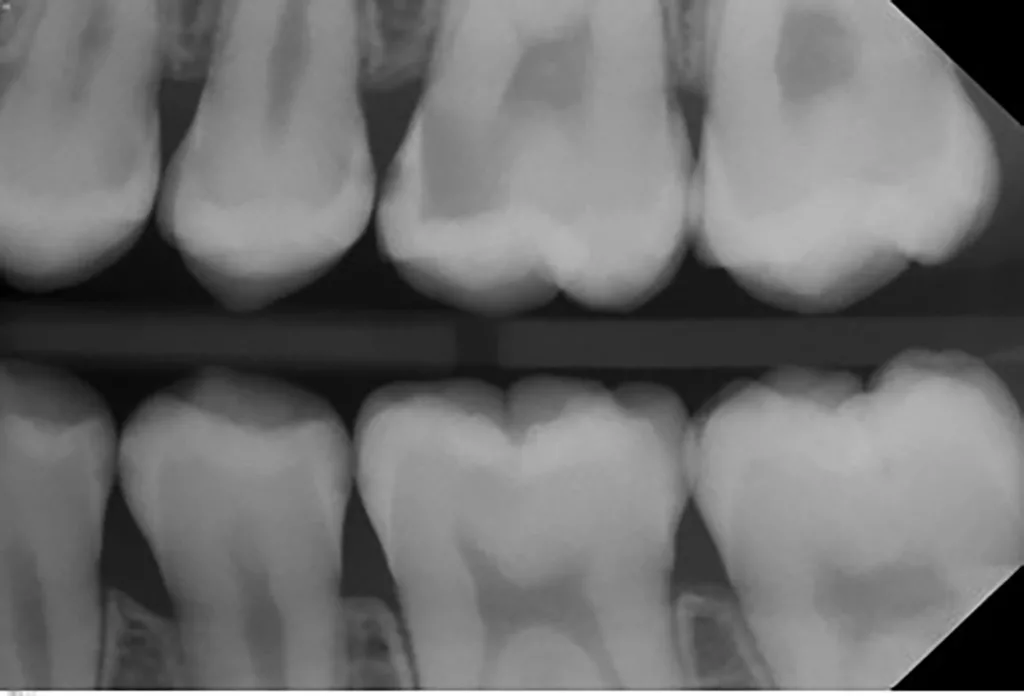
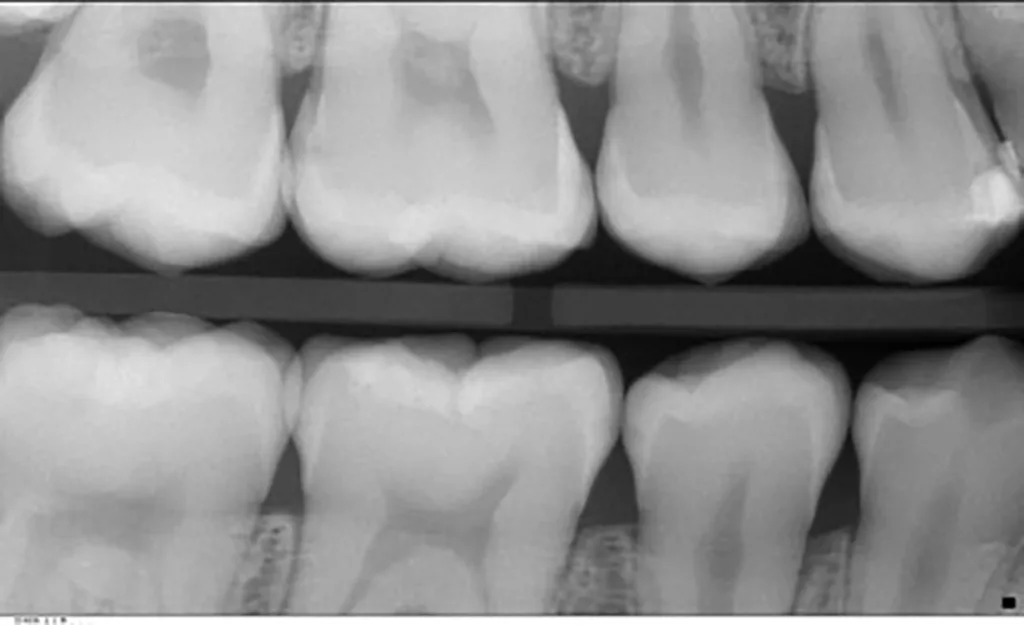
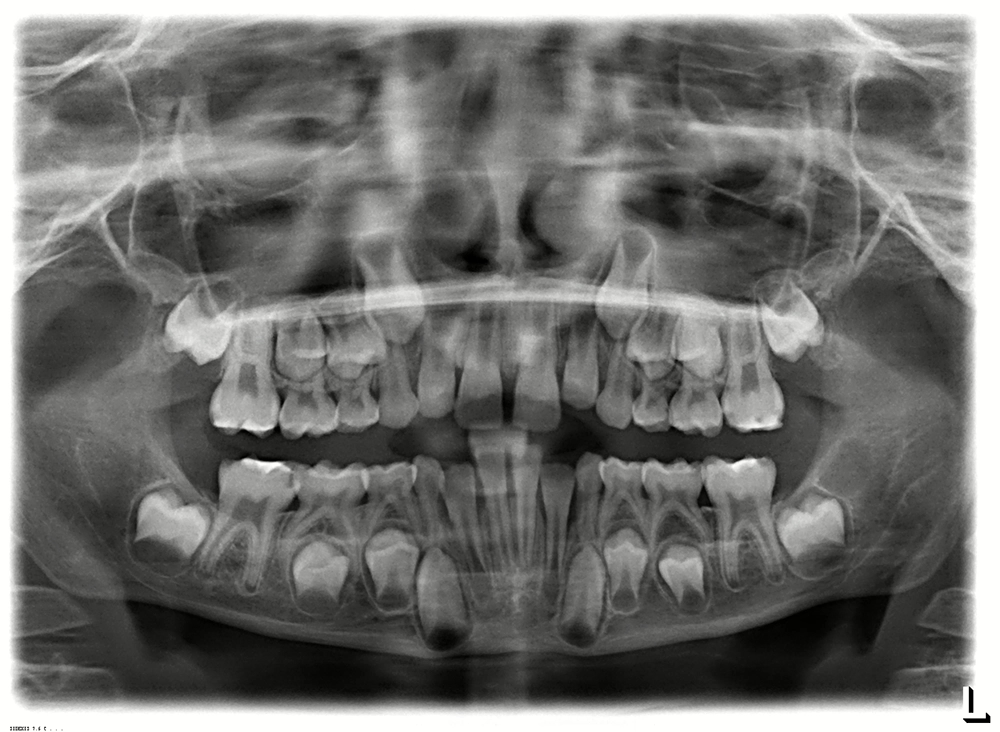
Die klinische Untersuchung (11/2019) ergab den Verdacht auf multiple approximale kariöse Läsionen. Die Approximalflächen wurden mittels FOTI untersucht und zeigten sowohl Schmelz- als auch Dentinläsionen. Während desselben zahnärztlichen Besuchs wurden Bissflügelaufnahmen angefertigt, um das Vorhandensein von Läsionen zu bestätigen und deren Tiefe und Nähe zur Pulpa zu bestimmen (Abb. 2 a und b). Das ADA-Klassifikationssystem für Approximalkaries wurde angewandt, um die Läsionen zu diagnostizieren und ihren Verlauf zu kontrollieren [23]:
- E1: Läsion in der äußeren Hälfte des Schmelzes
- E2: Läsion in der inneren Hälfte des Schmelzes
- D1: Läsion, die die Schmelz-Dentin-Grenze (EDJ) überschreitet und im äußeren Drittel des Dentins liegt
- D2: Läsion im zweiten Drittel des Dentins
- D3: tiefe Läsion, die das zweite Drittel des Dentins überschreitet
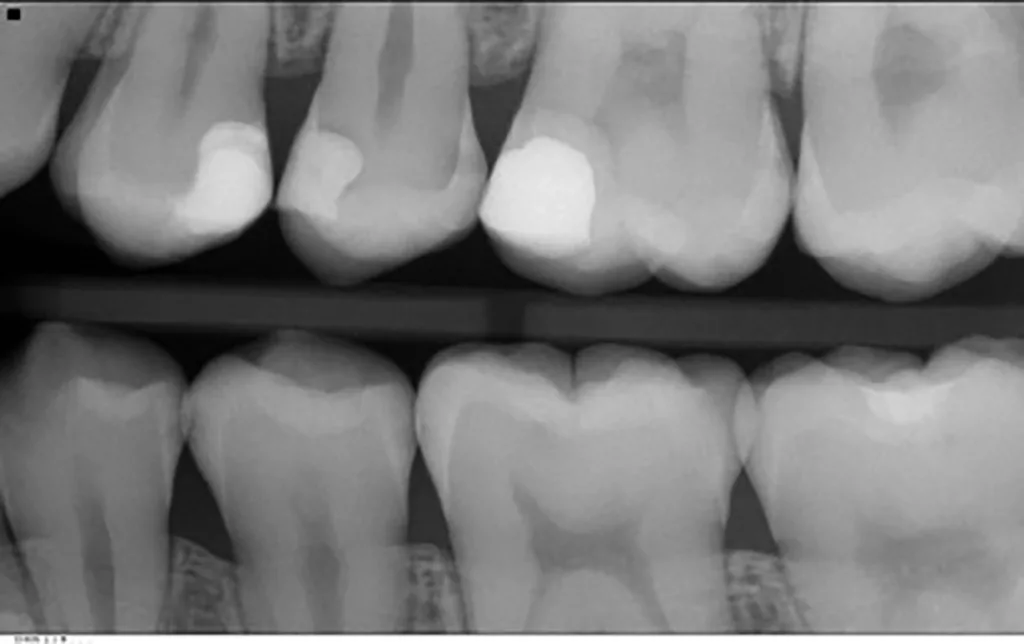
Für die Auswertung der Röntgenbilder (Bissflügel) klassifizieren wir die Läsionen in einem dunklen Raum mit der Möglichkeit, den Kontrast und die Helligkeit der Röntgenbilder digital zu verändern (Tab. 1). Die gleichen Kriterien für die Bissflügelaufnahmen wurden auch bei der Nachuntersuchung berücksichtigt, die gleichzeitig in diesem Fall die Röntgenuntersuchung vor der Silberfluoridapplikation war (Abb. 3 a und b).
Prophylaxeprogramm
Im Rahmen des präventiven Konzepts der Abteilung wurde während desselben Besuchs ein nichtinvasiver Ansatz verfolgt, um die Initialkaries zu kontrollieren. Die Jugendliche, die als Patientin mit hohem Kariesrisiko eingestuft wurde, erhielt alle drei Monate Termine zu Mundhygienetraining, Ernährungsberatung, Verwendung von Zahnseide und Fluoridlack, um das Fortschreiten der Läsionen zu stoppen.
Um die Plaque sichtbar zu machen, wurden eine Plaquefärbelösung verwendet. Anschließend wurde die Patientin gebeten, ihre Zähne selbstständig mit einer Handzahnbürste und einer fluoridhaltigen Zahnpasta zu putzen, um die Zahnputzfähigkeiten besser beurteilen zu können. Danach wurden die Zähne vom Zahnarzt mit einer elektrischen Zahnbürste nachgeputzt.
Leider waren diese Maßnahmen nicht ausreichend, wie die folgenden klinischen und röntgenologischen Untersuchungen zeigten (Abb. 3 a und b). Vermutlich aufgrund der festsitzenden KFO-Therapie, die zum Teil noch während der COVID-19-Pandemie stattfand und der damit verbundenen Einschränkungen, befolgte die Patientin weder die Empfehlungen für eine regelmäßige Nachsorge noch für mikroinvasive und/oder restaurative Maßnahmen, z.B. an den Zähnen 14, 24 und 26.
Diagnostik, Therapieentscheidung für indizierte Anwendung von AgF und Aufklärung
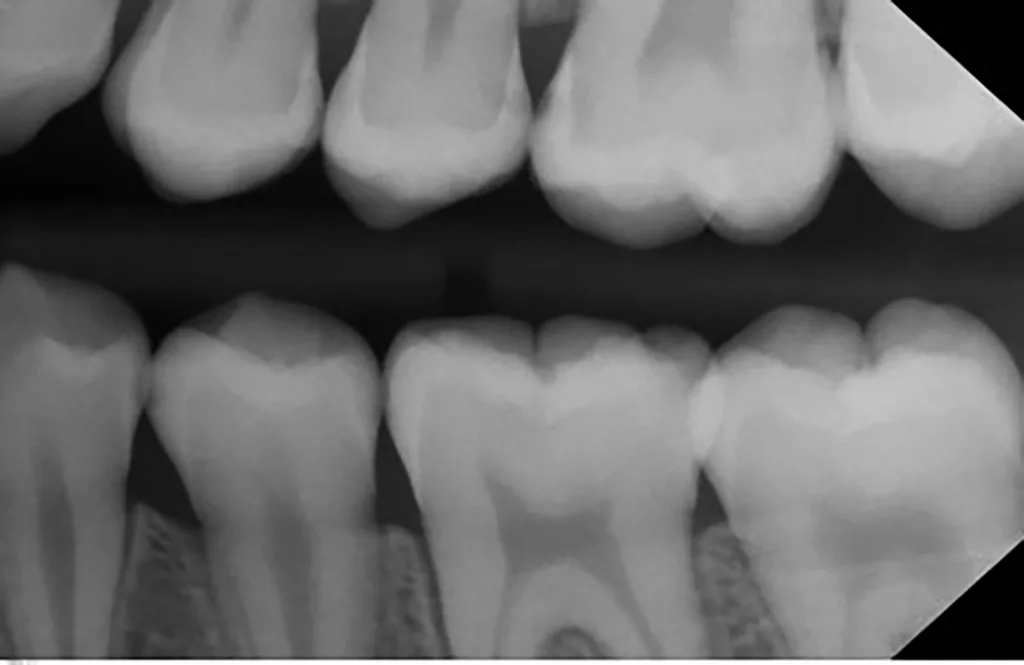
Die Patientin erschien erst wieder nach gut 2 Jahren. Nach der langen Zeitspanne von 27 Monaten seit den ersten Bissflügelaufnahmen (11/2019) wurden neue Bissflügelröntgenbilder angefertigt (02/2022), die in Übereinstimmung mit den klinischen Befunden eine deutliche Progression der bestehenden approximalen Läsionen und die Entwicklung neuer Läsionen zeigten (Abb. 3 a und b). Dies verdeutlicht eindrücklich die Kariesaktivität der Patientin, insbesondere während der festsitzenden KFO-Therapie. Bei der klinischen Untersuchung nach der knapp 1- bis 2-stündigen Zahnseparation mit kieferorthopädischen Gummis konnte für die meisten Läsionen kein Anhalt für eine deutliche Kavitation gefunden werden. Insgesamt wurden 15 initiale (nichtkavitierte) Läsionen röntgenologisch entdeckt (02/2022): 9 Schmelzläsionen (E1, E2) und 6 Dentinläsionen (D1).
Außerdem deutete neben der recht schnellen Progression der Läsionen zwischen den beiden Bissflügelaufnahmen (Abb. 2 und 3) der hohe Plaque- und Gingivablutungsindex der Patientin darauf hin, dass die approximalen Läsionen sehr wahrscheinlich aktiv waren.
Das Stadium und Lokalisation der approximalen Läsionen sind im zeitlichen Verlauf im Detail aufgeführt (Tab. 1). Für die Behandlung der nichtkavitierten Läsionen (E1, E2, D1) und die Sanierung der moderaten bis tiefen Läsionen wurden nun mikroinvasive Behandlungsoptionen, wie die Kariesinfiltration oder die Remineralisation mit Peptiden, vorgeschlagen. Im Vergleich zum Zeitpunkt des ersten Besuchs in 2019 hatte der Einsatz von Silberfluoridprodukten in der Abteilung aufgrund der COVID-19-Pandemie enorm zugenommen. Daher wurde dieses Mal zusätzlich die in diesem Artikel vorgestellte neue „experimentelle“ Anwendungsmethode mit AgF angeboten. Der Patientin und ihren Eltern wurden die Behandlungsmöglichkeiten, einschließlich ihrer Vor- und Nachteile sowie des Zeit- und Kostenaufwands, ausführlich erläutert.
| Zahn im OK | 17 | 16 | 15 | 14 | 24 | 25 | 26 | 27 | ||||||
| Fläche | M | D | M | D | M | D | M | M | D | M | D | M | D | M |
| Abb. 2 – 11/2019 | ? | 0 | E1 | E2 | E2 | E2 | D1 | 0 | D1 | E2 | D1 | D2 | 0 | 0 |
| Abb. 3 – 02/2022 | ? | D1 | D1 | D1 | E2 | D1 | – | – | D2 | D1 | D1 | D3 | E2 | ? |
| Abb. 8 – 07/2023 | ? | D1 | D1 | D1 | E2 | D1 | F | 0 | F | F | D1 | F | E2 | 0 |
| Zahn im UK | 47 | 46 | 45 | 44 | 34 | 35 | 36 | 37 | ||||||
| Fläche | M | D | M | D | M | D | D | M | D | M | D | M | ||
| Abb. 2 – 11/2019 | 0 | 0 | E1 | E1 | 0 | 0 | E2 | E1 | E2 | 0 | 0 | ? | ||
| Abb. 3 – 02/2022 | 0 | 0 | E1 | E2 | 0 | 0 | E2 | E1 | E2 | E1 | E1 | ? | ||
| Abb. 8 – 07/2023 | 0 | 0 | E1 | E2 | 0 | 0 | E2 | E1 | E2 | E1 | ? | 0 | ||
Nach der Diskussion einigte man sich auf die Anwendung von AgF (Riva Star Aqua®, SDI) in allen approximalen Bereichen mit (initialer) Karies. Für moderate Läsionen wurden Kompositrestaurationen wie in den Bildern dargestellt geplant, und für die tiefe Läsion am Zahn 26 mesial wurde eine selektive Kariesentfernung mit der Anwendung von Biodentin (Septodont) vor der Restauration durchgeführt.
Vorgehen zur Inaktivierung initialer / wahrscheinlich nichtkavitierter Approximalkarie
Kieferorthopädische Separiergummis als Hilfsmittel
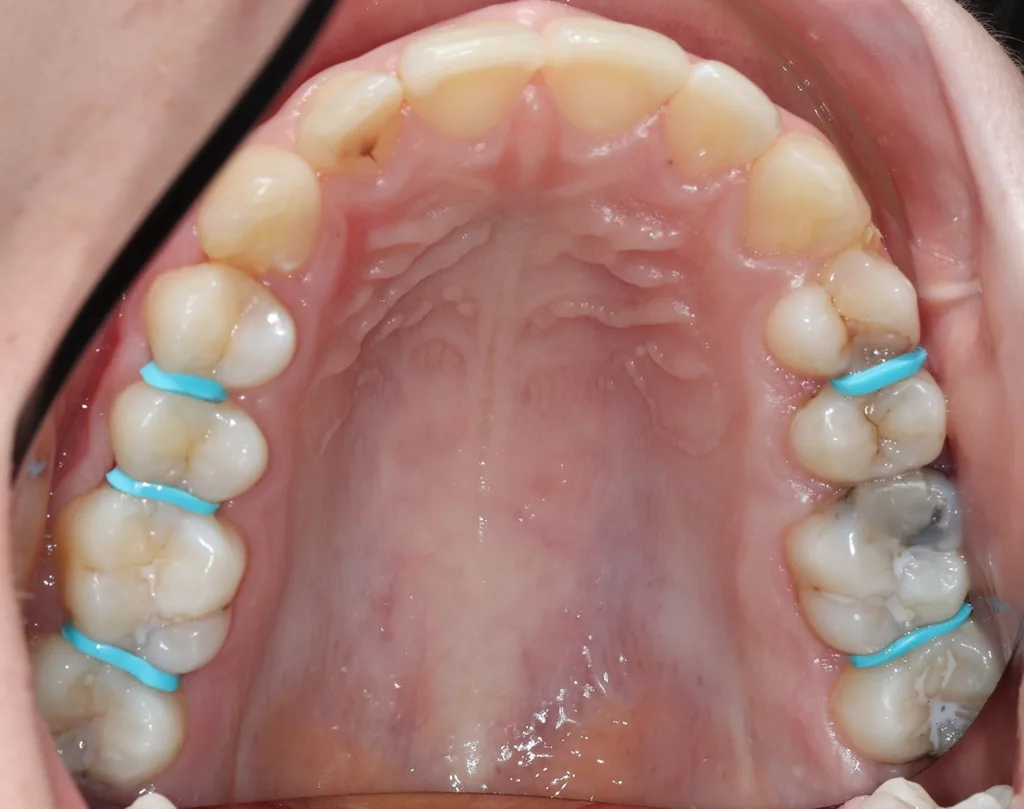
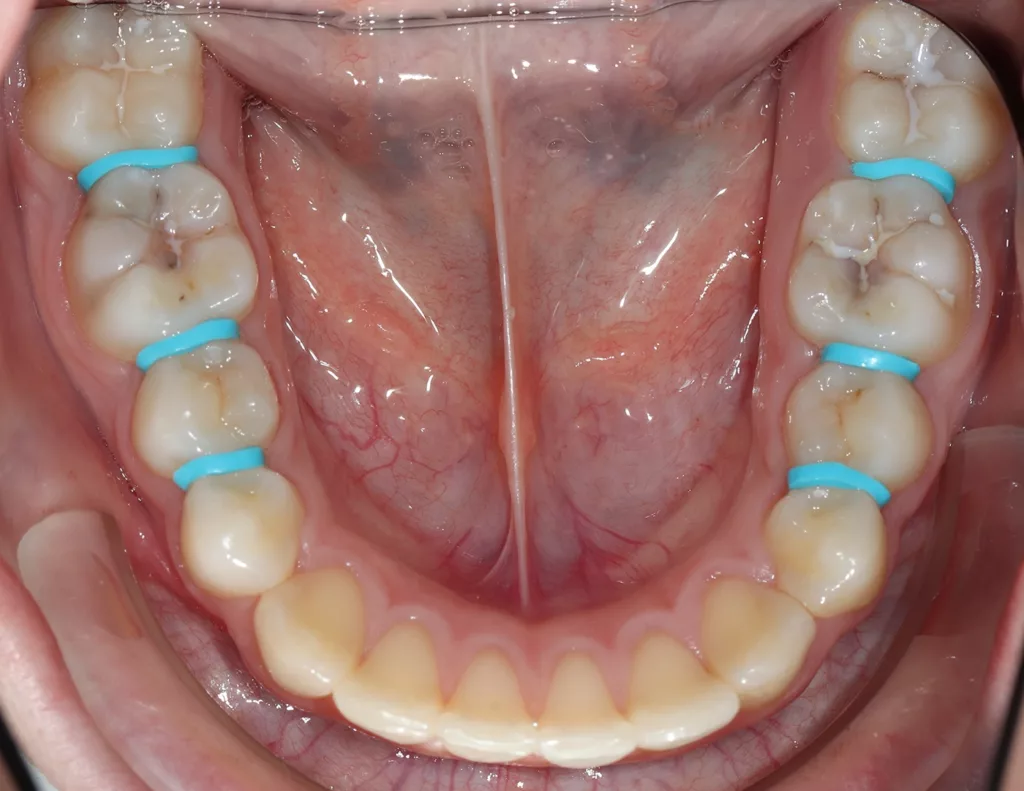
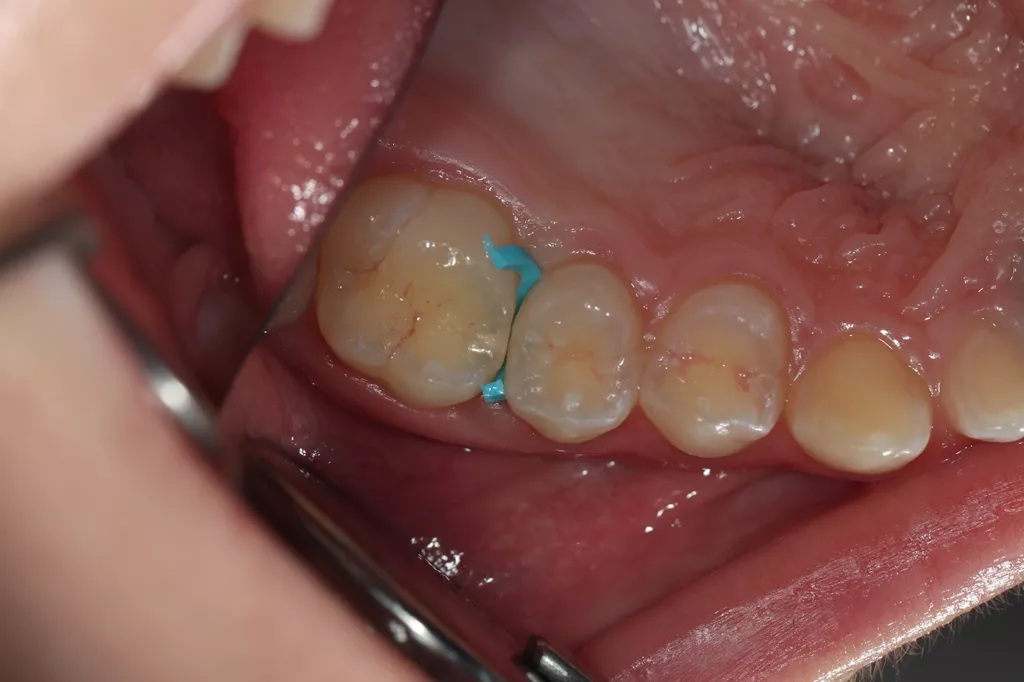
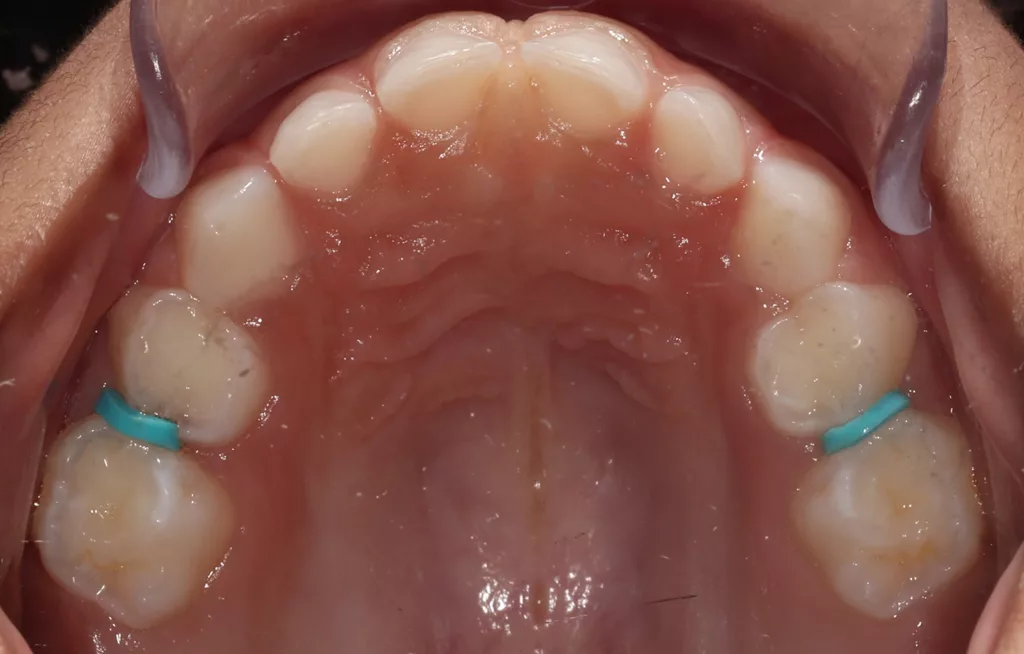
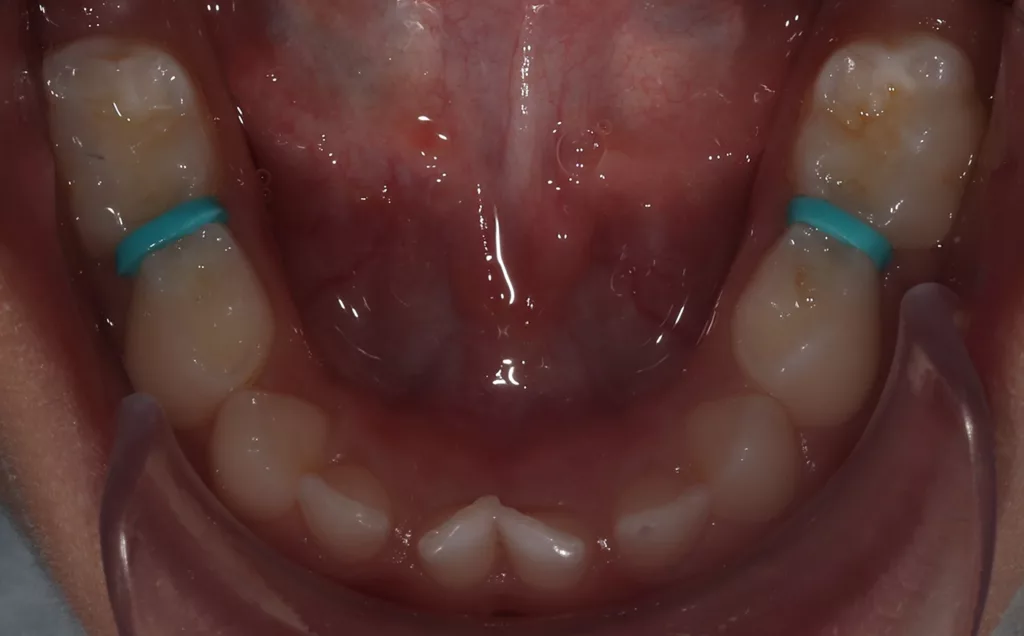
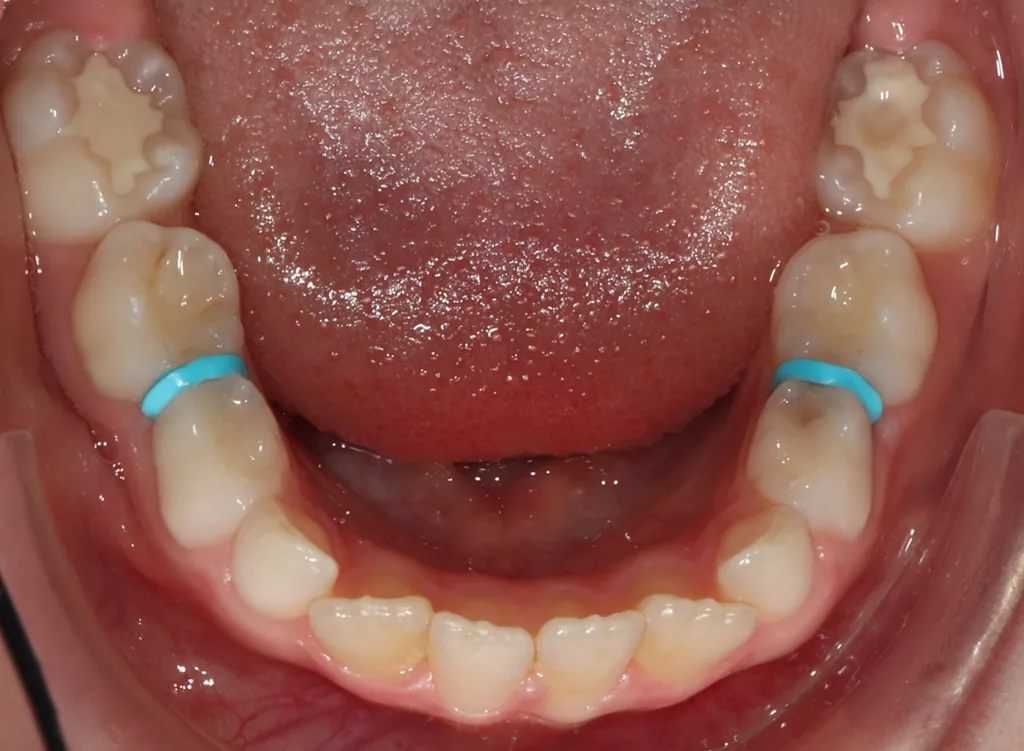
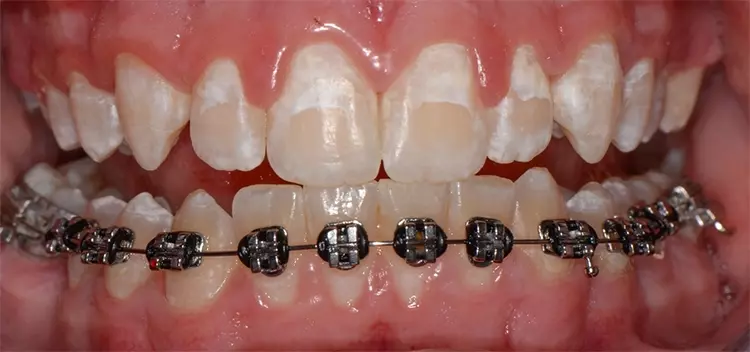
In allen approximalen Bereichen mit initialen Kariesläsionen wurden für knapp 2 Stunden Separatoren platziert, um die direkte klinische Inspektion und die direkte Applikation von AgF mit einem Microbrush zu erleichtern (Abb. 4 a und b). Nach dem Entfernen der Separiergummis wurde eine kurze Zeitspanne von etwa 5 bis 10 Sekunden für die direkte klinische Untersuchung genutzt.
Anschließend wurde AgF mit einem kleinen Microbrush zügig in den approximalen Bereichen aufgetragen (Abb. 5 a und b). Der approximale Kontaktbereich konnte jedoch nicht immer so weit geöffnet werden, dass ein direktes Benetzen der Oberflächen mittels Microbrush möglich war. Dennoch verbesserte die vorherige Zahnseparation die Zugänglichkeit für eine erste kurze klinische Untersuchung und erleichterte die Benetzung der Läsion durch AgF. Bei eindeutigen Anzeichen einer manifesten Kavitation wären weitere Restaurationen geplant worden.
Die Schritte der AgF-Anwendung
- Vaseline wurde verwendet, um die Lippen und das umgebende extraorale Weichgewebe zu schützen und Verfärbungen zu vermeiden oder zumindest zu reduzieren.
- Andere Zahnoberflächen wurden mit Watterollen und einem Speichelsauger isoliert, um unerwünschte Verfärbungen oder Irritationen des Weichgewebes oder anderer Oberflächen zu minimieren.
- Die relevante Region wurde vor dem Auftragen des Materials gereinigt und mit Luft getrocknet.
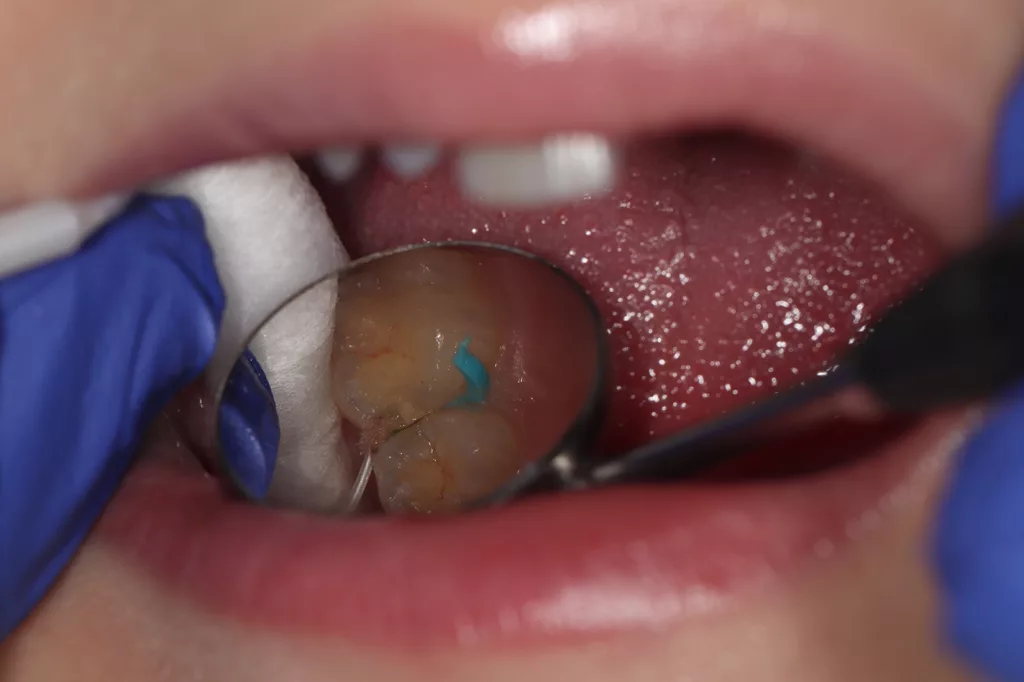
- Mechanische Benetzung/Wirkunterstützung: AgF wurde unmittelbar nach der Entfernung der Separiergummis mit einem Microbrush für etwa 30 Sekunden bis eine Minute pro approximalem Bereich aufgetragen [24]; alternativ/ergänzend dazu kann auch das Separiergummi zuerst oben aufgeschnitten werden (Abb. 6 a–c), AgF appliziert, dann entfernt und anschließend erneut AgF aufgetragen werden.
- Chemische Wirkunterstützung: Eine „Lichthärtung“ von 10 Sekunden erfolgte für jeden Approximalraum, um die Aktivierung des AgF zu beschleunigen und das AgF idealweise tiefer in die Läsion eindringen zu lassen [25].
- Fluoridlack (Duraphat, 22.600 ppm) wurde auf den jeweiligen Bereich aufgetragen, vor allem um den Geschmack/Geruch des AgF-Produkts zu überdecken [26,27], aber auch um AgF so lange wie möglich in Kontakt mit der Kariesläsion zu halten und um zu verhindern, dass der Speichel AgF verdünnt bzw. weitere Verfärbungen über AgF im Speichel entstehen [28].
Nachuntersuchung zur Neubewertung der einmaligen AgF-Anwendung
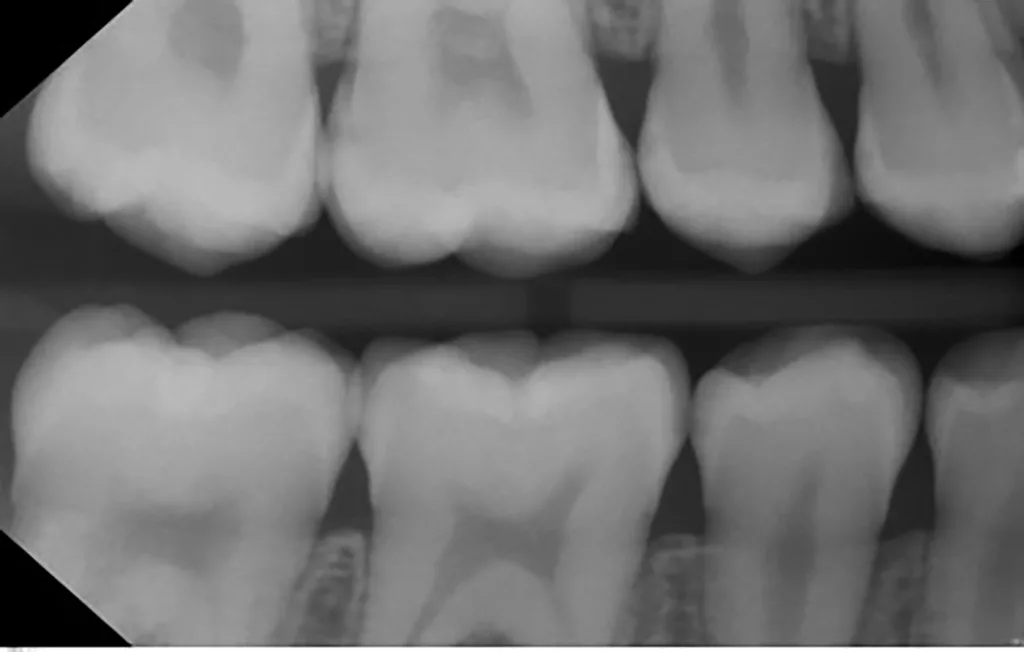
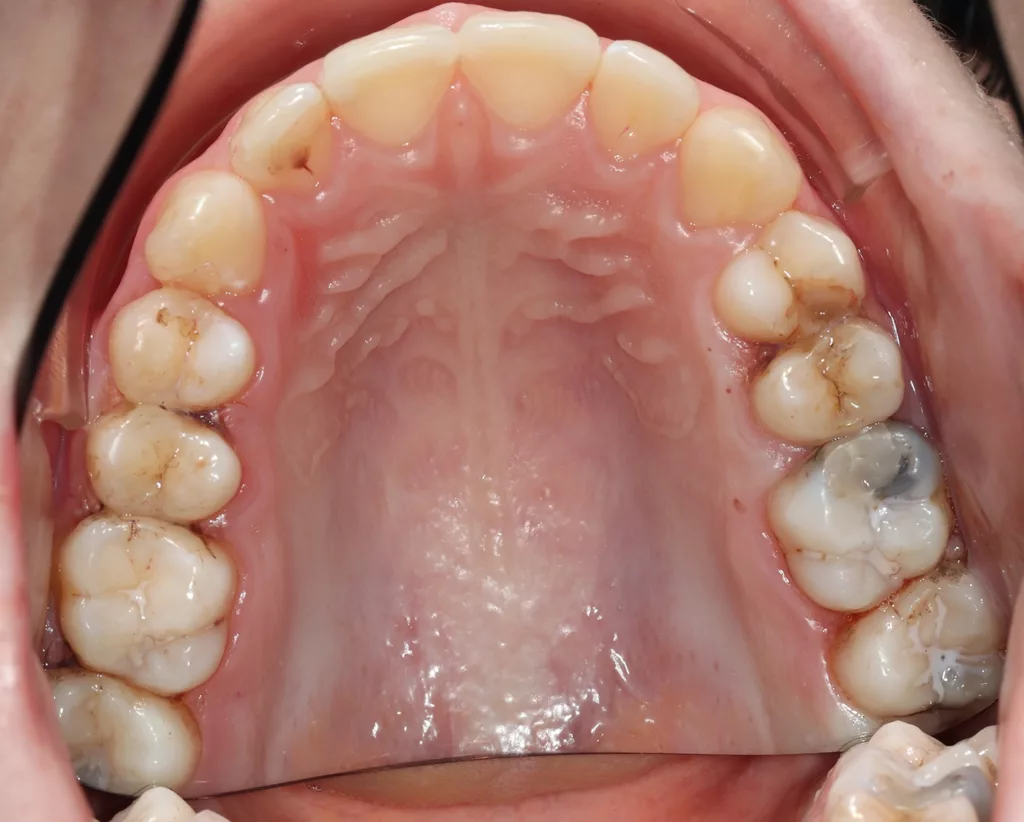
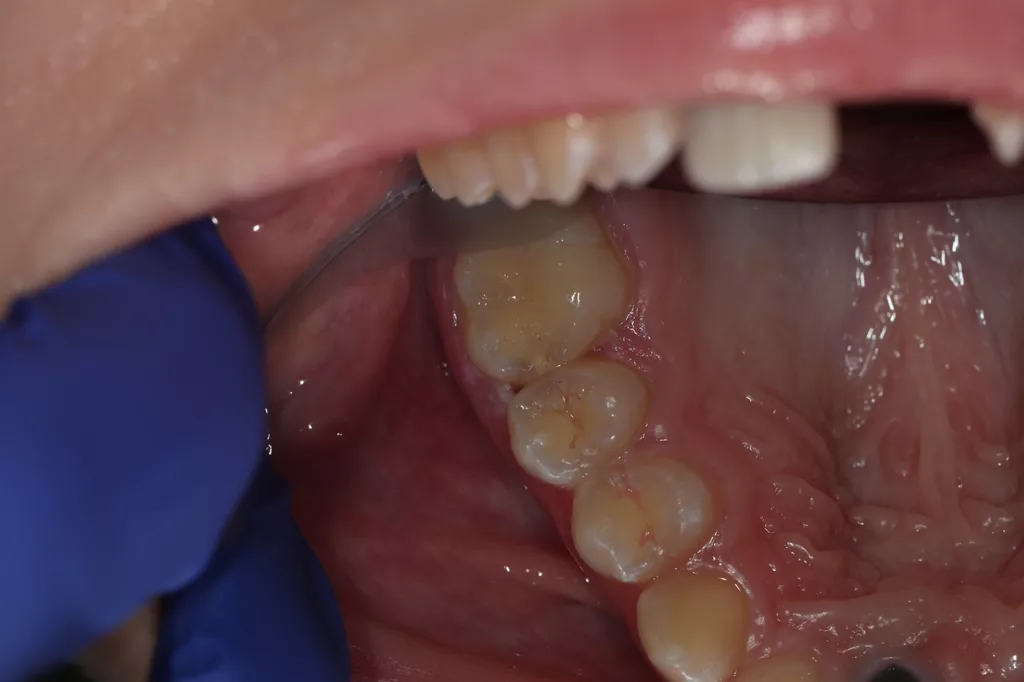
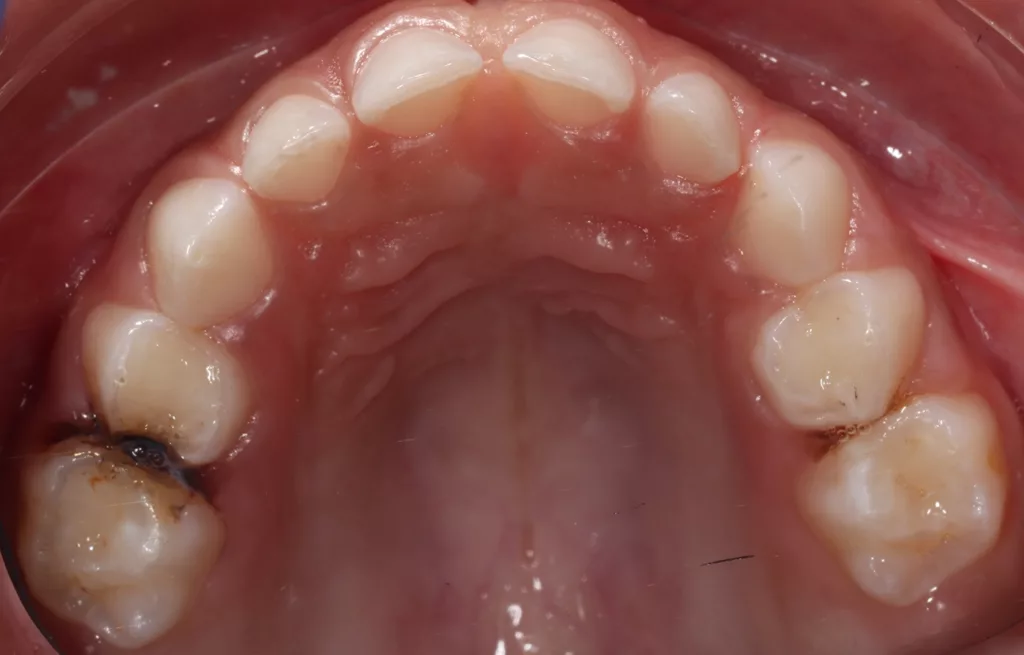
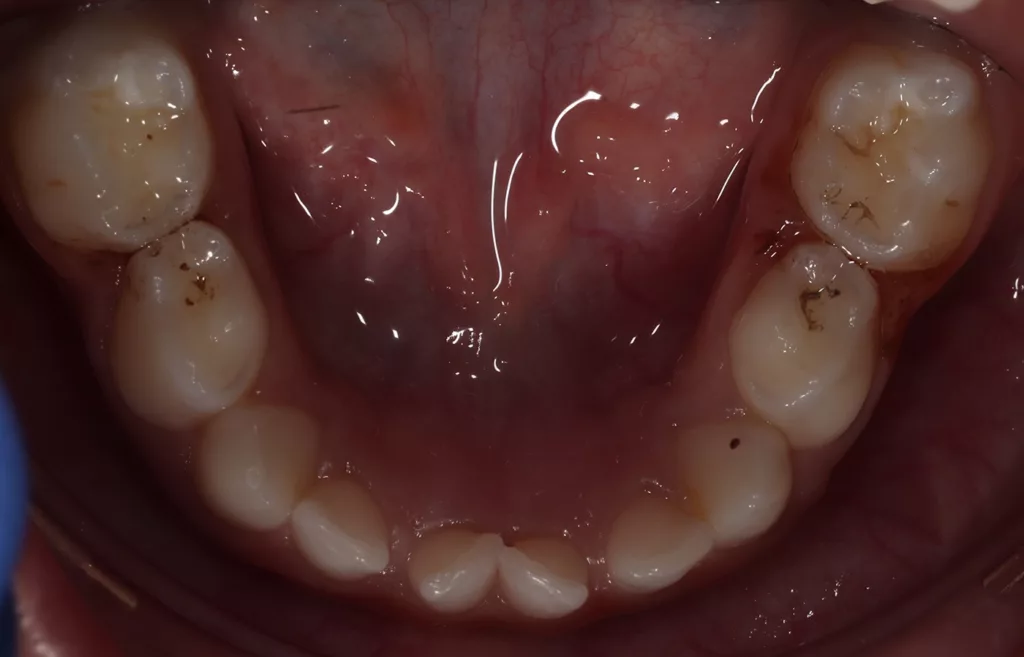
Die Patientin wurde alle 4 bis 6 Monate unter Anwendung des Standard-Prophylaxeprogramms klinisch nachkontrolliert (Abb. 7 a und b). Im Zuge der gut einjährigen Nachuntersuchung nach AgF in 06/2023, 16 Monate nach der letzten Bissflügelaufanahme, wurde ein weiteres Röntgenbild geplant, um das Fortschreiten der bestehenden Läsionen und die Entwicklung neuer Läsionen zu beurteilen. Die Röntgenaufnahmen zeigen, dass es keine Anzeichen für die Entwicklung neuer Kariesläsionen gab.
Alle behandelten Schmelzläsionen waren stabil und wiesen keine Anzeichen für ein Fortschreiten der Karies auf. Von den D1-Läsionen wies eine von sechs Läsionen klinische Anzeichen von Kavitation auf und musste versorgt werden. Keine der anderen Dentinläsionen wies röntgenologische Anzeichen einer Kariesprogression auf (Abb. 8 a und b, Tab. 1).
SDF-Kariestherapie ist eine Off-Label-Behandlung
Die in Europa erhältlichen Silberdiaminfluoridprodukte sind offiziell als Medizinprodukt zur Behandlung von Hypersensibilität zugelassen, nicht aber für die Kariestherapie (Riva Star® und Riva Star Aqua®, SDI). Dennoch werden sie aufgrund ihrer Vorteile und der umfangreichen wissenschaftlichen Evidenz häufig im Rahmen der Off-Label-Behandlung von Karies eingesetzt: Zahnärzte können SDF „off-label“ auf der Grundlage ihrer klinischen Beurteilung und der Bedürfnisse der Patienten verwenden, vorausgesetzt, sie erhalten die informierte Zustimmung der Patienten oder ihrer Erziehungsberechtigten [29]. Beispielsweise stellt die British Society of Paediatric Dentistry zusätzliche Informationen und Ressourcen für die Verwendung von SDF in diesem Zusammenhang zur Verfügung (https://www.bspd.co.uk/Professionals/Resources). Die Kosten für die Kariesbehandlung mit SDF werden allerdings nicht von den gesetzlichen Krankenkassen übernommen.
Falldarstellung: Milchgebiss
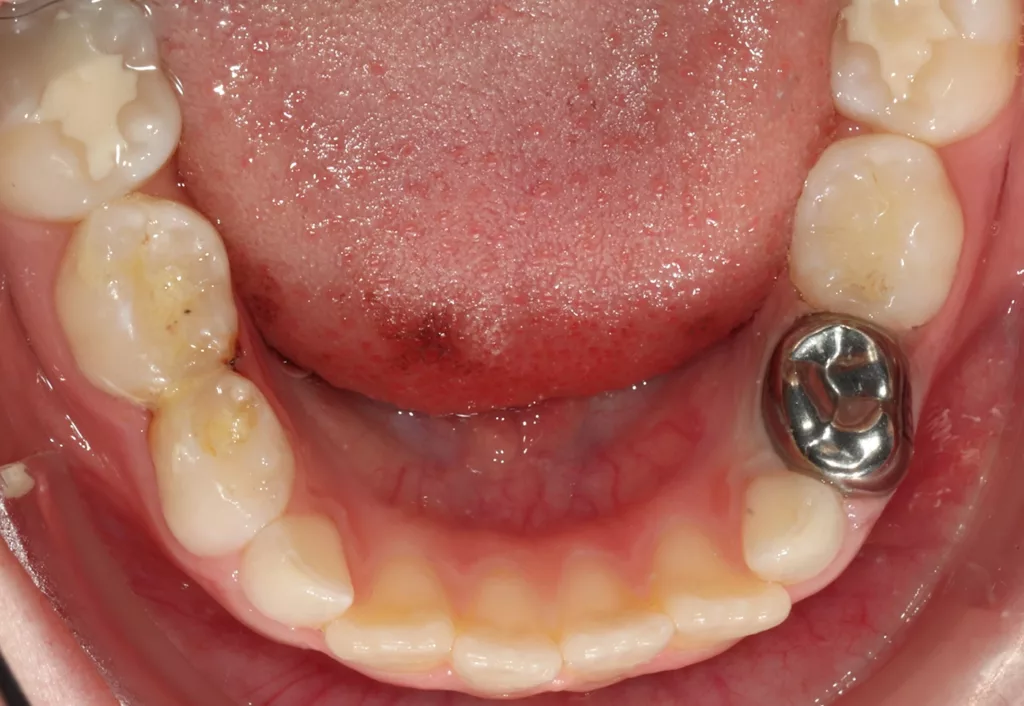
Die vorgestellte Technik des Einsetzens von orthodontischen Separiergummis und die Applikation von Silberfluorid mit einem Microbrush ist vielleicht für die Behandlung der Approximalkaries im Milchgebiss von noch größerem Interesse. Hier ist das Spektrum sogar noch breiter, da neben dem Vorteil einer möglichen direkten Untersuchung der Approximalflächen an den Milchmolaren auch die Möglichkeit der Kombination mit der nichtrestaurativen Karieskontrolle (NRCC; Abb. 9 a–d) und/oder der gleichzeitigen Applikation einer Stahlkrone in der Hall-Technik („SMART-Hall“; Abb. 10 a und b) besteht. Auch bei Kindern, bei denen eine Röntgenuntersuchung nicht möglich ist, kann dies eine interessante Methode sein, die klinische Diagnostik mit einer einfachen/kostengünstigen Therapiemaßnahme zu kombinieren.
Diskussion von bekannten Alternativen
Prävention/nichtinvasives Kariesmanagement
Für Approximalkaries im Initialstadium können in der nichtinvasiven Therapie die gängigen kariespräventiven Maßnahmen genutzt werden (Tab. 2). Hier besteht allerdings das „Problem“ der häuslichen Compliance bei der Zahnzwischenraumreinigung, insbesondere bei Jugendlichen mit hohem Kariesrisiko und hoher Kariesaktivität. Auch wenn diese Maßnahme prinzipiell günstig ist, ist sie auf lange Sicht dennoch nicht zwingend kosteneffizient [30].
| Maßnahmen | Kommentar |
| regelmäßiges und sorgfältiges mechanisches Reinigen aller Zahnflächen | – mindestens 2-mal täglich mit einer Zahnputzsystematik Zähne putzen – Nutzen von Hilfsmitteln zur Approximalreinigung |
| ausreichende Fluoridierung zur Remineralisation (alters- und risikoabhängig) | – Kinder-/Junior-/Erwachsenenzahnpasta mit 1000–1500ppm Fluoridgehalt anwenden – zusätzliches wöchentliches Putzen mit einem hochdosierten Fluoridgel (z.B. 12.500ppm Fluorid) – häusliche Anwendung von fluoridiertem Speisesalz – Applikation von Fluoridlack auf die aktiven kariösen Läsionen (z.B. 22.600ppm Fluorid) beim Recall in der Praxis |
| abwechslungsreiche Ernährung | – mit wenigen täglichen Zuckerimpulsen – insbesondere Vermeidung von zuckerhaltigen Getränken zwischendurch |
| regelmäßiger Zahnarztbesuch | zur Kariesprophylaxe und -management – bei niedrigem Kariesrisiko halbjährlich – bei hohem Kariesrisiko vierteljährlich oder häufiger |
Kariesinfiltration und approximale Versiegelung
Die Kariesinfiltration mit ICON® (Fa. DMG) ist eine minimalinvasive Behandlung, die demineralisierte Bereiche bzw. Farbveränderungen in Form von „White Spots“ nach KFO-Therapie mit Brackets maskieren kann [31]. Auch für den Approximalbereich bietet die Kariesinfiltration (Abb. 11) oder beispielsweise auch eine approximale Versiegelung bei Initialkaries ohne Kavitation eine minimalinvasive und zahnhartsubstanzschonende Behandlungsoption [32].
 Schmoeckel
SchmoeckelHierbei wird die kariöse Läsion in verschiedenen Arbeitsschritten versiegelt (die verwendete Polyurethanfolie ist leider nicht auf dem Markt erhältlich) [33] oder mit dem Infiltranten versorgt [34] und reduziert das Risiko der Kariesprogression deutlich [35], ohne dass eine Kavität präpariert oder eine Entfernung kariösen Gewebes durchgeführt werden muss. Das Set zur Kariesinfiltration ist jedoch nicht ganz preiswert, und auch die Handhabung erfordert etwas Übung. Die Evidenzlage für die Wirksamkeit der Infiltration ist jedoch hoch [36].
Biomimetische Mineralisation mit Peptid 11-4
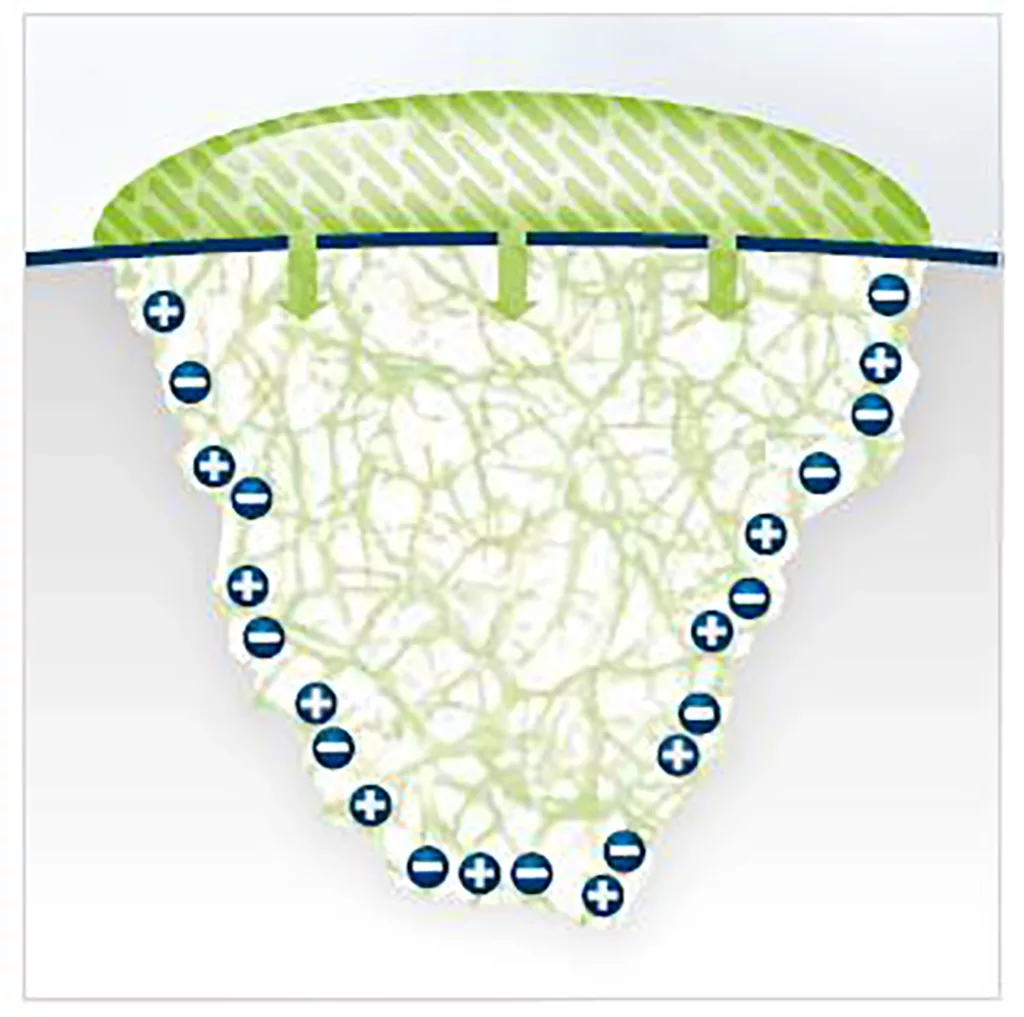
Einen anderen hochinteressanten, jedoch in Deutschland im Praxisalltag (wohl bislang) kaum genutzten Ansatz zur Behandlung initialer kariöser Läsionen, bietet die biomimetische Mineralisation mittels selbststrukturierender Peptide (Curodont™ Repair, Fa. vVardis). Insbesondere bei bleibenden Molaren im Durchbruch sind u.a. durch die Schleimhautkapuze und Schwierigkeiten bei der Trockenlegung suffiziente Versiegelungen mit Kompositen kaum möglich [37]. Deshalb kann z.B. Curodont™ Repair genau auf diesen Risikoflächen appliziert werden, um die Remineralisation durch Einlagerung von Fluoriden zu unterstützen und so den kariösen Prozess besser zu inaktivieren (Schema: Abb. 12 a–d).
In einer klinischen randomisierten und kontrollierten Studie aus unserer Arbeitsgruppe aus Greifswald [37] mit dem Peptid 11-4 wurde gezeigt, dass diese nichtinvasive Maßnahme (Peptid 11-4 und Fluoridlack) bessere Remineralisation bzw. Inaktivierung der initialkariösen Läsionen bewirkt als ein hochkonzentrierter Fluoridlack alleine. Sehr ähnliche Ergebnisse wurden später in einigen anderen klinischen randomisierten und kontrollierten Studien anderer Arbeitsgruppen publiziert [38] und in einer systematische Übersichtsarbeit zusammengefasst [39].
| Pilotstudie |
| Deutsche Übersetzung des Abstracts [2] der Studienpräsentation* beim „Weltkarieskongress 2024“ in Heraklion/Kreta Innovative Behandlung von multipler, nichtkavitierter Approximalkaries bei Kariesrisikopatienten: Kombination von Silberdiaminfluorid und kieferorthopädischen Separiergummis Eilaf E. A. Ahmed*, Salma Al Nesser, Mhd Said Mourad, Christian H. Splieth and Julian Schmoeckel Zielsetzung: Ziel dieser Studie ist die retrospektive Bewertung der Wirksamkeit der Anwendung von SDF (Silberdiaminfluorid) im Anschluss an eine Zahnseparation mittels Separiergummis bei der Behandlung mehrerer nichtkavitierter approximaler kariöser Läsionen in einer einzigen Sitzung, die speziell für Patienten mit hohem Kariesrisiko konzipiert wurde. Materialien und Methoden: Eine retrospektive Pilotstudie wurde in der Abt. Präventive Zahnmedizin & Kinderzahnheilkunde der Universität Greifswald durchgeführt. Röntgenuntersuchungen wurden bei klinischem Verdacht auf Approximalkaries an bleibenden Zähnen durchgeführt und im Röntgenbild nach der ADA-Kariesklassifikation klassifiziert. Die Studie umfasste 5 Patienten (Durchschnittsalter 15,6 ±0,5 Jahre), die bei Studienbeginn approximale Schmelzläsionen (E1: n=23, E2: n=21) und Läsionen, die gerade die Schmelz-Dentin-Grenze überschreiten (D1: n=29), aufwiesen und mit dem innovativen Ansatz nach Ahmed et al. (2023) behandelt wurden. Die kieferorthopädischen Separatoren wurden für 1–2 Stunden eingesetzt und dann entfernt, um ein kurzes klinisches Untersuchungsfenster (5–10 Sekunden) für die Unversehrtheit der Läsionsoberfläche der zuvor röntgenologisch identifizierten Approximalkaries zu ermöglichen. Die Läsionen wurden dann mit 38%igem SDF (riva star (aqua), SDI) unter Verwendung eines Microbrushes für 30–60 Sekunden pro Kontaktfläche behandelt, gefolgt von einer 10-sekündigen Lichthärtung zur Aktivierung. Die Nachuntersuchungen erfolgten i.d.R. alle 3–6 Monate, einschließlich klinischer Untersuchung, Standard-Prophylaxeprogramm und Fluoridanwendung. Ergebnisse: In den Bissflügelaufnahmen im Follow-up (mittlere Nachbeobachtungszeit: 15,4 ±1,5 Monate) zeigten nur 4 der Schmelzläsionen (E1 und E2) eine Progression (Erfolgsrate: 91%), während ebenfalls nur 3 der nichtkavitierten D1-Läsionen eine Progression vorwiesen (Erfolgsrate von 89,6%). Schlussfolgerung: Die einmalige direkte Anwendung von 38%igem SDF mit einem Microbrush nach der o.g. Zahnseparation zeigt in dieser gut einjährigen retrospektiven Pilotstudie vielversprechende Ergebnisse und sollte als potenziell sehr effizienter, minimalinvasiver, kostengünstiger und einfacher Ansatz zur Behandlung approximaler nichtkavitierter kariöser Läsionen im jugendlichen bleibenden Gebiss weiter untersucht werden. * Eilaf Ahmed (und Arbeitsgruppe) wurden von der Organisation for Caries Research (ORCA) für dieses Studienprojekt mit dem ORCA Nathan Cochrane Junior Scientist Award 2024 ausgezeichnet. |
Kariesinaktivierung mit Silberfluoridprodukten – allgemeine Aspekte
Die SDF-Lösung besteht aus Diaminsilberionen und Fluoridionen, welche den Demineralisierungsprozess und den Abbau von Dentinkollagen verhindern und zusätzlich die Remineralisation von kariösem demineralisiertem Schmelz und Dentin fördern [40]. SDF besitzt zudem antibakterielle Eigenschaften, die innerhalb der bakteriellen Mikroflora ihre Wirkung entfaltet [41]. Ein kürzlich durchgeführtes systematisches Review ergab, dass SDF das Wachstum kariogener Bakterien inhibiert [42].
Wissenschaftlich wurde bereits eindeutig belegt, dass kavitierte koronale kariöse Läsionen durch die halbjährliche Applikation von 38%er SDF-Lösung im Vergleich zur Anwendung von 5% NaF-Lack besser inaktiviert werden. Insgesamt wurden bereits mehr als 10 randomisierte klinische Studien veröffentlicht [43,44], in welchen die Effektivität von SDF analysiert wurde. Des Weiteren wurden die Pharmakokinetik [45] und die Reaktion der Gingiva bei der Anwendung von SDF untersucht [46].
Zusammenfassend heißt das, dass im Rahmen dieser Studien nicht nur die Effektivität von SDF bewiesen wurde, sondern auch keine signifikanten Nebenwirkungen (außer der deutlichen, oftmals schwarzen Zahnverfärbungen) bei der Anwendung dieses Produktes aufgetreten sind. Dank diesem (modernen bzw. zugleich sehr alten; vgl. „Silbernitrat- Imprägnierung“) und einfach anwendbaren biologisch geprägten Ansatz zur Behandlung kariöser Milchzähne ist es möglich, kariöse Dentinläsionen ohne Kariesexkavation zu inaktivieren.
Auf diese Weise kann sowohl die schnelle Inaktivierung als auch die Remineralisation vieler kavitierter kariöser Läsionen erreicht werden (Abb. 10 a und b), auch wenn die nötige Mitarbeit von Eltern und Kindern beim häuslichen Zähneputzen nicht erreicht wird und/oder die Kooperation für eine konventionelle restaurative Therapie auf dem Zahnarztstuhl (aufgrund von geringem Alter oder Angst) ungenügend ist. Aktuelle Studien zeigen, dass auch das neue Produkt Riva Star Aqua®, welches auch angenehmer riecht, gleich wirksam ist.
Jedoch sollte auf die Applikation der grünen Kapsel (Kaliumiodid) eher verzichtet werden, da diese zwar die Verfärbung reduziert, aber zugleich auch die Effektivität der Kariesinaktivierung verschlechtert [47]. Das Kaliumiodid ist zur Bindung des freien Silbers vorgesehen (zur vermeintlichen Reduktion der Schwarzverfärbung), wirkt sich aber auch negativ auf die Adhäsion und die Wirksamkeit hinsichtlich der Kariesinaktivierung aus. Riva Star Aqua® wird von den Patienten in der Greifswalder Kinderzahnmedizin besser akzeptiert bezüglich Geschmack und Geruch als Riva Star® (was ein SDF ist); es ist zudem einfacher zu lagern (nicht gekühlt) und verursacht geringere Haut- und Gingivairritationen.
Hervorzuheben ist die einfache und kostengünstige Anwendung für sehr viele Zähne auf einmal (Abb. 4). Zudem sollte die SDF-Applikation nicht isoliert betrachtet werden, denn die durch SDF inaktivierten kavitierten kariösen Läsionen können langfristig, wenn gewünscht, und auch in Abhängigkeit von der Lokalisation der Läsion noch anderweitig versorgt werden. So kann die zunächst scheinbar nachteilige schwarze Färbung der kariösen Läsion ggf. maskiert werden (Tab. 3).
| Vorteile | ||
| kostengünstig | SDF kostet im Vergleich zu anderen verfügbaren Optionen i.d.R. deutlich weniger, während es dennoch eine effektive zahnmedizinische Therapieoption darstellt [48]. | |
| einfache, sichere und schnelle Anwendung | SDF ist eine antimikrobielle Substanz mit breitem Wirkungsspektrum, hoher Biokompatibilität und geringer Toxizität für den Menschen. SDF lässt sich unkompliziert und zügig auftragen [29, 49]. | |
| vielseitige Anwendbarkeit | Bei allen Kariesstadien und allen Zahnflächen inklusive der Wurzeloberfläche anwendbar, auch für die Linderung von Zahnüberempfindlichkeit bei Abrasionskavitäten am Zahnhals und auch bei MIH-Molaren [50]. | |
| minimaler Ausrüstungsbedarf | Keine umfangreiche Ausrüstung erforderlich, daher auch außerhalb von Zahnarztpraxen, beispielsweise in Schulen, Kindergärten und Pflegeeinrichtungen einsetzbar [51]. | |
| Wirkung wissenschaftlich bewiesen | SDF eignet sich besonders für die Behandlung von Schmelz- und Dentinkaries bei Kindern, die invasive Verfahren aufgrund mangelnder Kooperation, geringen Alters oder aus medizinischen Gründen nicht tolerieren können [52] oder sehr viele Läsionen aufweisen (Abb. 2–7). Es gibt auch solide Evidenz für seine Wirksamkeit bei der Arretierung von Schmelz- und Dentinkaries an bleibenden Zähnen und bei Wurzelkaries [53]. | |
| Reduktion von Narkosebehandlung (zVN) bei Kindern mit hohem Kariesrisiko und begrenzter Kooperation | SDF kann die Notwendigkeit einer Vollnarkose bei pädiatrischen Zahnbehandlungen erheblich verringern [54], da es eine wirksame, nichtinvasive Methode zur Behandlung kariöser Läsionen darstellt. Dies ist besonders vorteilhaft für kleine Kinder und Kinder mit besonderen Bedürfnissen, die Schwierigkeiten mit herkömmlichen zahnärztlichen Maßnahmen haben (bspw. Abb. 9, Abb. 10). | |
| Einschränkungen | ||
| ästhetische Bedenken | Kariesläsionen verfärben sich dunkel und zum Teil schwarz, was ästhetisch nicht ansprechend ist. Somit spielt die Lokalisation der Läsion bei der Entscheidungsfindung eine Rolle [28]. | |
| Kostenübernahme | Die Kosten für die Kariesinaktivierung ist nicht über die gesetzlichen Krankenkassen abrechenbar und müssen daher privat getragen werden. | |
| Off-Label-Use | In Europa ist das verfügbare Produkt nicht für die Kariesbehandlung zugelassen, in anderen Ländern jedoch teilweise schon. | |
| Elternakzeptanz | Die Akzeptanz der Eltern hängt von der Zahnregion und der Kooperation des Kindes ab. Bei Backenzähnen und zur Narkosevermeidung besonders gut akzeptiert [54,55]. | |
| keine Wiederherstellung der Zahnform | Mit SDF wird die ursprüngliche Zahnform nicht wiederhergestellt. Allerdings kann nach der SDF-Applikation eine restaurative Versorgung mittels der sogenannten SMART-Techniken mit Glasionomerzementen [56] oder Stahlkronen [57] durchgeführt werden (Abb. 10). Die restaurative Versorgung nach der SDF-Anwendung stellt nicht nur die Zahnform wieder her, sondern kann auch eine mögliche Fraktur der verbleibenden Zahnhartsubstanz verhindern, einen Platzverlust vermeiden und gleichzeitig die ästhetischen Bedürfnisse der Eltern erfüllen. | |
SDF kann vorübergehend die Haut und die Gingiva verfärben und/oder reizen, weshalb während der Anwendung der direkte Kontakt unterbleiben sollte (Abb. 13 a–c). Da der Lack farblos ist, sollten zur Sicherheit zumindest die Lippen und Mundwinkel vorher großzügig mit Vaseline eingecremt werden, um versehentliche extraorale Verfärbungen zu vermeiden bzw. zu reduzieren, welche jedoch temporär sind und nach ein paar Tagen wieder verschwinden.
 Mourad
MouradAuch wenn dieser Beitrag primär das Kariesmanagement im Kindesalter beleuchtet, kann SDF auch in der Erwachsenenzahnheilkunde sowie der Seniorenzahnmedizin sicherlich eine wichtige Erweiterung des Therapiespektrums darstellen: Beispielsweise bei Wurzelkaries und/oder auch bei Pflegebedürftigkeit ist aufgrund der einfachen Applikation bei zugleich bestehender sehr hoher Wirksamkeit und geringen Kosten eine Anwendung in Betracht zu ziehen (Tab. 3).
Fazit
Die Anwendung von 38%igem Silberfluorid nach der Zahnseparation mit kieferorthopädischen Separiergummis ist eine kostengünstige, einfache und schnelle Methode zur direkten klinischen visuellen Diagnostik von (Initial)Karies und zur gleichzeitigen Behandlung mehrerer approximaler aktiver, nichtkavitierter Läsionen (E1, E2, D1) bei bleibenden Zähnen und auch bei Milchmolaren. Die dabei entstehenden dunklen Verfärbungen dieser Läsionen sind bei klinischen Nachuntersuchungen meist nicht oder nur minimal sichtbar. Insbesondere bei approximalen Dentinläsionen ohne offensichtliche Kavitation kann eine erneute Anwendung von AgF sinnvoll sein, oder es können andere hier vorgestellte mikroinvasive oder traditionelle konservative Ansätze erforderlich sein.
Take-Home-Message
- Der Kariesprozess kann prinzipiell in jedem Stadium, von der Initialläsion bis zur tiefen Dentinkaries, inaktiviert werden. Dies gilt sowohl für die erste als auch die zweite Dentition.
- Silberfluoridprodukte sind hinsichtlich ihrer Wirksamkeit zur Kariesinaktivierung im Allgemeinen gut belegt, allerdings ist das Produkt Riva Star® (Aqua) der Firma SDI in Europa „nur“ zur Behandlung von Hypersensitivitäten zugelassen.
- Auch wenn die Evidenz für die hier exemplarisch dargestellte spezifische Therapieoption (Separiergummi + AgF-Applikation) noch gering ist, unterstützen die aktuellen wissenschaftlichen Erkenntnisse diese Therapieoption als potenzielle Therapiealternative und ggf. sogar als Möglichkeit in der Prävention von Approximalkaries bei Kariesrisikokindern.
- Silberfluoridprodukte sind in der Anwendung einfach, kostengünstig und in allen Kariesstadien wirksam und daher als Initialtherapie oft sinnvoll. Allerdings verfärben sich die kariösen Läsionen dunkel/schwarz und auch bei nicht immer vermeidbarer unbeabsichtigter Benetzung von Haut, Kleidung, Oberflächen etc. kommt es zu diesen unerwünschten „Flecken“.
- Fluoridlackapplikationen, Infiltrationstechniken und auch die biomimetische Mineralisation sind heute bekannte Behandlungsoptionen der Initialkaries im Approximalraum.
Darlegung potenzieller Interessenskonflikte
Die Abt. Präventive Zahnmedizin & Kinderzahnheilkunde hat für andere Studienprojekte von der Firma SDI limited Forschungsgelder erhalten, die jedoch mit dieser hier vorgestellten Therapieoption nicht im direkten Zusammenhang stehen, jedoch auch mit den Produkten Riva Star® & Riva Star Aqua® durchgeführt wurden.
| Der vorliegende Fachbeitrag basiert in Teilen auf der durch KI unterstützen (DeepL) deutschsprachigen Übersetzung der nachfolgend genannten englischsprachigen Veröffentlichung in einem Peer-rewiewed Journal, welche Open Access (frei zugänglich) nach den Bedingungen der Creative Commons Attribution (CC BY)-Lizenz veröffentlicht wurde (https://creativecommons.org/licenses/by/4.0/) und eine weitere Nutzung und Veröffentlichung sowie weitere durchgeführte Modifikation durch die Autoren unter Nennung der Quelle erlaubt. Ahmed EEA, Al Nesser S, Schmoeckel J. Introducing an Innovative Approach for Managing Proximal Non-Cavitated Carious Lesions in Juvenile Permanent Dentition: Combining Orthodontic Separators and Silver Fluoride Application. Medicina (Kaunas). 2023 Oct 25;59(11):1892. https://doi.org/10.3390/medicina59111892 PMID: 38003942 |
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 






 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.