|
Getting your Trinity Audio player ready...
|
Das Zähneputzen auf dem Prüfstand der Wissenschaft
Den Auftakt gab Prof. Dr. rer. nat. Renate Deinzer, Medizinpsychologin an der Universität Gießen (Abb. 1). Seit rund 20 Jahren untersucht sie die Mundgesundheitsfertigkeiten der Deutschen. Jüngst kamen Studienfragen und Methoden aus dem Gießener Forschungsteam in der bevölkerungsrepräsentativen 6. Deutschen Mundgesundheitsstudie (DMS∙6) [1] zum Tragen. Detaillierte Daten zur häuslichen Mundpflege – z.T. sogar auf Videoaufzeichnungen des Zähneputzens basierend – wurden erstmals auf Bundesebene erhoben. Dies eröffnet die Chance, Prophylaxe gerade hinsichtlich der hochprävalenten Parodontitis effektiver zu gestalten.
 Marc-Steffen Unger / DGZMK
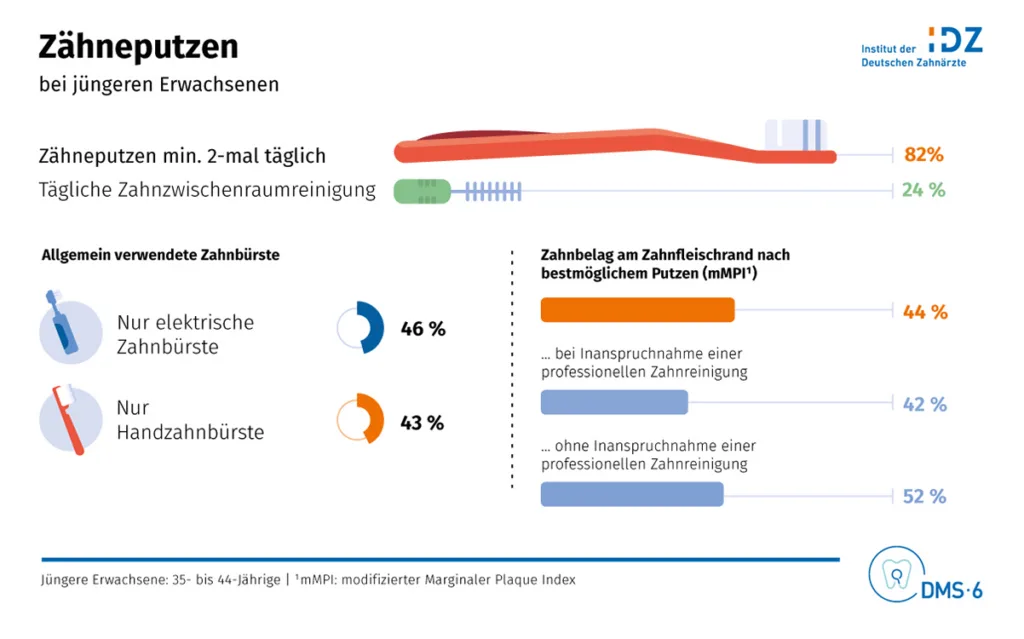
Marc-Steffen Unger / DGZMKDie Studien aus dem Gießener Forschungsteam zeigen [z.B. 2,3]: Die meisten Menschen hierzulande putzen regelmäßig und engagiert, doch selbst nach bestmöglichem Putzen bleibt bei den Probanden in allen Altersgruppen etwa die Hälfte der Zahnoberflächen noch von Plaque besiedelt, insbesondere am Zahnfleischrand. „Viele Menschen sind sich der Bedeutung des Putzens am Zahnfleischrand offensichtlich nicht bewusst“, kommentiert Professorin Deinzer den Befund. Plaque an dieser Stelle führt häufig von der Gingivitis zur Parodontitis. Der Fokus liege noch immer zu sehr auf den Kauflächen, denn das Putzen dort hätten viele bereits in der Kindheit zur Kariesprävention gelernt.
Video-Analysen der Gießener Gruppe zeigen darüber hinaus auch, dass viele Menschen unsystematisch putzen. Sie wechseln zwischen den Mundbereichen und vergessen dabei ganze Zahnreihen und vor allem die Innenflächen, die schwerer zu erreichen sind. Es gelte, den Menschen zu vermitteln, dass nicht eine bestimmte Putzdauer, etwa zwei oder drei Minuten das Ziel sei, sondern die vollständige Sauberkeit der Zähne speziell auch am Zahnfleischrand – und dies mindestens einmal täglich.
Die DMS 6 bestätigte die Laborergebnisse (Abb. 2): Unabhängig von Alter, Geschlecht oder Bildungsgrad blieb bei allen Gruppen auch bei bestmöglichen Putzen etwa die Hälfte der Zahnflächen plaquebesiedelt – auch bei Verwendung elektrischer Zahnbürsten. Die Defizite betrafen sämtliche Zahnbereiche, wenn auch stärker die Molaren. Verbesserungsstrategien sollten daher bevölkerungsweit ansetzen. Die Ergebnisse der Video-Analysen des Putzverhaltens werden in 2026 veröffentlicht. Sie werden tiefere Erkenntnisse zu Putzverhaltensweisen liefern.
 IDZ
IDZPraktische Hinweise für die PZR
Bereits jetzt ist klar, dass eine Prophylaxesitzung in der Zahnarztpraxis regelmäßig eine Mundhygieneunterweisung beinhalten sollte, die sich auf die tatsächlichen Defizite des Patienten konzentriert, führte Prof. Deinzer aus.
Idealerweise sollten Patientinnen und Patienten vor der PZR die Zähne putzen, gefolgt vom Anfärben nicht gereinigter Stellen am Zahnfleischrand. Die Putz-Defizite seien dann klar erkennbar. Es sei ebenfalls wichtig, auch Hygienehindernisse zu beseitigen, etwa insuffiziente Kronenränder und lockere Füllungen.
Der Zahn-Doc in der Hosentasche: mHealth-Anwendung für Paropatienten
Ein verwandtes Thema präsentierten Prof. Dr. Bettina Dannewitz und Dr. Nihad El Sayed von der Poliklinik für Parodontologie der Goethe-Universität Frankfurt/Main (Abb. 3). Sie haben den ParoComPas konzipiert, eine App, die Patienten entlang aller Phasen der Parodontitis-Behandlungsstrecke begleiten soll [4,5]. Ziel ist es, Betroffene stärker in die Behandlung einzubinden und Risikofaktoren – wie unzureichende Mundhygiene – zu reduzieren. Die App beinhaltet eine Wissensbibliothek, ein Tagebuch für eigene Einträge, individuelle Befunde. Zum Bedauern der Forschenden konnten beim Prototyp die gewünschten interaktiven Funktionen nicht umgesetzt werden.
 Marc-Steffen Unger / DGZMK
Marc-Steffen Unger / DGZMKIn einer multizentrischen, prüferinitiierten Studie unter Leitung von Prof. Dr. Stefan Listl (Heidelberg) wurde die App an sieben Universitätskliniken mit 187 Patienten evaluiert. Die Kontrollgruppe erhielt die Regelversorgung, die Interventionsgruppe zusätzlich Zugang zur App. Als primärer Endpunkt wurden gingivaler Blutungsindex und Blutung nach Sondieren bestimmt; Lebensqualität und Wissen der Patienten über Parodontitis wurden per Fragebogen erfasst, die Nutzung der App per Tracking dokumentiert.
Positive Effekte zeigten sich bei intensiven Nutzern der App, das waren ca. 20% der Testgruppe, also ein recht geringer Teil der Probanden. Diese Patienten besaßen tendenziell ein höheres Wissen über Parodontitis und Mundgesundheit, hatten eine bessere Lebensqualität und geringere Plaque-Werte. „Darum halten wir das Konzept eines digitalen Begleiters für interessant und vielversprechend, insbesondere für chronische Erkrankungen wie Parodontitis, die ein langfristiges Management erfordern“, resümierte Professor Dannewitz. „Die Studie lieferte wichtige Lernerfahrungen für die Weiterentwicklung der App“, ergänzt Dr. El Sayed. Zukünftige Versionen müssten interaktiver und benutzerfreundlicher sein, um die App attraktiver zu machen und Patienten besser zu begleiten.
Bruxismus als Schutzfunktion?
Einen neuen Blick auf Bruxismus eröffnete Dr. Janine Sambale (Universitätsklinikum Marburg) (Abb. 4) [6]. Sie wies auf eine mögliche Verbindung zwischen nächtlichem Bruxismus und obstruktiver Schlafapnoe (OSA) hin: 30 – 50 % der OSA-Patienten zeigen auch Bruxismus, während dies bei Menschen ohne Schlafstörungen nur 12 – 13 % betrifft. Bruxismus-Ereignisse treten meist rund um Apnoe-Phasen auf. Dr. Sambale vermutet daher eine kompensatorische Funktion – das Knirschen oder Pressen könnte dazu beitragen, die Atemwege zu öffnen oder den Schlafenden zu wecken (Arousal).
 Marc-Steffen Unger / DGZMK
Marc-Steffen Unger / DGZMKDaraus ergibt sich Vorsicht bei der alleinigen Bruxismus-Therapie mit monomaxillären Aufbissschienen, die kompensatorische Mechanismen möglicherweise blockieren. Die Behandlung der OSA, etwa mit CPAP-Masken oder Unterkieferprotrusionsschienen, führt hingegen häufig auch zu einer Besserung der Bruxismus-Symptomatik. Bei Patienten mit Bruxismus und CMD empfiehlt Dr. Sambale eine schlafanamnestische Abklärung. Standardisierte Fragebögen können hierbei helfen.
Kriege und Katastrophen – zahnmedizinisch darauf vorbereiten
Zwei weitere Vorträge thematisierten die Rolle der Zahnmedizin in Krisenzeiten. Oberstarzt Prof. Dr. Dr. Richard Werkmeister, Direktor der MKG-Chirurgie am Bundeswehrzentralkrankenhaus Koblenz, forderte eine stärkere chirurgische Ausbildung von Zahnärzten und Ärzten in Deutschland, um auf Kriegs-, Terror- oder Katastrophenszenarien vorbereitet zu sein. Akutversorgung werde bislang kaum trainiert. Nötig seien eine enge Kooperation von Universitäten, Kammern und Politik sowie ein Ausbau von Traumazentren.
Dr. Thomas Eger, Oberstarzt d.R. und stellvertretender Vorsitzender des Arbeitskreises Psychologie und Psychosomatik, widmete sich den psychischen Folgen von Kriegseinsätzen. Soldatinnen und Soldaten, die aufgrund von Kriegshandlungen traumatisiert sind und an craniomandibulären Dysfunktionen (CMD) leiden, benötigen eine angepasste und traumasensible Behandlung und eine Versorgung, bei der Fachleute über die Fächergrenzen hinweg kooperieren. Orientierung bietet die S3-Leitlinie Posttraumatische Belastungsstörung, die derzeit überarbeitet wird.
Quelle:
Presseinformationen der DGZMK
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 









 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.