|
Getting your Trinity Audio player ready...
|
 Dr. Nicolò Barbera
Dr. Nicolò BarberaAusgangsbefund
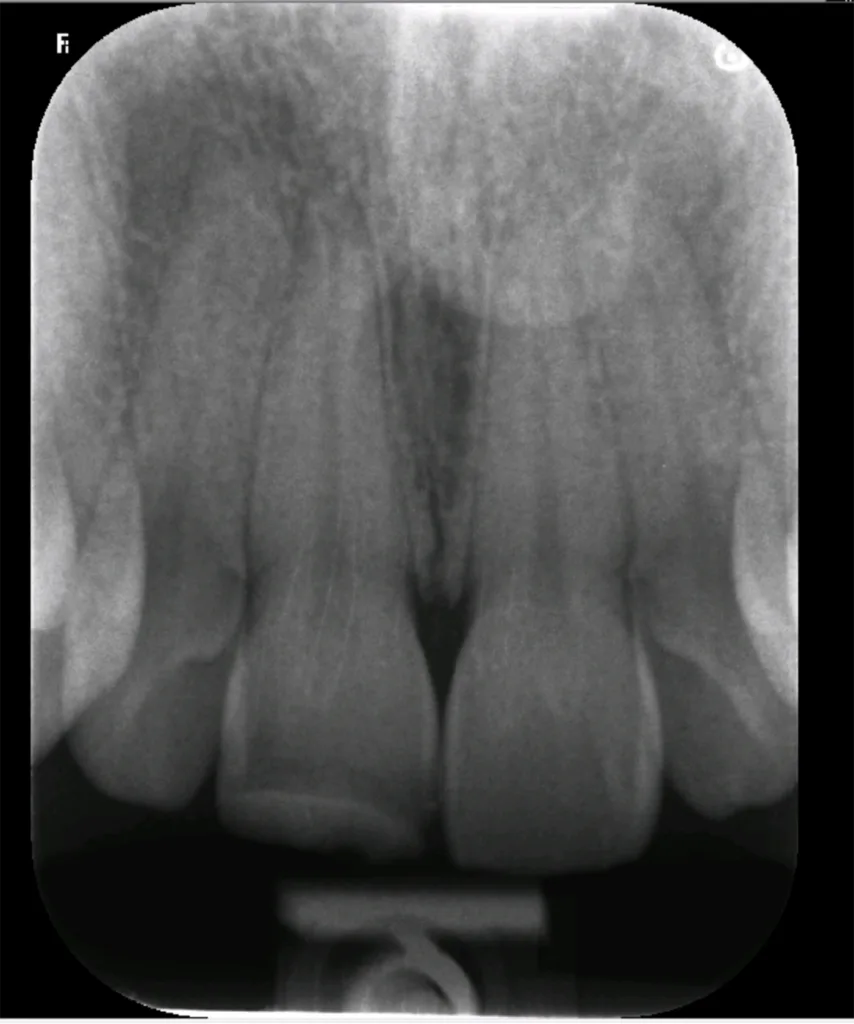
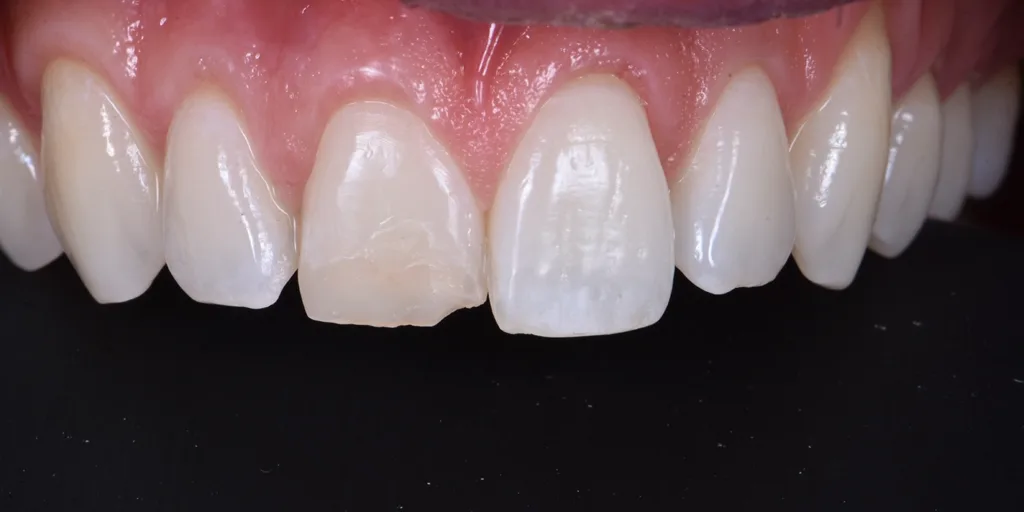
Ein 30-jähriger Patient mit unauffälliger Anamnese stellte sich mit dem Wunsch nach dem Austausch einer Kompositrestauration an Zahn 11 vor, die ihm zehn Jahre zuvor nach einem Trauma gelegt wurde. Bei der klinischen Kontrolle reagierte der Zahn positiv auf den Kältetest, und das Röntgenbild zeigte keine periapikalen Läsionen (Abb. 1). Allerdings fiel auf, dass der Schneidezahn verfärbt und im Vergleich zum Nachbarzahn 21 leicht nach palatinal geneigt war (Abb. 2).
 Dr. Nicolò Barbera
Dr. Nicolò BarberaTherapieplanung
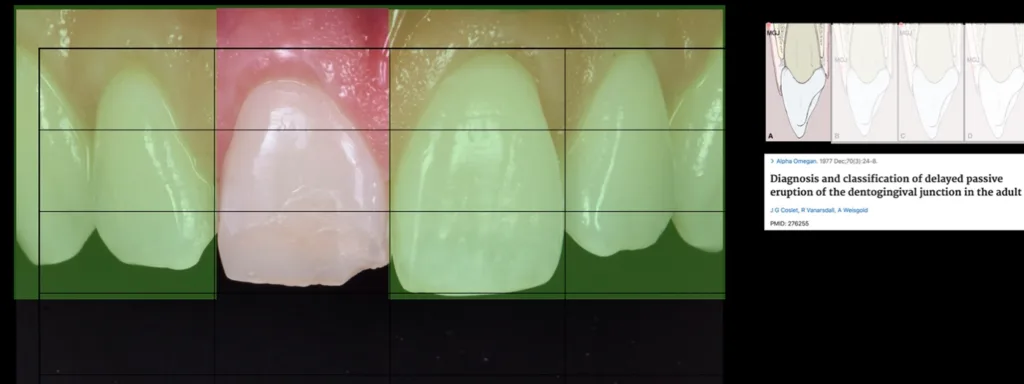
Die Ästhetikanalyse zeigte eine Asymmetrie des gingivalen Zenits zwischen 11 und 21. Durch die Verwendung einer Parodontalsonde nach Plexusanästhesie wurde die veränderte passive Eruption des Saumepithels vom Typ IA gemäß der Klassifikation von Coslet et al. [1] bestätigt (Abb. 3).
 Dr. Nicolò Barbera
Dr. Nicolò BarberaMit Blick auf eine möglichst konservative restaurative Behandlung des Patienten und unter Berücksichtigung des Alters und der Vitalität des erhaltenen Zahnes haben wir uns – entsprechend der Fallplanung und anhand eines diagnostischen Wax-ups – für die Versorgung mit einer direkten Kompositrestauration entschieden.
Behandlungsverlauf
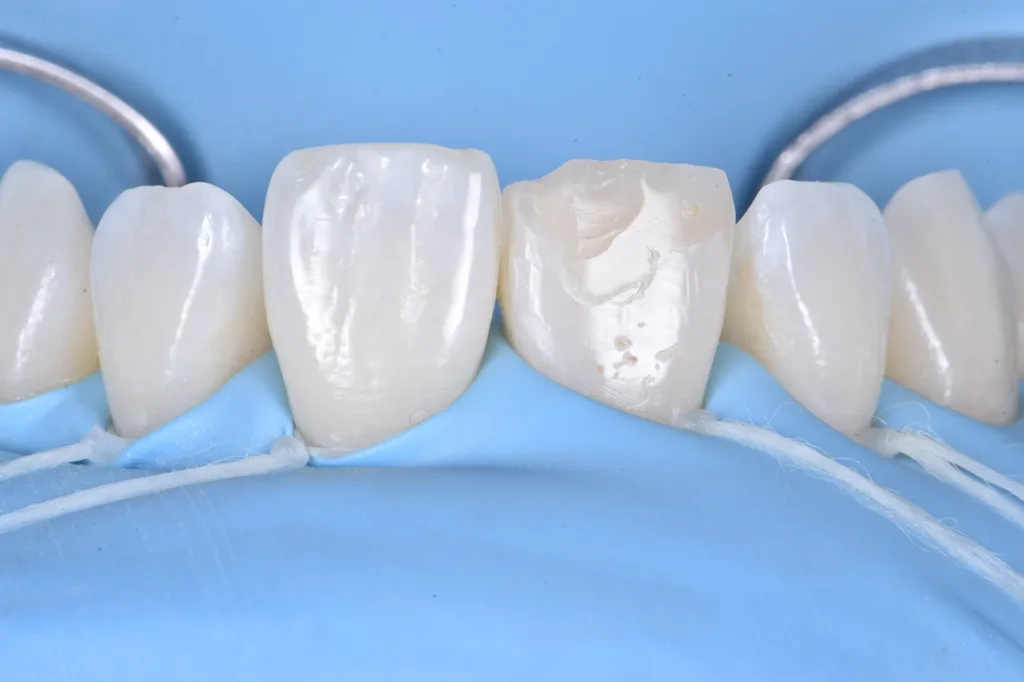
Unter lokaler Plexusanästhesie und nach Kofferdam-Isolierung des Zahnes 11 mit Ausdehnung des Bereiches bis auf die ersten Prämolaren (Abb. 4) wurde die frakturierte Kompositrestauration entfernt und eine kurze Abschrägung an der Präparation vorgenommen sowie die gesamte Oberfläche von Zahn 11 mit 27 μm Aluminiumoxidpulver abgestrahlt (Abb. 5).
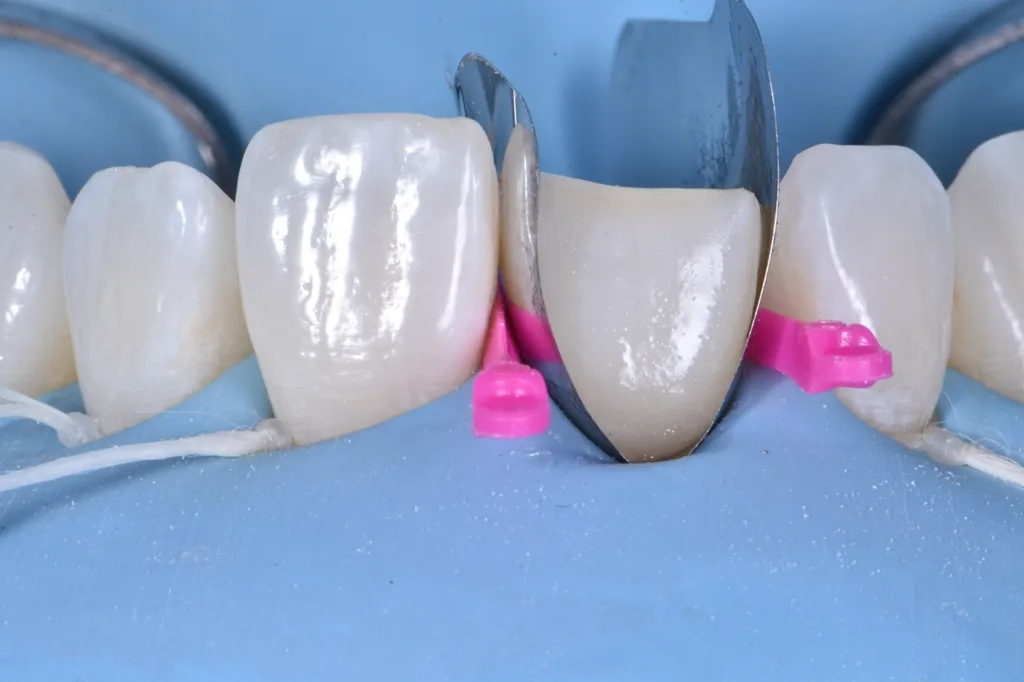
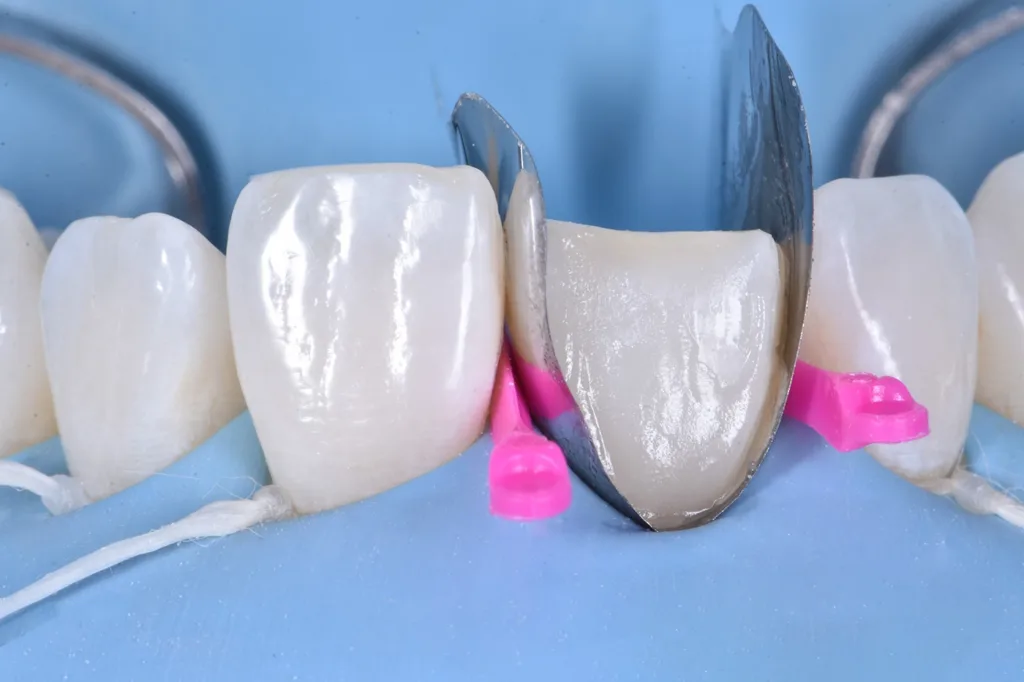
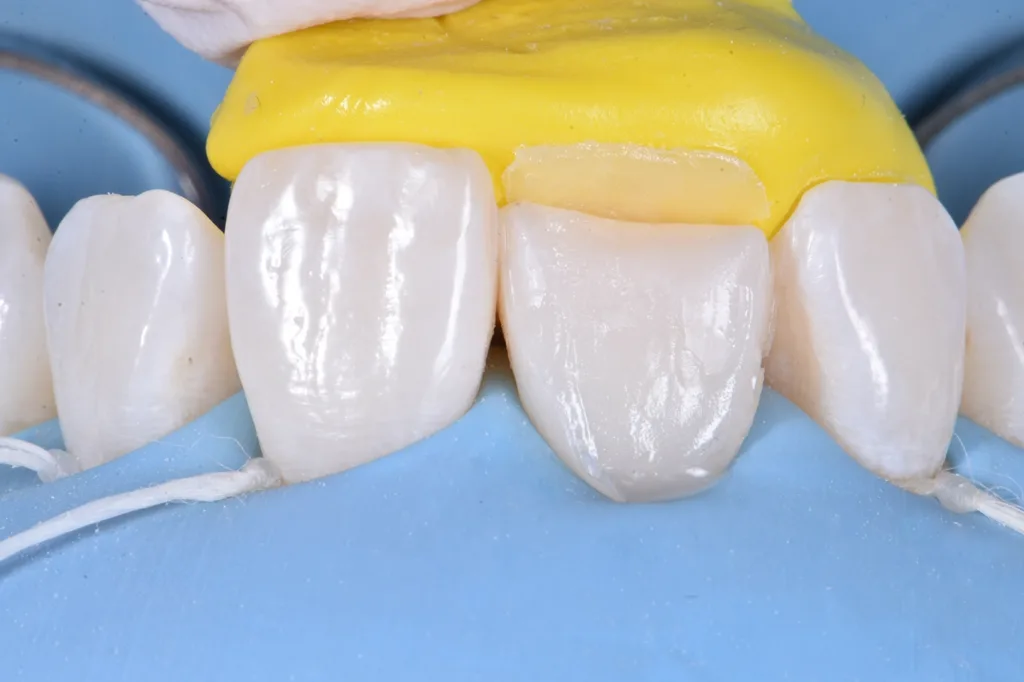
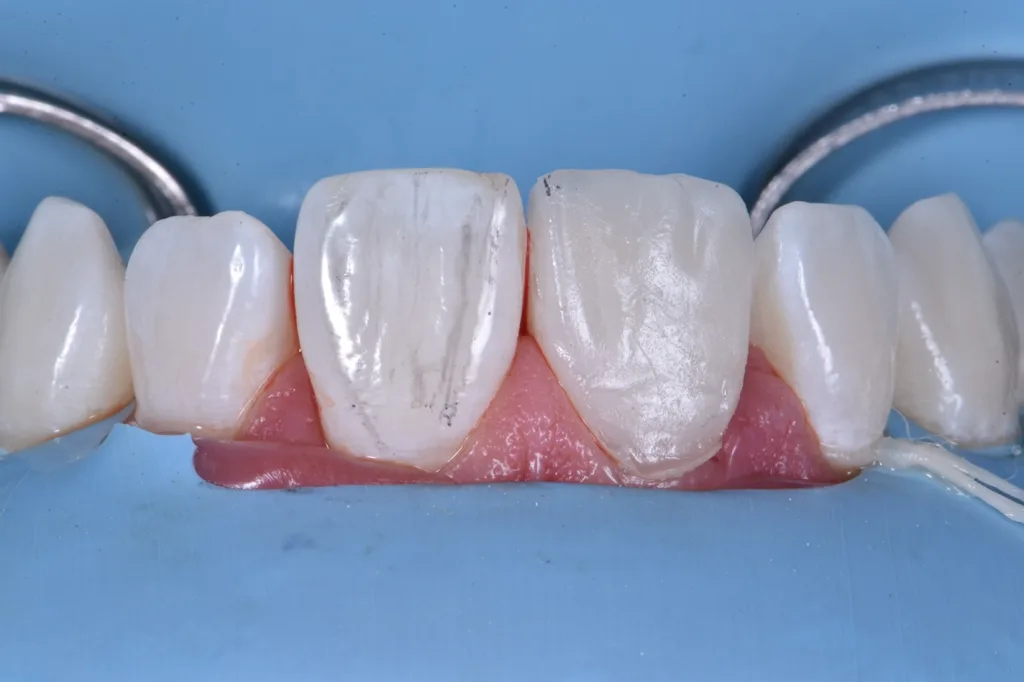
Um die veränderte passive Eruption zu korrigieren, wurde beschlossen, das Emergenzprofil des Zahnes durch eine Betonung des vestibulären Bogens neu zu gestalten und eine Symmetrie mit dem Nachbarzahn anzustreben. Dafür wurde eine vorgeformte Metallmatrize verwendet und mit zwei Keilen befestigt. Nach der Anpassung der Matrize erfolgte die Konditionierung mit einem 3-Schritt-Etch-and-Rinse-Adhäsiv und nach jedem Schritt eine 40-sekündige Polymerisation mit UV-Licht (Abb. 6).
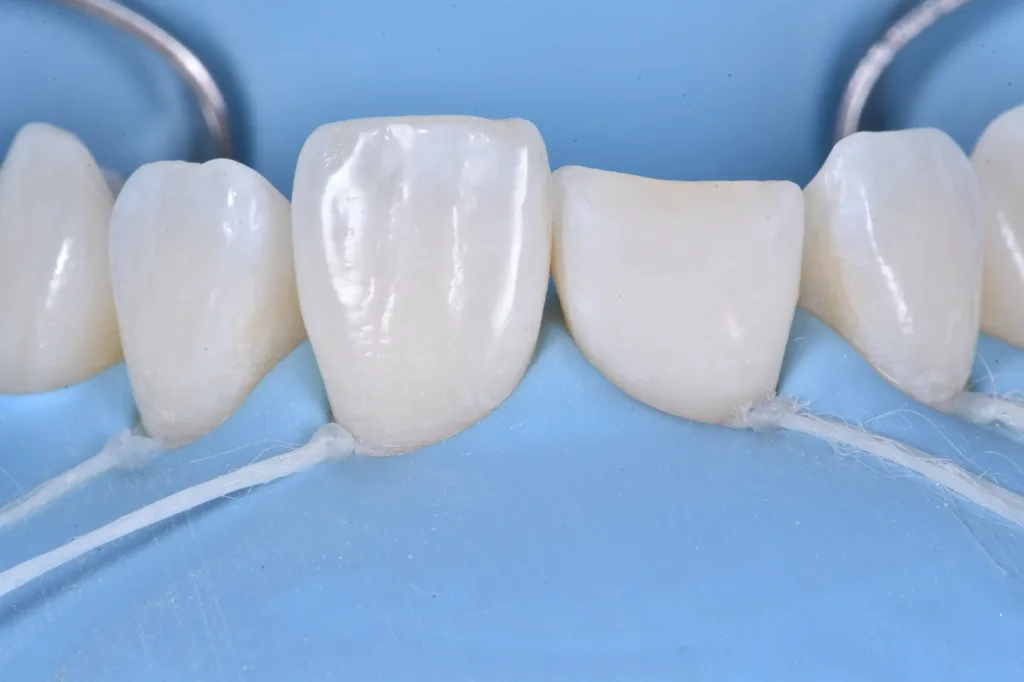
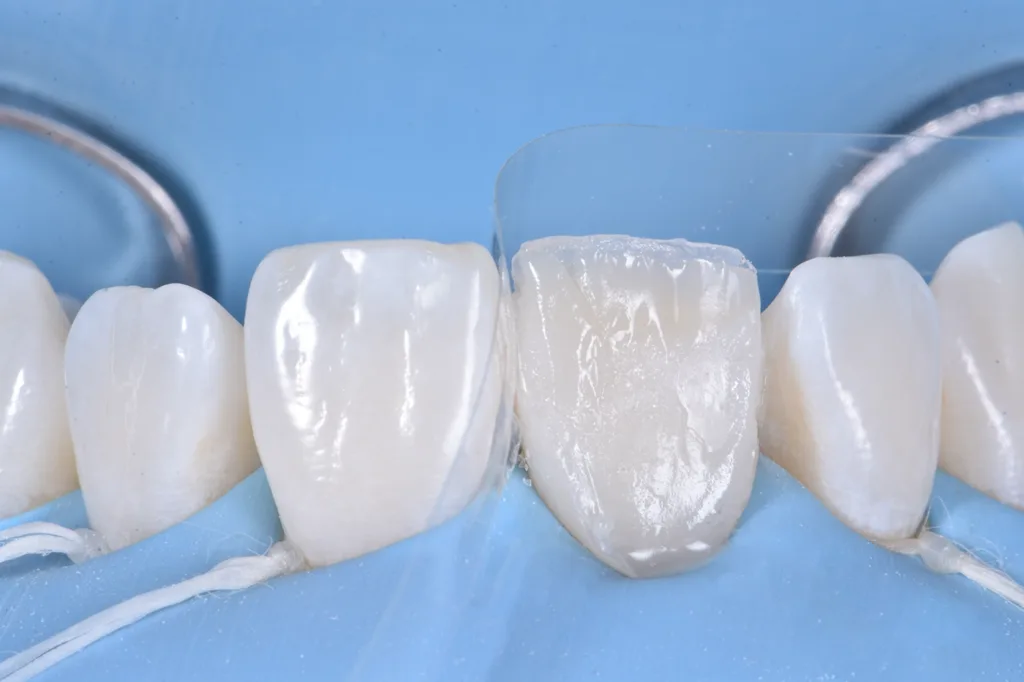
Das vestibuläre Emergenzprofil wurde mit einer Schichtmasse aus Schmelzkomposit (Estelite Asteria WE, Tokuyama Dental) nachgebildet (Abb. 7). Es folgte die Rekonstruktion der palatinalen Wand mit einem Schmelzkomposit (Estelite Asteria WE, Tokuyama Dental) unter Zuhilfenahme eines Silikonschlüssels, der zuvor anhand des diagnostischen Wax-ups angefertigt worden war (Abb. 8). Anschließend wurde die Dentinanatomie durch Reproduktion der Mamelons mit einem opaken Dentinkomposit (Estelite Sigma Quick OA2, Tokuyama Dental) rekonstruiert. Dieses Material ist auch für die Farbkorrektur des dischromatischen Bereichs von grundlegender Bedeutung (Abb. 9).
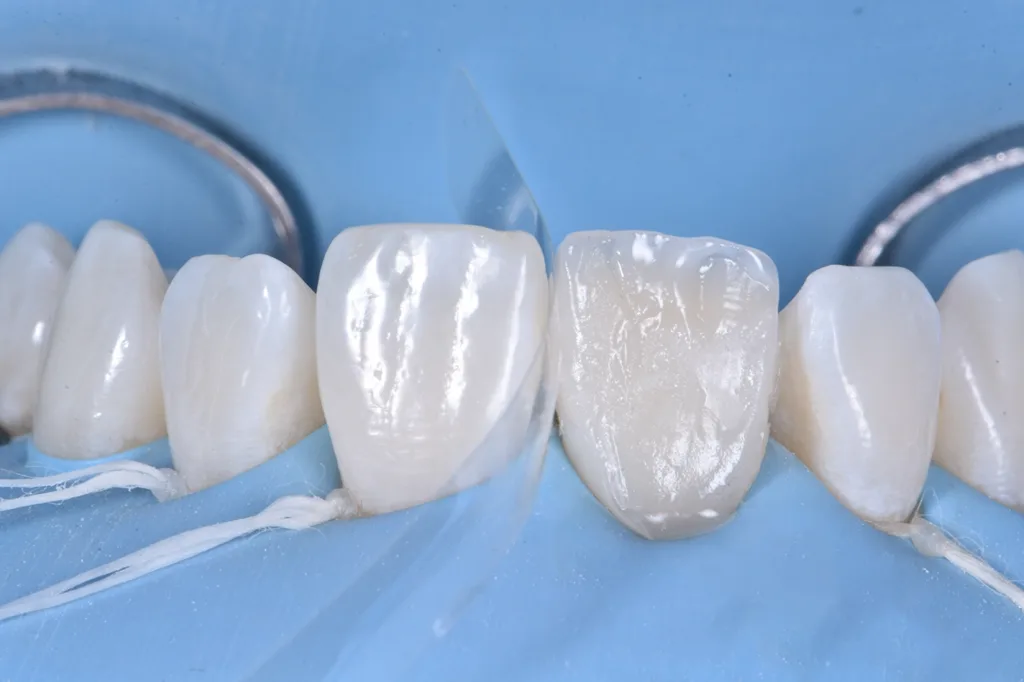
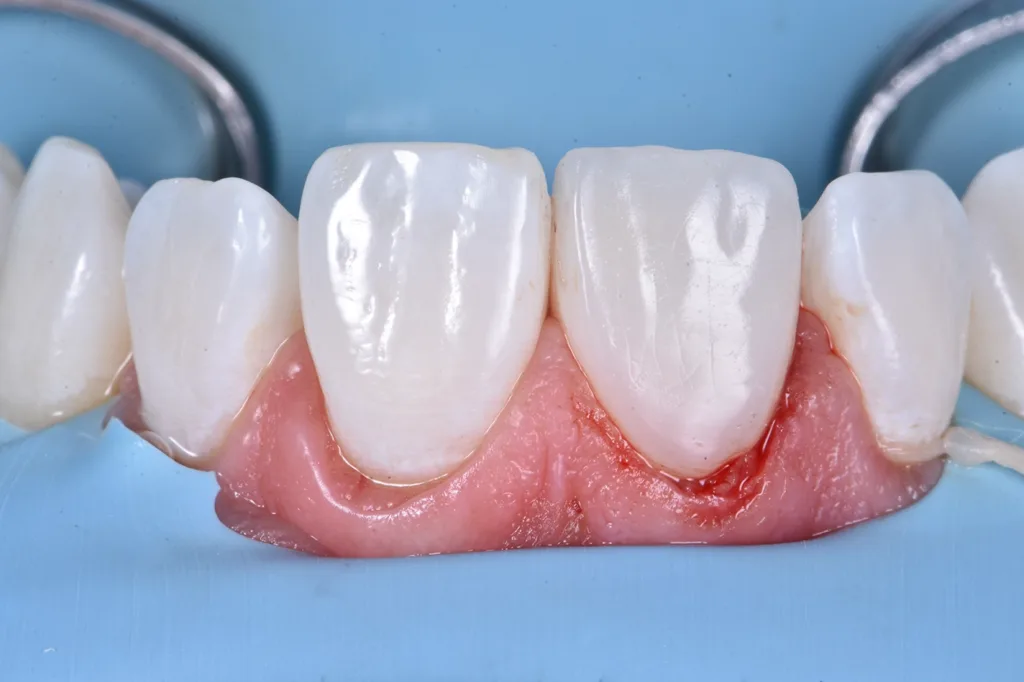
Für die Erzeugung der Opaleszenz im Inzisalbereich kamen hellblaue und weiße Effektfarben (Estelite Color, Tokuyama Dental) zum Einsatz (Abb. 10). Die abschließende Schichtung im vestibulären Bereich erfolgte mit einer Komposit-Schmelzmasse (Estelite Asteria WE, Tokuyama Dental). Die vestibuläre Oberfläche wurde in dreidimensionalen Volumina modelliert und kontrolliert, um so wenig wie möglich nacharbeiten zu müssen.
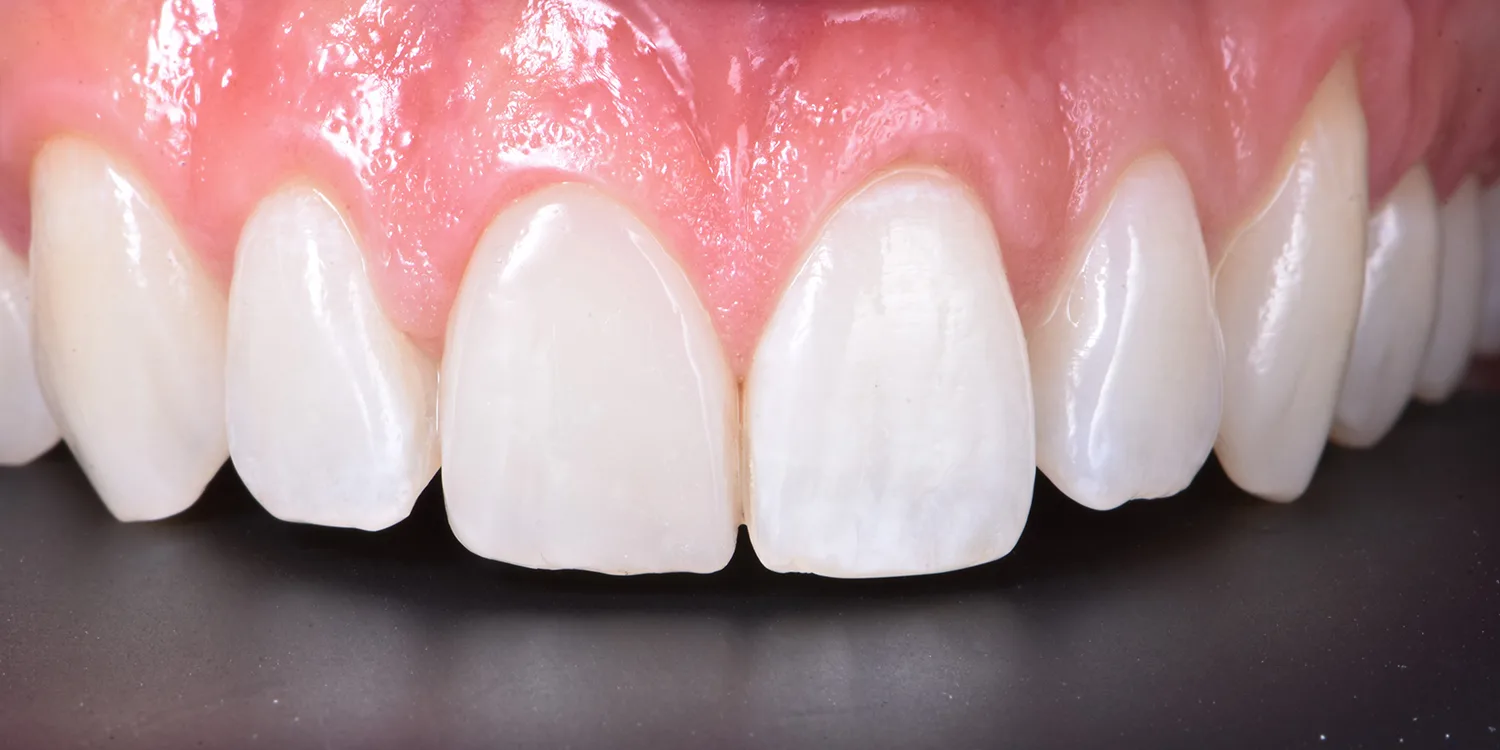
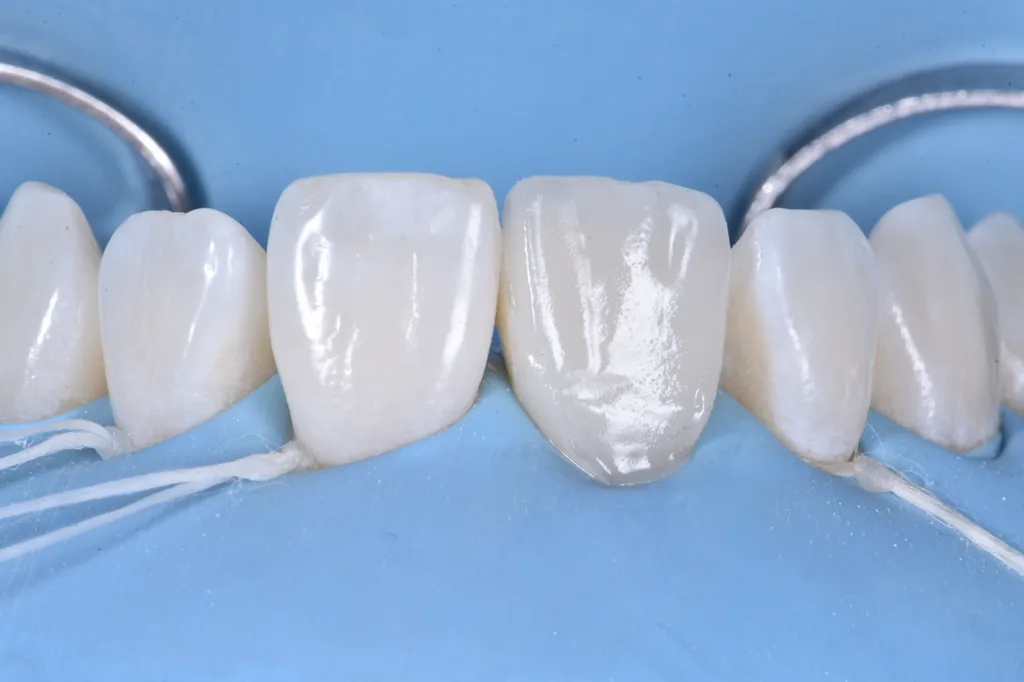
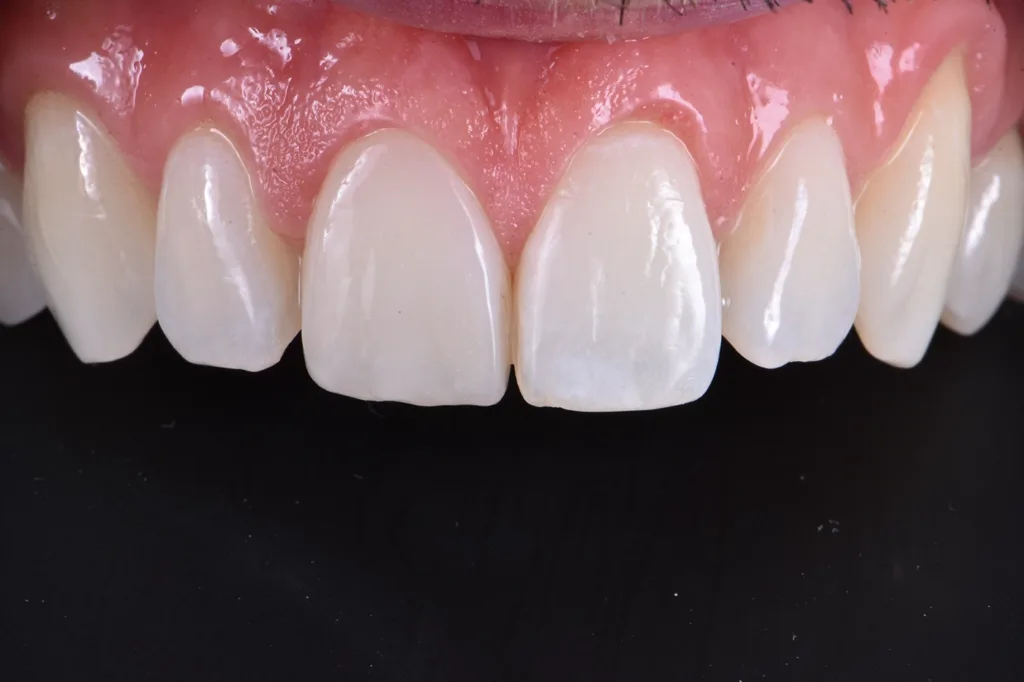
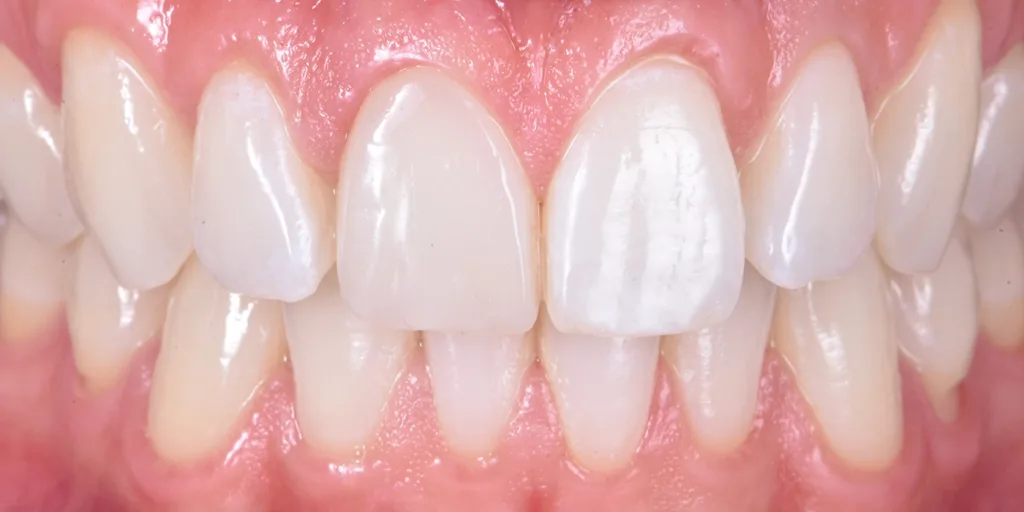
Nach dem Auftragen eines Glyzeringels zur Vermeidung einer Sauerstoffinhibitionsschicht wurde das Komposit zunächst für 20 Sek. polymerisiert und anschließend nochmals für 40 Sek. vestibulär und palatinal (Abb. 11). Beim abschließenden Finieren und Poliere der Restauration wurde versucht, die Übergangslinien des Zahnes 21 nachzubilden (Abb. 12 und 13). Um das ästhetische Ergebnis der Zahnform und -farbe final beurteilen zu können, wurde der Patient nach drei Wochen sowie nach zwölf Monaten zur abschließenden Kontrolle einbestellt (Abb. 14 bis 16).
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 


 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.