Nicht kariesbedingte Zahnhartsubstanzverluste (NKBZ), eine lange Beschreibung für eine klinische Herausforderung, begleiten uns täglich in der Patientenversorgung. Kurzum sind mit NKBZ physikalisch verursachte Attritions- und Abrasionsläsionen sowie chemisch verursachte Erosionsläsionen gemeint, welche irreversible Schäden an Zahnoberflächen verursachen [1–3].
Die Ätiologie der NKBZ ist multifaktoriell und kann häufig nicht auf einzelne chemische oder physikalische Prozesse zurückgeführt werden. Vielmehr treten im klinischen Alltag Läsionen auf, die durch eine Vielzahl von chemisch-physikalischen, oft auch phasenhaft auftretenden Reizen entstehen und deren Progression oder Stagnation klinisch schwierig zu diagnostizieren ist [4]. Werden progrediente Läsionen jedoch nicht frühzeitig erkannt, kommt es aufgrund des freiliegenden Dentins zu einer erhöhten Sensibilität mit Verlust der vertikalen Kieferrelation, was letztlich zu einer reduzierten Ästhetik und Kaufunktion bis hin zum Zahnverlust führt.
Die Fünfte Deutsche Mundgesundheitsstudie (DMS V) [5] zeigt, dass NKBZ mit zunehmendem Alter immer häufiger auftreten. Während in der Gruppe der 12-Jährigen etwas weniger als 1 Fünftel der Untersuchten eine Erosionsläsion aufwies, waren es in der Gruppe der jüngeren Erwachsenen (35- bis 44-Jährige) bereits mehr als doppelt so viele. Auch in den Altersgruppen der jüngeren (65- bis 74-Jährige) bzw. älteren Senioren (75- bis 100-Jährige) ist ein Anstieg der Prävalenz auf ca. 60% zu beobachten, was verdeutlicht, dass NKBZ in allen Altersgruppen vorkommen (Abb. 1).![Abb. 1: Prävalenz von Erosionsläsionen [%] nach Altersgruppen [5].](https://dentalwelt.spitta.de/wp-content/uploads/post_images/Abb._1_14.webp.webp) Schlenz
Schlenz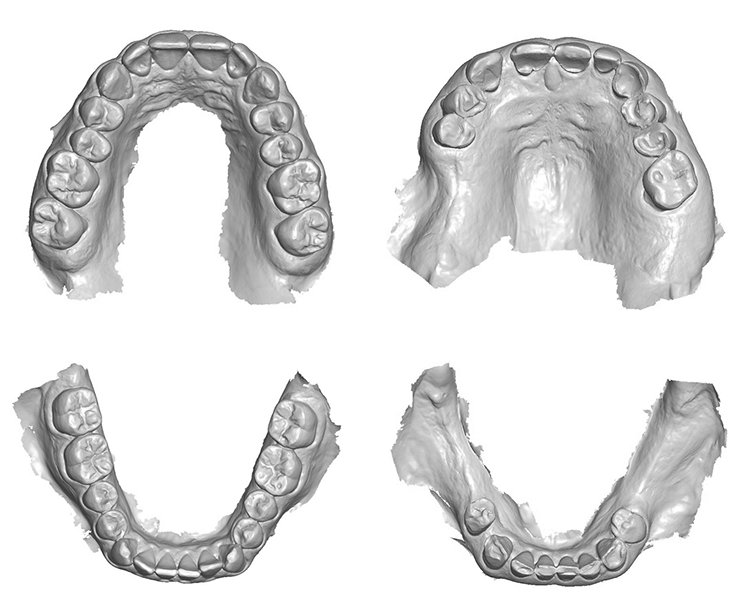 Schlenz
Schlenz
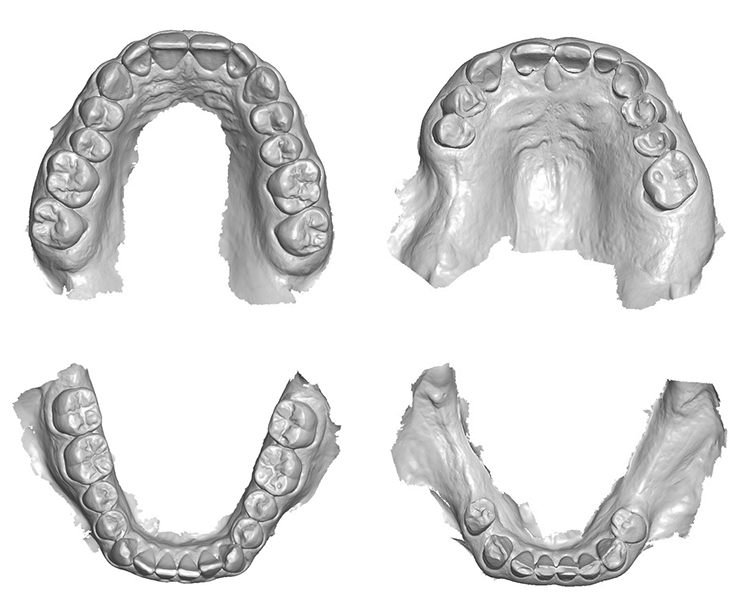
Dies veranschaulichen auch 2 klinische Beispiele in Abbildung 2. Während bei dem 25-jährigen Patienten nur vereinzelt initiale Erosions- und Attritionsläsionen vorliegen, weisen die Zahnoberflächen des 73-jährigen Patienten multiple NKBZ auf, welche bereits zu einer ästhetischen und funktionellen Einschränkung geführt haben. Doch welche Möglichkeiten der Diagnostik und des Monitorings stehen zur Verfügung?
Herkömmliche Diagnostik- und Monitoringmethoden
In der Vergangenheit wurden verschiedene Indizes vorgeschlagen [6], die klinisch, aber auch auf Fotos oder konventionell hergestellten Modellen anwendbar sind, was zumindest ein gewisses klinisches Monitoring im Praxisalltag erlaubt. Als Beispiel ist das Tooth Wear Evaluation System (TWES) zu nennen, welches das Ziel hat, nicht nur NKBZ zu diagnostizieren, ondern auch deren Schweregrad zu berücksichtigen, um schließlich in einer Therapieentscheidung zu münden. So wird zunächst das Ausmaß der Läsion an Okklusal- und Inzisalflächen bestimmt, um anschließend neben der Anamnese und einem Ernährungsfragebogen auch Modelle mittels konventioneller Abformung herzustellen und eine Speichelanalyse durchzuführen.
Abschließend erfolgt eine Therapieempfehlung, die neben dem Ausmaß des Zahnhartsubstanzverlustes auch die Anzahl der betroffenen Zähne und Zahnflächen sowie die Progression der NKBZ, das Patientenalter und ätiologische Einflussfaktoren berücksichtigt [7]. Im Gegensatz dazu erfasst die Basic Erosive Wear Examination (BEWE) nicht alle Zähne, sondern nur die am stärksten betroffenen Zahnfläche pro Sextanten, was die klinische Anwendung erleichtern soll.
Die Diagnostik berücksichtigt ebenfalls den Schweregrad der Läsion, schließt jedoch neben okklusalen auch orale und vestibuläre Flächen mit ein. Nach der Berechnung eines Risikoscores erfolgt auch hier abschließend eine Therapieempfehlung [8].
Beide Methoden sind zwar ein guter Leitfaden zur Diagnostik und Therapieentscheidung von NKBZ, erlauben aber nur eine relativ grobe Einschätzung von Progression bzw. Stagnation der Läsionen vor allem bei kürzeren Recall-Intervallen. Zudem sind die zur Verfügung stehenden Monitoringinstrumente wie Fotos oder konventionelle Modelle zeitaufwendig in der Herstellung, was eine sinnvolle Integration in den Praxisalltag erschwert.
Die aktuelle Datenlage zum Thema nicht kariesbedingter Zahnhartsubstanzverlust deutet auf eine starke patientenspezifische Komponente hinsichtlich des Ausmaßes der Progression hin. Während bei manchen Menschen trotz großer Läsionen keine Progression auftritt, schreitet bei anderen ein minimaler Defekt mit mehreren 100 μm pro Jahr fort (24-Monatsdaten) [11].
Somit lassen sich Risikopatienten nicht pauschal nach dem Ausmaß der Läsion bei Erstdiagnostik bestimmen. Wünschenswert wäre hier ein einfaches und schnelles Verfahren, welches Zahnhartsubstanzverluste im Mikrometerbereich valide erfassen kann und damit Progression sowie Stagnation von Läsionen innerhalb von kurzen Beobachtungszeiträumen ermöglicht.
Diagnostik und Monitoring mittels Intraoralscanner
Intraoralscanner bieten seit einigen Jahren über die alleinige Abformung von Zähnen und ihren angrenzenden Strukturen hinaus zusätzliche Funktionen [9]. Neben der Kariesdiagnostik, der Visualisierung von angefärbter Plaque als Motivationstool in der Karies- und Parodontitisprävention [10] sowie der Visualisierung möglicher Behandlungsergebnisse bieten einige Intraoralscanner auch die Möglichkeit, Scandatensätze verschiedener Zeitpunkte zu überlagern. Praktisch wird als 1. Schritt im Rahmen der jährlichen Kontrolluntersuchung neben der klinischen Befunderhebung ein Intraoralscan des Ober- und Unterkiefers angefertigt.
 Schlenz
Schlenz
Darüber hinaus lässt sich auch die Progressionsgeschwindigkeit einer Läsion einfach bestimmen, sodass pathologische Verschleißraten rechtzeitig identifiziert werden können. Dies ermöglicht individualisierte Interventionskonzepte, die neben der bestmöglichen Vermeidung der jeweils auslösenden Noxen beispielsweise auch die Applikation effektiver Fluoridverbindungen beinhalten [12]. Nicht zuletzt ermöglicht ein solches Monitoring auch die Überprüfung des Interventionserfolges.
Die farbliche Visualisierung von Zahnhartsubstanzverlusten hilft zudem bei der Patientenaufklärung. Dies schafft nicht nur Transparenz und erleichtert die Kommunikation, sondern kann auch das Verständnis für eine Intervention bzw. Therapie auf Seiten der Patienten/-innen erhöhen. Zur Entscheidungsfindung im Bereich der therapeutischen Konsequenz eignen sich auch bei der Diagnostik und dem Monitoring mittels Intraoralscanner die herkömmlichen klinischen Indizes wie TWES oder BEWE als Leitfaden.
Integration in den Praxisalltag
Eine aktuelle Pilotstudie zum Stand der Digitalisierung von Zahnarztpraxen in Hessen hat gezeigt, dass immerhin fast 1 Drittel der Befragten einen Intraoralscanner in der Praxis zur Verfügung hat [13]. Allerdings bieten gegenwärtig nicht alle Modelle eine in die Scannersoftware integrierte Monitoringfunktion an. Wer trotzdem ein Monitoring durchführen möchte, kann jedoch auch externe 3D-Analysesoftware nutzen.
 Schlenz
Schlenz
Die Intraoralscans müssen schließlich zunächst beim 1. Termin nach der eingehenden Untersuchung durchgeführt werden, damit sie bei Wiedervorstellung des/der Patienten/-in nach 6 oder 12 Monaten als Vergleichsscan vorliegen. Der Mehraufwand wird somit erst beim 2. Termin für Behandelnde und Patienten/-innen sichtbar.
Unabhängig davon können solche Intraoralscans neben der Diagnostik und dem Monitoring von nicht kariesbedingten Zahnhartsubstanzverlusten natürlich aber auch zur Visualisierung und Dokumentation anderer Behandlungsmaßnahmen genutzt werden und stellen damit ein wertvolles Tool zur allgemeinen Patientendokumentation dar. Die Abrechnung der digitalen Abformung kann in der GOZ bis zu 4-mal pro Behandlungssitzung über die Gebührenziffer 0065 erfolgen.
Fazit und Ausblick
Intraoralscanner zeigen das Potenzial für ein patientenspezifisches Monitoring, um nicht kariesbedingte Zahnhartsubstanzverluste frühzeitig zu diagnostizieren und gegebenenfalls zu therapieren, bevor invasive prothetische Maßnahmen notwendig werden. Dies könnte ein neuer Ansatz in der Prävention sein, zumal die Überlagerung der Scandatensätze in der Intraoralscanner-Software die Auswertung an Patienten/-innen praktikabel macht.
Trotzdem bleibt es bei einem Mehraufwand, auch wenn zukünftig mit weiteren Automatisierungsprozessen bei der Überlagerung und Auswertung der Scandatensätze zu rechnen ist. Das Praxisteam muss auf die zusätzlichen Intraoralscans und Auswertung eingestellt werden.
Ein echter Mehrwert wäre natürlich die automatisierte Erstellung eines 01-Befundes, um fehlende Zähne und prothetische Versorgungen mithilfe von Algorithmen zu ermitteln. Das sagt natürlich noch nichts über die Qualität einer Restauration aus, aber es wäre ein Schritt, der Synergien zwischen der Diagnostik mittels Intraoralscanner und der klinischen Befundung schaffen würde. Es bleibt also auch im Bereich der Intraoralscanner spannend, und wenn man sieht, in welchem Tempo die Hersteller an Weiterentwicklungen arbeiten, dürften auch diese Versionen bald im Praxisalltag zur Verfügung stehen.
Bildquellen sofern nicht anders deklariert: Unternehmen, Quelle oder Autor/-in des Artikels
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 




 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.