Die oralen Erkrankungen Parodontitis und Karies verursachen etwa 60% des Zahnverlustes in Deutschland [7]. Dabei ist zu berücksichtigen, dass der Zahnverlust aus der Sicht der Patienten/-innen die wichtigste Folge von Zahnerkrankungen darstellt [44] und somit aus dieser Perspektive unbedingt vermieden werden sollte. Aktuelle Daten deuten nun darauf hin, dass die Mundgesundheit in Deutschland sich in den letzten Jahrzehnten erheblich verbessert hat [23,24,39,40,11,41,12,42]. So hat die Zahnzahl in verschiedenen Altersgruppen der Deutschen Mundgesundheitsstudien (DMS) als auch in den Studies of Health in Pomerania (SHIP) deutlich zugenommen oder – anders ausgedrückt – der Zahnverlust abgenommen (Abb. 1a-c).
![Abb. 1a–c: Veränderung a) der Zahnzahl (ohne 8er), b) des prozentualen Anteils der Nutzer/-innen einer elektrischen Zahnbürste und c) des prozentualen Anteils der Nutzer/-innen von Hilfsmitteln zur Interdentalraumhygiene in den Deutschen Mundgesundheitsstudien (DMS III–V) und den Studies of Health in Pomerania (SHIP-START-0 und SHIP-TREND-0) [29,27; unpublizierte Daten].](https://dentalwelt.spitta.de/wp-content/uploads/2025/09/Abb.-1-webp.jpg) Walter/Holtfreter
Walter/Holtfreter Walter/Holtfreter
Walter/HoltfreterUnter Berücksichtigung der derzeitigen demografischen Entwicklungen und der ansteigenden Prävalenz (funktionell) bezahnter Personen ist jedoch insgesamt mit einem zunehmenden Behandlungsbedarf, insbesondere parodontaler Erkrankungen, zu rechnen. Supragingivale Biofilmauflagerungen (dentale Plaque) sind die Hauptursachen für Parodontitis und Karies [17,21] (Abb. 2). Der Grundpfeiler der Parodontitis- und Kariesprophylaxe ist demzufolge die sorgfältige und vor allem regelmäßige Entfernung dieser Beläge idealerweise unterstützt durch die Verwendung fluoridhaltiger Zahnpasten [45,47].
Häusliche individuelle Zahnpflege
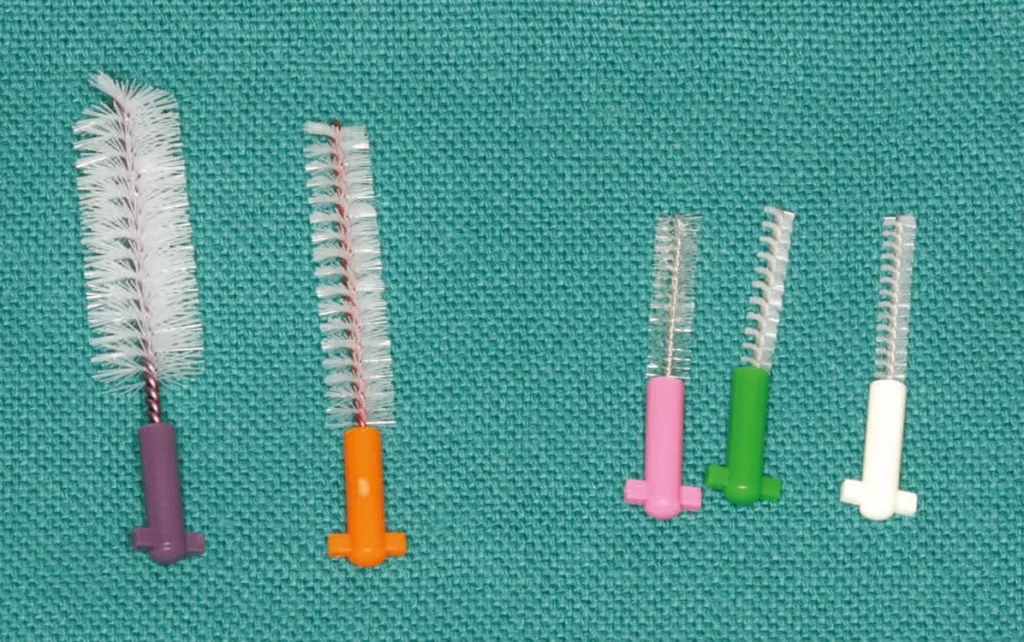
Für die tägliche Mundhygiene steht eine Vielzahl an Produkten, darunter Hand- und elektrische Zahnbürsten, Zahnseide und Floss, Zahnzwischenraumbürstchen sowie verschiedene Zahnpasten und Mundspüllösungen zur Verfügung (Abb. 3). Die Handzahnbürste ist dabei am weitesten verbreitet. Sowohl für die Hand- wie auch die elektrische Zahnbürste ist die Beherrschung einer entsprechenden, häufig produktspezifischen Putztechnik erforderlich, um Plaque wirksam zu entfernen. Elektrische Zahnbürsten sind im Vergleich meist etwas einfacher zu handhaben. Interessant ist aber, dass nur wenige Studien ihre Langzeitwirksamkeit dokumentiert haben, obwohl sie seit Jahrzehnten auf dem Markt sind [6,29].
Unabhängig von der Verwendung einer Hand- oder elektrischen Zahnbürste reicht das Zähneputzen allein mit diesen Hilfsmitteln nicht aus, da die Zahnzwischenräume so nicht adäquat zu reinigen sind und daher weitgehend unberührt gelassen werden [16,5]. Daher besteht die Empfehlung, weitere Reinigungshilfen speziell für die Zahnzwischenraumpflege wie Mundduschen, Zahnstocher, Zahnseide, Floss oder Zahnzwischenraumbürstchen zur Vorbeugung von Parodontitis und Karies in das Repertoire aufzunehmen (Abb. 3) Unter diesen Produkten ist die Zahnseide am bekanntesten und am weitesten verbreitet. Sie hat sich durch einige In-vitro-Studien [43] und klinische Studien als durchaus wirksam erwiesen [25,8].
 Walter/Holtfreter
Walter/HoltfreterEin systematischer Vergleich der Literatur zu Hilfsmitteln zur Interdentalraumpflege legt allerdings nahe, dass die Verwendung von Zahnzwischenraumbürstchen wohl die effektivere Methode zur Entfernung von Plaque im Zahnzwischenraum ist [31,13]. Aktuellere systematische Übersichtsarbeiten zeichnen demgegenüber ein differenziertes Bild und ordnen die Evidenz zur Wirksamkeit von Zahnseide und Zahnzwischenraumbürstchen von eher schwach bis moderat und zudem mit klinisch unbedeutenden Effektgrößen ein. Darüber hinaus werden neben Reduktion der gingivalen Blutung und/oder Plaqueentfernung keine weiteren patientenrelevanten Endpunkte wie z.B. approximale Karies, Parodontitis oder Zahnverlust berichtet [1,49].
Nichtsdestotrotz hat sich, wohl auch bedingt durch die redundanten Empfehlungen durch Zahnärzte/-innen und Industrie, die Verwendung von elektrischen Zahnbürsten (von 14,2% auf 47,7% bei 35- bis 44-Jährigen und von 4,9% auf 33,4% bei 65- bis 74-Jährigen in der DMS; 27,8% in SHIP-TREND; Abb. 1b) und Interdentalraumhygienehilfsmitteln (von 29,5% auf 62,0% bei 35- bis 44-Jährigen und von 7,8% auf 49,7% bei 65- bis 74-Jährigen in der DMS; aber von 33,2% auf 29,5% in den SHIP- Studien; Abb. 1c) in den letzten 17 Jahren (zumindest in den deutschlandweiten DMS-Studien) kontinuierlich erhöht [11]. Es ist daher von übergeordneter zahnmedizinischer und gesundheitsökonomischer Bedeutung zu klären, inwiefern die Verwendung elektrischer Zahnbürsten und Hilfsmitteln zur Zahnzwischenraumpflege Vorteile für breite Teile der Bevölkerung in Bezug auf relevante Studienendpunkte und nach längeren Beobachtungszeiträumen hat.
Epidemiologische Studien
Hier kommen jetzt die Daten aus den großen epidemiologischen Studien in den Fokus des Interesses. In diesen Studien werden repräsentative Stichproben, welche die Gesamtbevölkerung oder Teile daraus abbilden, hinsichtlich sozialer, medizinischer oder individueller Parameter analysiert. Im Rahmen einer Längsschnittsstudie oder wiederholten Querschnittsstudien werden dabei zu unterschiedlichen und zuvor definierten mehrjährig auseinander liegenden Zeitpunkten empirische Untersuchungen durchgeführt. So lassen sich dann etwaige bevölkerungsbasierte Veränderungsprozesse über große Beobachtungszeiträume sichtbar machen. Solche Studien liefern regelmäßig wissenschaftlich und klinisch bedeutsame Ergebnisse, sie erfordern allerdings auch enorme finanzielle und personelle Ressourcen. Diese vielschichtige Datenerfassung erlaubt es aber, im Rahmen einer entsprechenden Fragestellung etwaige begleitende Einfluss- und Risikofaktoren in komplexen statistischen Modellen adäquat zu berücksichtigen.
In Deutschland laufen derzeit gleich mehrere große epidemiologische Studien, die auch zahnmedizinische Parameter erfassen. Das sind zum einen die querschnittlichen Deutschen Mundgesundheitsstudien (DMS I bis VI), die seit 1989 repräsentative Angaben zur Mundgesundheit in Deutschland liefern. Zum anderen gibt es das Projekt Studies of Health in Pomerania (SHIP), welches in Nordostdeutschland seit 1997 Daten zu sozialen und beruflichen Lebensumständen, gesundheitsbeeinträchtigenden Verhaltensweisen sowie einer Vielfalt von psychischen und körperlichen Funktionsstörungen und Erkrankungen erhebt (Abb. 4). Inzwischen umfasst SHIP drei Kohortenstudien, die im Abstand von etwa zehn Jahren mit einer Basisuntersuchung begonnen und bislang eine entsprechend unterschiedliche Anzahl an Folgeuntersuchungen abgeschlossen haben: SHIP-START, SHIP-TREND und SHIP-NEXT [46].
![Abb. 4: Das Study of Health in Pomerania Projekt: Studienregion und Untersuchungswellen [46].](https://dentalwelt.spitta.de/wp-content/uploads/2025/09/Abb-4--webp.jpg) Walter/Holtfreter
Walter/HoltfreterKlinisch relevante Daten aus bevölkerungsbasierten deutschen Studien zur Wirksamkeit von Mundhygieneprodukten
In einer Serie von aktuell fünf Arbeiten, basierend auf den Daten der DMS- und SHIP-Studien, analysierten Wissenschaftler unter Führung der Universität Greifswald den Einfluss von unterschiedlichen Mundhygieneprodukten auf die orale Gesundheit. So wurden die Effekte der Verwendung elektrischer Zahnbürsten und die Effekte der Anwendung von Hilfsmitteln zur Interdentalraumpflege auf die parodontale Gesundheit, die Karieserfahrung und den Zahnverlust untersucht [29,27,28,30,9]. Die wichtigsten Erkenntnisse aus diesen recht anspruchsvollen Studien sollen hier in chronologischer Reihenfolge möglichst verständlich dargestellt werden.
Probanden/-innen der SHIP-START-Studie von Pitchika et al. [29] wurden über den Zeitraum von elf Jahren mit klinischen Untersuchungen und Interviews systematisch beobachtet. Gesamthaft konnten die Daten von 2.819 Probanden/-innen mit einem Durchschnittsalter von 52,1 ± 14,4 Jahren mittels unterschiedlicher statistischer Modelle und unter Berücksichtigung bekannter Kofaktoren ausgewertet werden. Probanden/-innen, die elektrische Zahnbürsten benutzten, waren demnach jünger (46,3 Jahre) als solche, die eine Handzahnbürste (53,4 Jahre) verwendeten. Der Anteil an elektrischen Zahnbürstennutzern/-innen nahm über den Untersuchungszeitraum kontinuierlich von 18,3% auf 36,9% zu. Die durchschnittliche Sondierungstiefe und der durchschnittliche Attachmentlevel nahmen signifikant weniger zu in der Gruppe der elektrischen Zahnbürstennutzer/-innen verglichen mit Handzahnbürstennutzern/-innen. Elektrische Zahnbürstennutzer/-innen hatten eine um 17% geringere Kariesprogression und verloren signifikant weniger Zähne (19,5%).
In einer weiteren Studie haben Pitchika et al. [27] anhand der Daten der DMS III (1997), DMS IV (2005) und DMS V (2014) untersucht, inwieweit der Wandel in der Häufigkeit der Nutzung elektrischer Zahnbürsten und von Hilfsmitteln zur Zahnzwischenraumpflege (Zahnseide, Zahnstocher, Zahnzwischenraumbürstchen) die Veränderungen in Bezug auf die erfassten dentalen Kenngrößen zwischen den drei Untersuchungszeitpunkten erklärt. Den Untersuchungen lagen dabei Probandenzahlen zwischen 1965 (DMS IV) und 2022 (DMS V) zugrunde. Zwischen 1997 und 2014 erhöhte sich die Anzahl der Nutzer/-innen elektrischer Zahnbürsten bei Erwachsenen von 14,2% auf 47,7% und bei Senioren/-innen von 4,9% auf 33,4%. Ähnlich verlief die Entwicklung des Nutzerverhaltens bei Hilfsmitteln zur Zahnzwischenraumreinigung und zeigte bei Erwachsenen eine Erhöhung von 29,5% auf 62,0% und bei Senioren/-innen von 7,8% auf 49,2%. Parallel zu diesen Entwicklungen stieg die Anzahl kariesfreier gesunder Zahnflächen bei Erwachsenen und Senioren/-innen von 69,2 bzw. 31,2 Flächen in DMS III auf 107,8 bzw. 80,6 Flächen in DMS V an.
Die Anzahl der Zähne erhöhte sich zwischen 1997 und 2014 bei Erwachsenen von 23,9 auf 26,2 und bei Senioren/-innen von 13,6 auf 19,5 Zähne. Demgegenüber nahm die mittlere Sondierungstiefe zu. Die Zunahmen der prozentualen Nutzung der oben genannten Mundpflegeprodukte erklärten einen erheblichen Anteil der Veränderungen der mittleren Sondierungstiefe, der erhöhten Anzahl kariesfreier gesunder Oberflächen und der Zunahme der Zahnzahl von DMS III zu DMS V. Die anteiligen Beiträge an den Gesamtveränderungen durch Zahnzwischenraumbürstchen waren – im Vergleich zu elektrischen Zahnbürsten – bei den Senioren/-innen ausgeprägter als bei den Erwachsenen. Beispielsweise stieg die Anzahl der Zähne zwischen DMS III und DMS V bei Senioren/-innen um 4,5 an, wovon den elektrischen Zahnbürsten 0,49 und den Hilfsmitteln zur Zahnzwischenraumpflege 1,25 zugeschreiben wurde. Beim Vergleich von DMS IV und V lag eine Steigerung der Zahnzahl von 1,7 vor. Davon entfielen 0,25 Zähne anteilig auf die elektrischen Zahnbürsten und 0,48 auf die Nutzung von Zahnzwischenraumbürstchen.
In einer dritten Studie schließlich haben Pitchika et al. [28] die möglichen Einflussfaktoren auf die Veränderung der Zahnzahl über mehrere wiederholt durchgeführte Querschnittsstudien in drei europäischen Populationen aus zwei Ländern analysiert. Hierfür standen die deutschen Querschnittsdaten aus DMS III und V sowie SHIP-START-0 und SHIP-TREND-0 zur Verfügung. Dazu kamen die Daten aus der schwedischen Jönköping Studie von 2003 und 2013. Demnach wurden die dentalen und sozialen Entwicklungen über mehr als zehn Jahre (DMS: 17 Jahre, SHIP: 11 Jahre, Jönköping: 10 Jahre) bei Probandenzahlen zwischen 407 (Jönköping 2003) und 3323 (SHIP-START-0) ausgewertet. In allen drei Studien nahm die Anzahl der Zähne zwischen den Untersuchungen zu (DMS: +2,3 [Erwachsene], +4,9 [Senioren/-innen], SHIP: +1,7, Jönköping: +1,0). Die wichtigste Erkenntnis aus diesen drei repräsentativen wiederholten Querschnittsstudien war, dass Bildung den wichtigsten protektiven Faktor für Zahnverlust darstellte. Darüber hinaus trug ein sensibler und aufmerksamer Umgang mit der oralen Gesundheit, wie Häufigkeit des Zähneputzens, Verwendung einer elektrischen Zahnbürste (erklärter Anteil von 0,1 Zähnen bei Erwachsenen und 0,5 Zähnen bei Senioren/-innen) und Zahnzwischenraumreinigung (erklärter Anteil von 0,3 Zähnen bei Erwachsenen und 1,2 Zähnen bei Senioren/-innen) oder auch die Häufigkeit von Zahnarztbesuchen in beiden deutschen Kohorten zur Vermeidung von Zahnverlust bei (Abb. 5).
![Abb. 5: Erklärung der Veränderung der Zahnzahl (ohne 8er, ohne Zahnlose) zwischen DMS III und DMS V durch die zunehmende Nutzung einer elektrischen Zahnbürste, die zunehmende Nutzung von Hilfsmitteln zur Interdentalraumhygiene sowie die Veränderung anderer Faktoren für Erwachsene und Senioren/-innen. „Andere Faktoren“ umfassen Alter, Geschlecht, Schulbildung, Region, Rauchstatus, Zahnputzhäufigkeit, Verwendung von Mundspülungen, Häufigkeit der Zahnarztbesuche, Ursache für Zahnarztbesuche, mundgesundheitsbezogene Selbstwirksamkeit; nur Erwachsene: Selbstangabe einer Parodontaltherapie; nur Senioren/-innen: Diabetes mellitus [28].](https://dentalwelt.spitta.de/wp-content/uploads/2025/09/Abb.-5-webp.jpg) Walter/Holtfreter
Walter/HoltfreterDie Auswertung der Daten von 2214 Probanden aus SHIP-TREND [30] zeigte die Effekte der Benutzung elektrischer Zahnbürsten auf unterschiedliche klinische parodontale Kenngrößen. Im Vergleich zur Anwendung von Handzahnbürsten war die Nutzung elektrischer Zahnbürsten vorteilhaft für reduzierte Plaque- und Blutungswerte, mittlere (interdentale) Sondierungstiefen, den Prozentsatz an Stellen mit Sondierungstiefen ≥4 mm und den mittleren Attachmentlevel (Abb. 6). Darüber hinaus hatten die Nutzer/-innen elektrischer Zahnbürsten bei den Nachuntersuchungen weniger fehlende Zähne im Vergleich zu Handzahnbürsten-Nutzern/-innen. Besonders ausgeprägte Wirkungen wurden bei ≥ 50-jährigen Probanden/-innen beobachtet. Hinsichtlich der Kariesprogression wurden keine wesentlichen Unterschiede zwischen den Versuchsgruppen nachgewiesen.
![Abb. 6: Für Kofaktoren adjustierte Odds Ratios aus ordinalen logistischen Modellen für den Vergleich von Nutzern/-innen elektrischer Zahnbürsten mit Handzahnbürstennutzern/-innen. Dargestellt sind die Kontrastschätzer (für die unterschiedlichen Follow-up-Zeiten durch eine Linie verbunden) mit den dazugehörigen 95-%-Konfidenzintervallen. Der Nulleffekt (entspricht einem nichtsignifikanten Unterschied zwischen beiden Gruppen) ist durch die horizontale gestrichelte Linie bei Eins gekennzeichnet. Ein protektiver Effekt der Nutzung elektrischer Zahnbürsten ist vorhanden, wenn sowohl Kontrastschätzer als auch Konfidenzintervall unterhalb der Nulleffekt-Linie liegen [30].](https://dentalwelt.spitta.de/wp-content/uploads/2025/09/Abb.-6-jpg-webp.jpg) Walter/Holtfreter
Walter/HoltfreterHoltfreter et al. [9] haben die 7-Jahres-Follow-up-Daten von SHIP-TREND von 2224 Probanden/-innen hinsichtlich des Effektes der Zahnzwischenraumreinigung, das heißt der Verwendung von Zahnhölzchen, Zahnseide oder Zahnzwischenraumbürstchen, auf dentale und parodontale Parameter analysiert. Die Verwendung von Zahnseide bzw. Zahnzwischenraumbürstchen führten zu 5% bis 6% geringeren interdentalen Plaquewerten, zu 3% bis 5% niedrigeren interdentalen Blutungswerten und zu 0,05 mm niedrigeren mittleren Sondierungswerten (Zahnseide) im Vergleich zu Probanden/-innen, die keine Hilfsmittel zur Zahnzwischenraumpflege verwendeten (Abb. 7a–d; schwarze Werte).
![Abb. 7a–d: Für Kofaktoren adjustierte vorhergesagte Mittelwerte (mit 95-%- Konfidenzintervallen) für a) den interdentalen Plaque-Score, b) den interdentalen BOP-Score, c) die mittlere interdentale Sondierungstiefe und d) das mittlere interdentale Attachmentlevel für Nichtanwender/-innen interdentaler Hilfsmittel, Zahnhölzchennutzer/-innen, Zahnseidennutzer/-innen und Zahnzwischenraumbürstchennutzer/-innen (x-Achse) anhand von Längsschnittdaten der Study of Health in Pomerania (SHIP-TREND-0 und SHIPTREND- 1). Die vorhergesagten Mittelwerte wurden für alle Probanden/-innen (schwarz) und auch stratifiziert nach dem Parodontalstatus ermittelt (blau: keine oder milde Parodontitis; orange: moderate oder schwere Parodontitis; bestimmt anhand der Centers for Disease Control and Prevention [CDC]/American Academy of Periodontology [AAP] Fallklassifikation). Die generalisierten linearen Modelle wurden adjustiert für die Basisstudienwerte für die Outcomevariable, Alter, Geschlecht, Schulbildung, Haushaltsäquivalenzeinkommen, Rauchstatus, Body-Mass-Index, bekannter Diabetes mellitus, Hämoglobin A1c, Zahnputzhäufigkeit, Zahnarztbesuche innerhalb der letzten zwölf Monate, Nutzung elektrischer Zahnbürsten, physische Aktivität und Parodontaltherapie innerhalb der letzten fünf Jahre [9].](https://dentalwelt.spitta.de/wp-content/uploads/2025/09/Abb.-7-jpg-webp.jpg) Walter/Holtfreter
Walter/HoltfreterDie Verwendung von Zahnseide reduzierte die Rate der Zahnextraktionen um 29% im Vergleich zu Nichtanwendern/-innen. Positive Effekte auf die Kariesprogression konnten demgegenüber nicht nachgewiesen werden. Betrachtete man die Ergebnisse stratifiziert nach der Centers for Disease Control and Prevention (CDC)/American Academy of Periodontology (AAP) Fallklassifikation (Abb. 8a–e; blaue und orange Werte), zeigte sich folgendes Bild: Zahnseide und Zahnzwischenraumbürstchen reduzierten den interdentalen Plaque-Score, den interdentalen BOP-Score, die mittlere interdentale Sondierungstiefe und das mittlere interdentale Attachmentlevel bei Teilnehmern/-innen ohne oder mit leichter Parodontitis als auch bei Teilnehmern/-innen mit moderater oder schwerer Parodontitis.
Diskussion
Die Datenlage bezüglich der Vor- und Nachteile der Benutzung unterschiedlicher Zahnbürsten und/oder Hilfsmitteln zur Zahnzwischenraumpflege ist in Bezug auf Parodontitis- und Kariesprogression sowie Zahnverlust nach wie vor sehr heterogen. Hinzu kommt ein Mangel an großen Studien mit relevanten Beobachtungszeiträumen. Klare, wissenschaftlich fundierte Schlussfolgerungen ließen sich daher bisher nicht ableiten [50,1,49]. Bis dato basierte die zugrundeliegende Evidenz auch weitgehend auf klinischen Vergleichsstudien. Gemein ist diesen Arbeiten neben häufig sehr kurzen Beobachtungszeiträumen bei überschaubaren Probandenkollektiven eine enorme Heterogenität der untersuchten Produkte und verwendeten Gingiva- oder Plaque-Indizes. Zahnverlust – als der übergeordnete Endpunkt von Studien zu Therapie oder Prävention oraler Erkrankungen – ist zudem in derartigen Studien wegen der kurzen Studiendauer nicht adressierbar.
Die hier vorliegenden Langzeitdaten aus zwei bevölkerungsrepräsentativen Studien schaffen nun mehr Klarheit [29,27,28]. Sie zeigten in großen Populationen klare Vorteile der Benutzung elektrischer Zahnbürsten im Vergleich zu Handzahnbürsten. Die Vorteile elektrischer Zahnbürsten reichen jedoch nicht aus, um gesunde orale Verhältnisse zu etablieren. Es braucht zusätzliche Hilfsmittel zur Reinigung der Zahnzwischenräume [16,5]. Bezüglich der Anwendung von Hilfsmitteln zur Zahnzwischenraumreinigung wurden in den hier zitierten bevölkerungsbasierten Langzeitstudien klare Vorteile gegenüber dem Verzicht auf Zahnseide oder Zahnzwischenraumbürstchen gezeigt [27,28,9]. Ähnlich positive Effekte, insbesondere bezüglich der Retention von Zähnen oder der Vermeidung von Zahnverlust, konnten auch in anderen Studien gezeigt werden [14,20,19].
Klinische Schlussfolgerungen und deren Umsetzung in ein klinisches Konzept
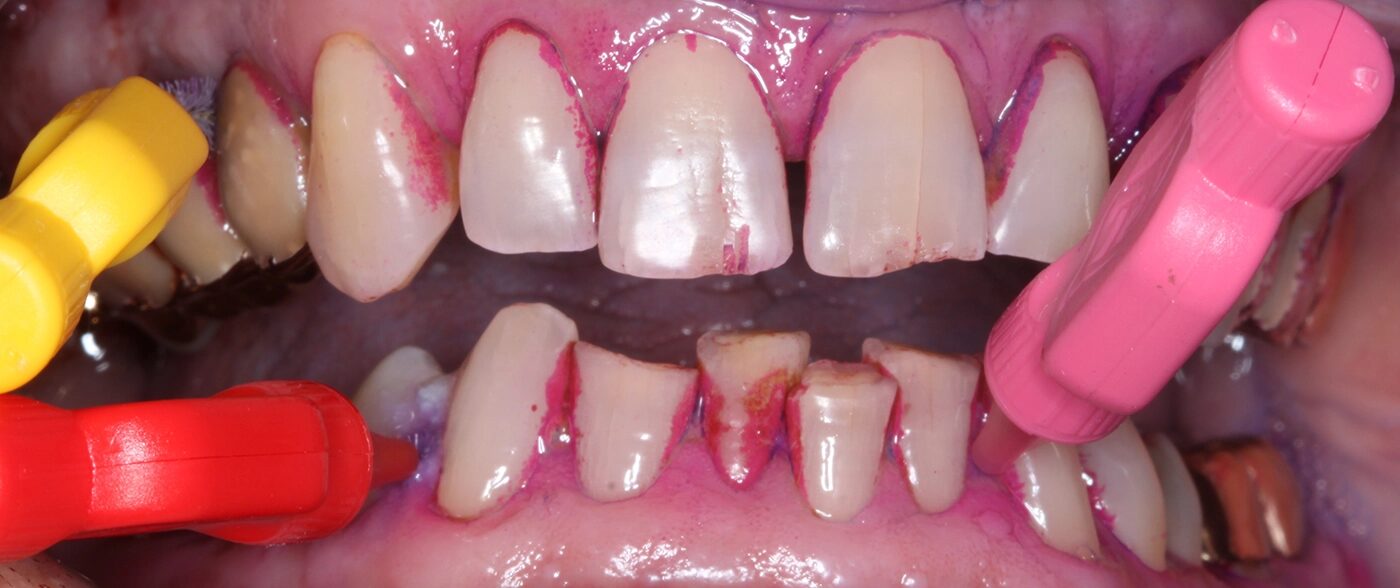
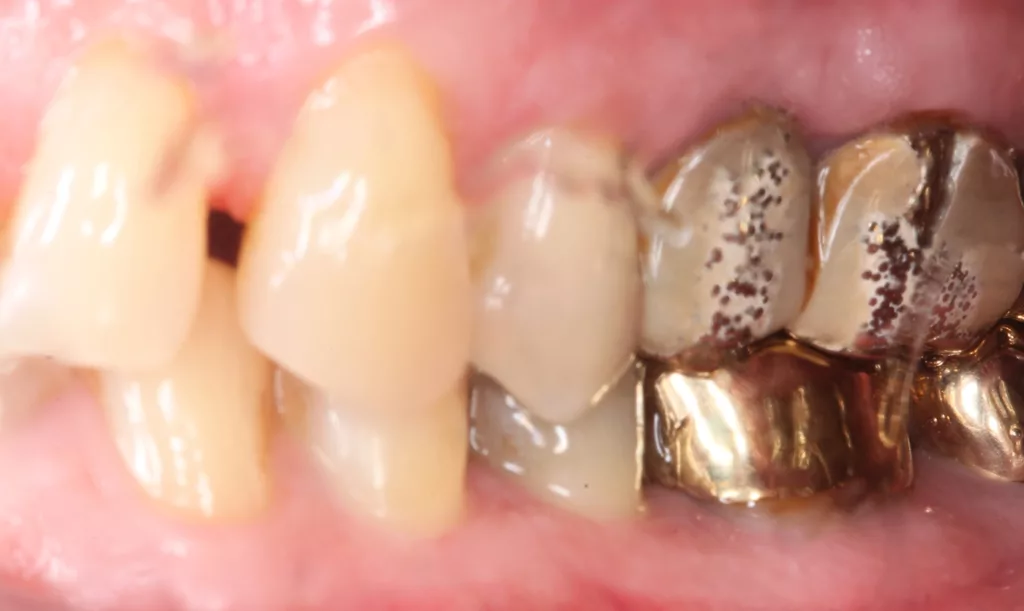
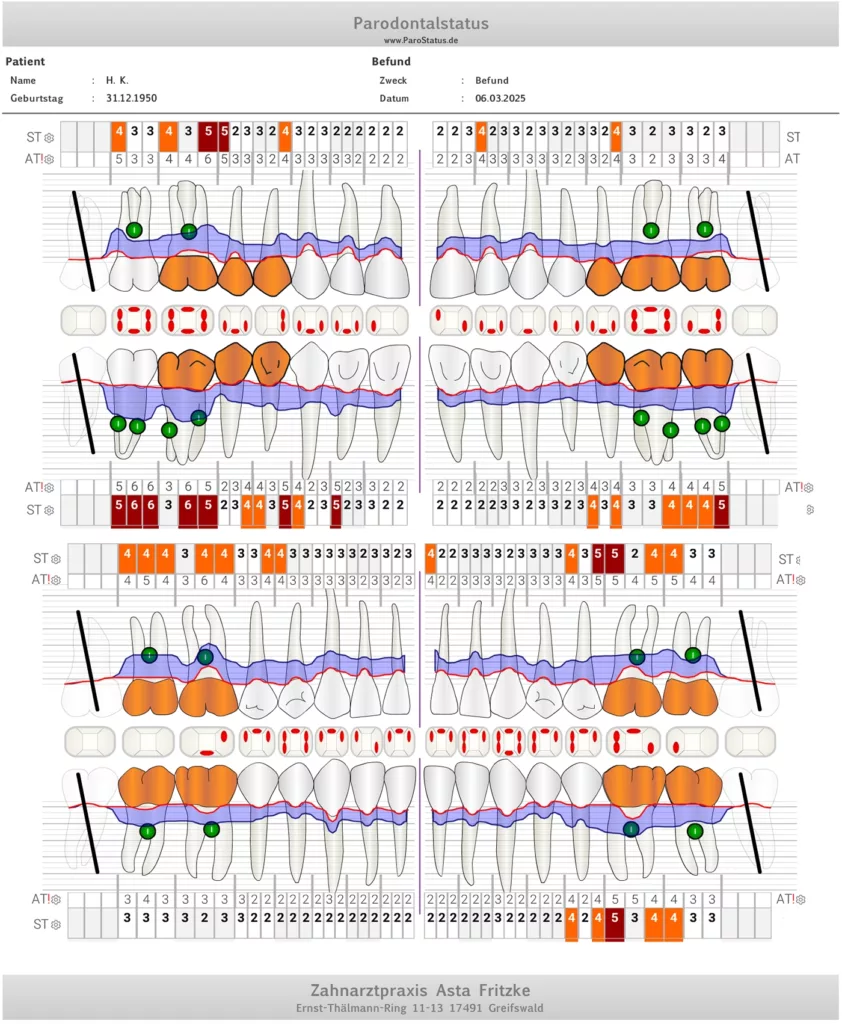
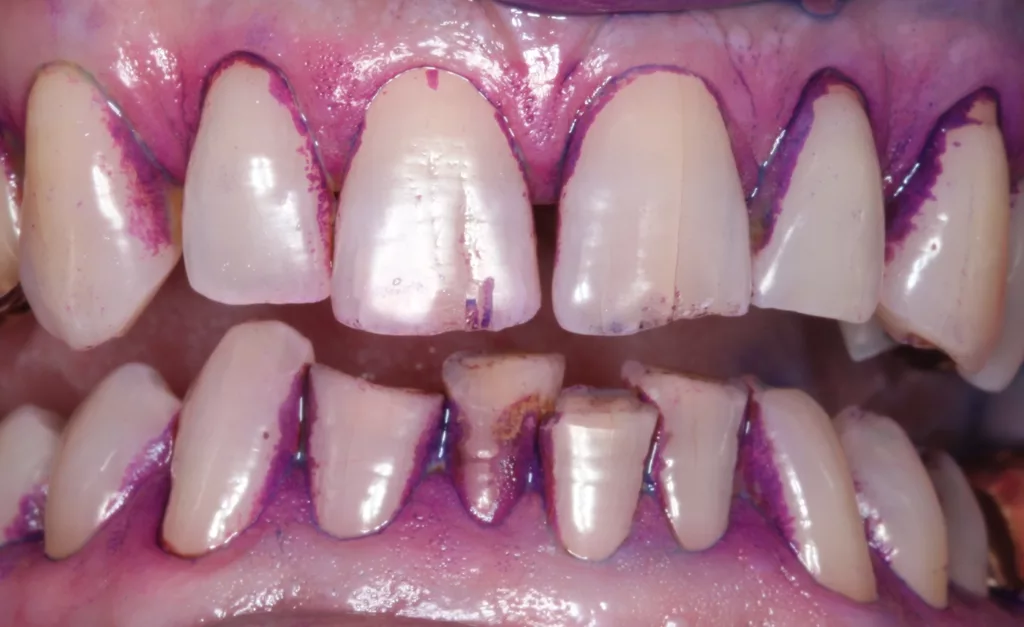
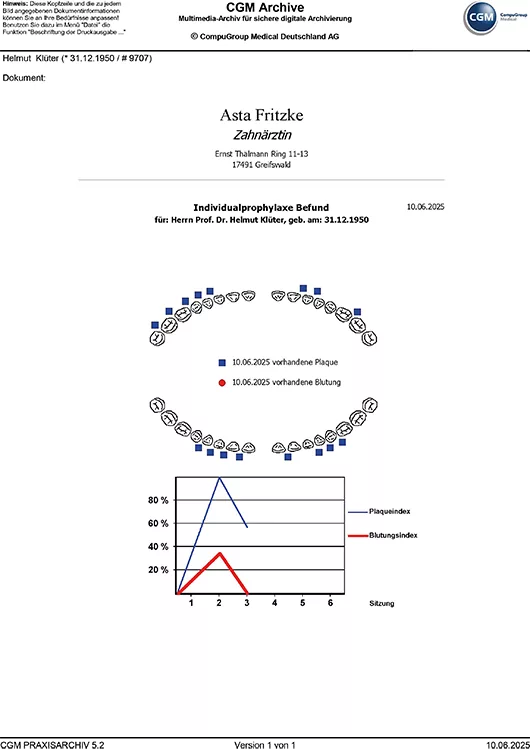
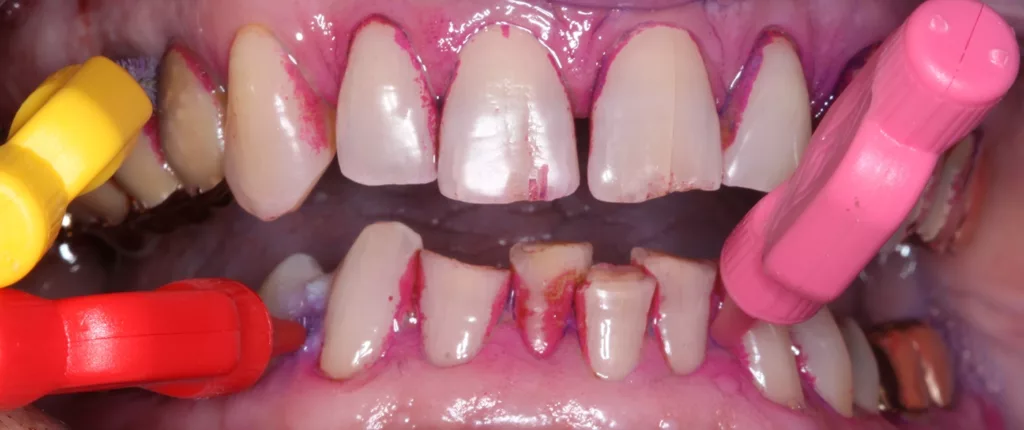
In aller Regel beginnt die systematische parodontale Therapie, entsprechend den aktuellen Leitlinien, mit der gründlichen Diagnostik und der Identifikation der individuellen Risikofaktoren für die parodontale Destruktion [10] (Abb. 8a–e). Hier ist die Erfassung und Dokumentation der aktuellen Effektivität der häuslichen Mundhygiene ein zentraler Bestandteil und Grundlage für die weitere Therapie (Abb. 9a–d). Das klingt in Zeiten genetischer Diagnostik und ausgefeilter Analysemethoden der mikrobiellen Zusammensetzung der oralen Flora zwar trivial, die perfekte häusliche Mundhygiene ist aber nach wie vor der entscheidende Erfolgsfaktor einer wissenschaftlich basierten parodontalen Therapie [2,4]. Üblicherweise wird das Vorkommen bakterieller Beläge und die darauffolgende biologische Reaktion in Form einer gingivalen Blutung dokumentiert.
Durch das parallele Erfassen beider Indizes ergeben sich verschiedene Vorteile:
- Zunächst kann dadurch den Patienten/-innen recht eindeutig die durch die bakteriellen Ansammlungen hervorgerufene Entzündung in Form der gingivalen Blutung gezeigt werden. Die Patienten/-innen erfahren durch diesen Zusammenhang auch von ihrer Eigenverantwortung für die Therapie ihrer Erkrankung des Zahnhalteapparates [18]. Die Blutungsneigung beim täglichen Putzen der Zähne reduziert sich in aller Regel nach entsprechender Instruktion und bei konsequenter Anwendung bleiben Erfolgserlebnisse dann auch nicht aus. Zu berücksichtigen ist allerdings, dass viele Parodontitispatienten/-innen tatsächlich auch Zigaretten konsumieren. Bei Rauchern/-innen sind jedoch die parodontalen Entzündungssymptome durch die vielfältigen biologischen Effekte des Tabakkonsums reduziert und die gingivale Blutung bleibt häufig aus [32,48]. Das muss den Patienten/-innen erklärt werden.
- Der vielfach seitens der von parodontalen Erkrankungen Betroffenen gehörte Einwand, sich bei auftretender Blutung weniger oder gar nicht mehr die Zähne zu putzen, lässt sich durch Aufzeigen von Ursache (Plaque/ Biofilm) und Wirkung (Blutung) wohl mit am besten entkräften.
- Ein oft zu beobachtendes Phänomen ist die Diskrepanz zwischen relativer Plaquefreiheit und ausgeprägter gingivaler Blutung. Das liegt häufig daran, dass die Patienten/-innen vor dem Zahnarzttermin ihre Zähne besonders gut geputzt haben. Schon aus den klassischen Gingivitisexperimenten von Harald Löe und Mitarbeitern aus der Mitte des vorigen Jahrhunderts ist bekannt, dass die pathophysiologische Reaktion, die Blutungsneigung, im Gegensatz zu mechanisch beseitigten mikrobiellen Belägen noch einige Tage erhalten bleibt und erst verzögert nach Wiederaufnahme bzw. Intensivierung der täglichen Mundhygiene abklingt [18].
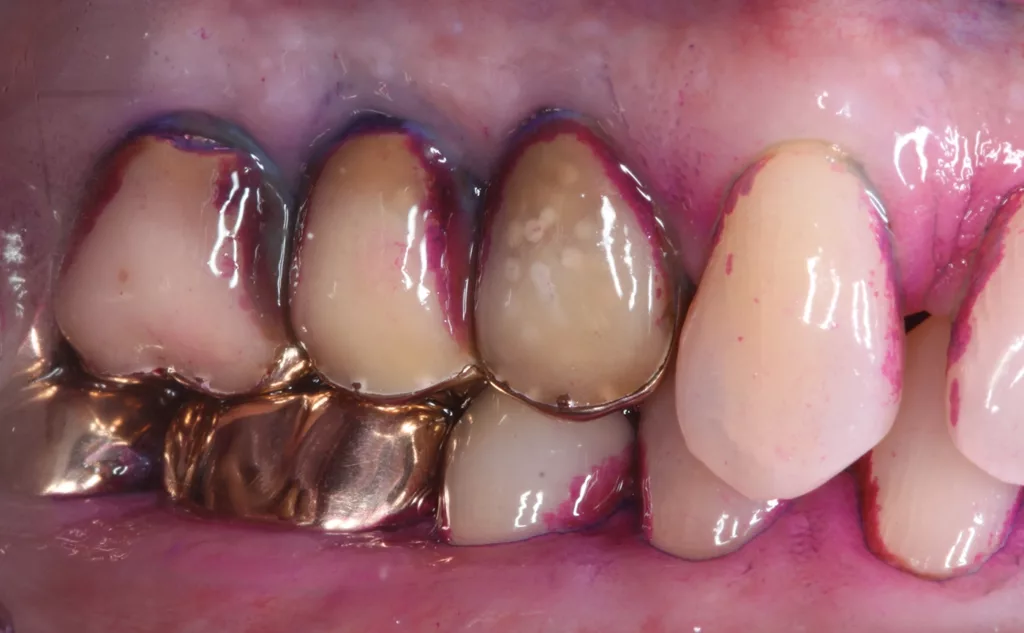
Basierend auf dem aktuellen Mundhygienebefund erfolgt eine individuelle Mundhygieneinstruktion und gegebenenfalls das Training geeigneter Zahnputztechniken (Abb. 8a–e). Interessant ist, dass das lange kritisierte Anfärben der supragingivalen Beläge eine Renaissance erlebt und in vielen Praxen im Rahmen der parodontalen Diagnostik und Therapie oder der professionellen Zahnreinigung wieder Anwendung findet [26] (Abb. 8a–c). Spezielle neuere Therapieverfahren wie das Guided-Biofilm-Konzept setzen gar das Anfärben der bakteriellen Beläge explizit voraus [3]. Bedenken, die Patienten/-innen damit zu herausfordernd zu konfrontieren und in letzter Konsequenz auch zu verlieren, lassen sich bei geschickter, empathischer Gesprächsführung nicht bestätigen. Viele Patienten/-innen sind gar dankbar, dass Ihnen „nun endlich“ erklärt wird, wo sich Beläge anhaften und wie sie ihre Zähne in der Folge besser reinigen können. Einige digitale Praxisdokumentationsprogramme bieten den Ausdruck dieser Erhebung in Form einer Informationsgrafik an (Abb. 8d). Das kann genutzt werden und den Patienten/-innen zum „Nacharbeiten“ mit nach Hause mitgegeben werden. Leider für viele Patienten/-innen nicht erschwinglich, aber ohne Zweifel eine willkommene Innovation, sind elektrische Zahnbürsten mit integrierter künstlicher Intelligenz [15]. Hier wird mitunter auf dem Smartphone dargestellt, welche Kieferregionen wie lange in der jeweiligen Zahnputzepisode geputzt wurde.
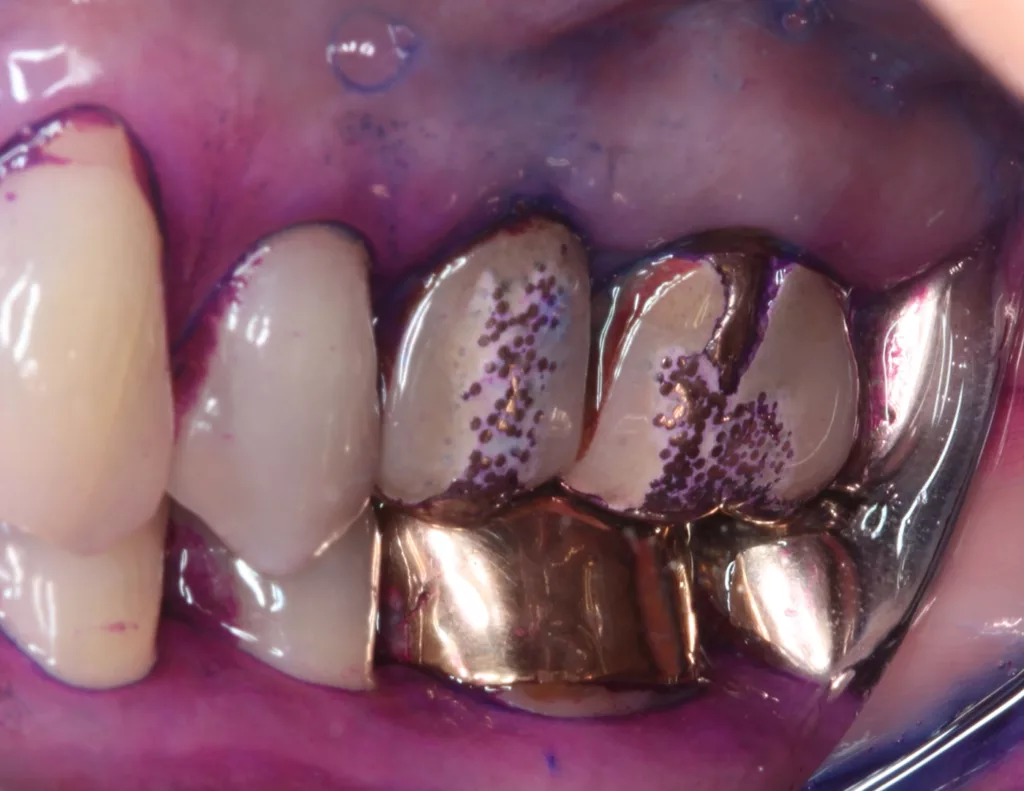
Die individuelle Empfehlung für geeignete Produkte zur Optimierung der täglichen Mundhygiene schließt sich der Diagnostik an (Abb. 9d–e). Die zahnärztliche Empfehlung für Zahnseide oder Zahnzwischenraumbürstchen hängt dabei von der Größe der zu reinigenden Zahnzwischenräume, der Adhärenz und den manuellen Fähigkeiten des/der Patienten/-in ab, die jeweilige Technik auch korrekt anzuwenden (Abb. 3, Abb. 9, Abb. 10a u. b). Mit Zahnseide sollte der Approximalraum gereinigt werden, wenn die Interdentalpapillen primär gesund und die Zahnzwischenräume geschlossen sind. Wichtig ist, dass die Zahnseide nur durch den Kontaktpunkt horizontal hin und her bewegt, dann an die mesiale und distale Approximalfläche adaptiert wird und diese Flächen durch mehrere Auf- und Abbewegungen der Zahnseide gesäubert werden. Das ist technisch vor allem in den distalen Bereichen der Zahnbögen recht anspruchsvoll und sollte mit den Patienten/-innen geübt werden. Liegen hingegen interdental schon parodontale Schäden und ein Verlust der Interdentalpapillen vor, kann in der Regel ein Zahnzwischenraumbürstchen geeigneter Größe hin und her bewegt werden, ohne dabei die Gingiva zu traumatisieren. Zahnzwischenraumbürstchen sind in diesen Fällen einfacher zu handhaben und zudem nachweislich wesentlich effektiver als Zahnseide. Außerdem können durch Zahnzwischenraumbürstchen konkave Zahnoberflächen, wie beispielsweise die Mesialflächen der ersten oberen Prämolaren, besser gereinigt werden.
Es sollte allerdings darauf geachtet werden, den Patienten/-innen nicht mit zu vielen unterschiedlichen Produkten zu überfrachten. In aller Regel sind drei unterschiedliche Hilfsmittel/Größen an Interdentalraumbürstchen für die Betroffenen noch verarbeit- und anwendbar. Die Größe der Zahnzwischenräume kann sich im Rahmen einer parodontalen Therapie allerdings verändern. Die adäquate Passung von Zahnzwischenraumbürstchen sollte daher regelmäßig, gerade auch während der ersten Therapiephasen, kontrolliert werden. Dokumentiert und gut belegt ist, dass die parodontalen Weichgewebe nach der subgingivalen Instrumentierung schrumpfen und neben den häufig vorkommenden bukkalen Rezessionen auch gingivaler approximaler Weichgewebeverlust auftreten kann. Eine Nebenwirkung, die sich oft nicht gänzlich verhindern lässt und bei initial hohen Sondierungstiefen besonders stark ausgeprägt ist [3]. Eine Anpassung der Invasivität der subgingivalen Instrumentierung im Sinne eines minimalinvasiven Biofilmmanagements kann helfen, die Ausprägung von Rezessionen zu reduzieren. Ratsam ist es dennoch, die Patienten/-innen im Vorfeld auch darüber aufzuklären [33]. Nicht klar definiert, bezogen auf das Alter der Patienten/-innen, ist der Zeitpunkt einer Empfehlung für Hilfsmittel zur Zahnzwischenraumreinigung. Bei Heranwachsenden mit den für diese Entwicklungsperiode spezifischen Herausforderungen (Pubertät, kieferorthopädische Apparaturen) sollten hier zuvorderst das individuelle Gesundheitsbewusstsein und die aktuelle Notwendigkeit berücksichtigt werden. Bei Erwachsenen sollte einer Empfehlung zur regelmäßigen zielgerichteten Reinigung der Zahnzwischenräume nichts entgegenstehen.
In den oben dargestellten epidemiologischen Studien wurde nicht zwischen unterschiedlichen elektrischen Zahnbürsten differenziert. Der Erfolg oder die Umstellung der täglichen Mundhygiene hängen aber auch zum Teil von den verwendeten Produkten ab. In aller Regel werden elektrische Zahnbürsten nach ihrem Wirkmechanismus und der daraus abzuleitenden Putztechnik differenziert. Während bei Produkten mit oszillierend-rotierenden Borstenbewegungen eher eine Technik, die jeden einzelnen Zahn berücksichtigt, anzuwenden ist, ist bei Modellen, die auf der Schalltechnologie mit horizontalen Borstenbewegungen basieren, auch die Reinigung mehrerer Zähne gleichzeitig möglich. Gemein ist beiden Typen, dass der/die Nutzer/-in die unterschiedlichen Zahnflächen, das sind die Kauflächen, die Außen- und Innenseiten sowie gegebenenfalls auch die mesialen und distalen Flächen, separat ansprechen muss. Aus der Grundlagenforschung ist ferner bekannt, dass sich elektrische Zahnbürsten in ihrem Wirkungsgrad hinsichtlich einer Biofilmentfernung mit oder ohne Borstenkontakt deutlich unterscheiden [34–38]. Im Rahmen der Mundhygieneinstruktion sollten sich etwaige Empfehlungen daher auf gut untersuchte Zahnbürsten mit wissenschaftlich belegtem klinischem oder zumindest im Labor bestätigtem Nutzen fokussieren. Bei vielen Produkten ist eine entsprechende Putzdauer eingestellt. Meist sind das etwa zwei Minuten. Diese Zeit sollte erfragt und je nach initialem Mundhygienebefund für die Patienten/-innen angepasst werden. Zwei Minuten sind für eine volle Dentition bei für parodontale Erkrankungen empfänglichen Patienten/-innen zumeist nicht ausreichend. Für die individuelle Empfehlung lässt sich die Putzdauer gegebenenfalls auch auf einen Kiefer oder gar Quadranten beziehen.
Fazit
Zusammenfassend konnte durch die vorliegenden großen bevölkerungsrepräsentativen Studien die Evidenz für die langfristigen Vorteile der Verwendung von Hilfsmitteln zur Zahnzwischenraumreinigung sowie elektrischer Zahnbürsten wesentlich erweitert werden. Beide Produktgruppen sollten daher im Rahmen der dentalen parodontalen Therapie und der lebenslangen strukturierten Nachsorge zur täglichen Anwendung empfohlen werden. Ratsam ist zudem, sie bezüglich ihrer Wirksamkeit und Passung wiederholt systematisch über geeignete Plaque- und Blutungsindizes zu kontrollieren und gegebenenfalls adaptiert an die aktuellen anatomischen Gegebenheiten anzupassen.
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 





 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.