Die Nichtanlage der bleibenden Zähne ist eine der am weitesten verbreiteten Anomalien der Zahnentwicklung. In Europa findet man die Hypodontie bei Menschen in rund 5,3 bis 5,5% und häufiger beim weiblichen als beim männlichen Geschlecht. Am häufigsten von einer Nichtanlage betroffen sind die 2. unteren Prämolaren (2,9 bis 3,2%), die seitlichen oberen Schneidezähne (1,6 bis 1,8%) und die 2. oberen Prämolaren (1,4 bis 1,6%) [1].
Die Ätiologie der Hypodontie ist nicht abschließend geklärt. Genetische Faktoren und Mutationen werden bei der Entstehung einer Hypodontie diskutiert. Endokrine Störungen, lokale Faktoren, Gesichtstrauma und medizinische Behandlung wurden ebenfalls als ätiologische Faktoren erwähnt [2].
Bei der Hypodontie der bleibenden Zähne stellt sich für die Zahnärztin bzw. den Zahnarzt oft die Frage nach der Prognose des verbleibenden Milchzahnes und nach einer sinnvollen Behandlungsoption, sofern Behandlungsbedarf besteht. Die Überlebensrate der Milchzähne ist ziemlich hoch und variiert während eines 5- bis 16-jährigen Beobachtungszeitraumes zwischen 82 und 89% [3].
Die Hauptursachen für die Extraktion der nichtkariösen Milchzähne ohne Nachfolger sind die Wurzelresorption und eine Ankylose mit daraus resultierender Infraokklusion. Hvaring et al. konnten in ihrer Studie sogar eine Häufigkeit von Infraokklusion von 43,6% dokumentieren; eine ausgeprägte Infraokklusion lag bei 18,8% vor [4]. In den meisten beobachteten Fällen einer Wurzelresorption handelte es sich um den Grad 1 (die Grade 2 bis 4 wurden deutlich seltener beobachtet).
In der Hälfte der Fälle konnte keine Progression der Wurzelresorption während des 5- bis16-jährigen Beobachtungszeitraumes festgestellt werden [3]. Bjerklin und Bennett fanden heraus, dass der persistierende Milchzahn ohne starke Wurzelresorption oder Infraokklusion eine gute Prognose für eine langfristige Funktion aufweist, wenn er bis zum 20. Lebensjahr verbleibt [5]. Nach einer schwedischen Untersuchung ergab sich kein statistisch signifikanter Unterschied zwischen Menschen unterschiedlichen Alters mit persistierenden Milchzähnen: Die verbliebenen Milchzähne funktionieren auch bei 50- oder 60-Jährigen gut [6].
Wenn der Milchzahn beim Erwachsenen extrahiert werden muss, gibt es verschiedene Therapiemöglichkeiten: Von Implantation oder Autotransplantation des Weisheitszahnes bis zum kieferorthopädischen Lückenschluss durch Mesialisierung der Molaren [7]. Im Gegensatz dazu gibt es bei Kindern weitaus weniger Optionen. Wenn eine kieferorthopädische Behandlung nicht infrage kommt, versuchen wir in unserer Praxis bei Vorliegen eines umfangreichen Behandlungsbedarfes nach Möglichkeit die persistierenden Milchzähne bei Nichtanlage der bleibenden Zähne mit einer adäquaten endodontologischen Therapie zu erhalten, vorrangig wenn es eine gute Prognose für eine langfristige Funktion gibt.
Leider gibt es zurzeit keine Richtlinie für die endodontologische Behandlung persistierender Milchzähne bei Nichtanlage der bleibenden Zähne. Der vorliegende Beitrag gibt anhand von 3 klinischen Fällen Anregungen für den langfristigen Erhalt derart kompromittierter Zähne. Die vorgestellten Therapiemaßnahmen haben sich in der Praxis des Autors über Jahre bewährt.
Fallbeispiele
Fall 1
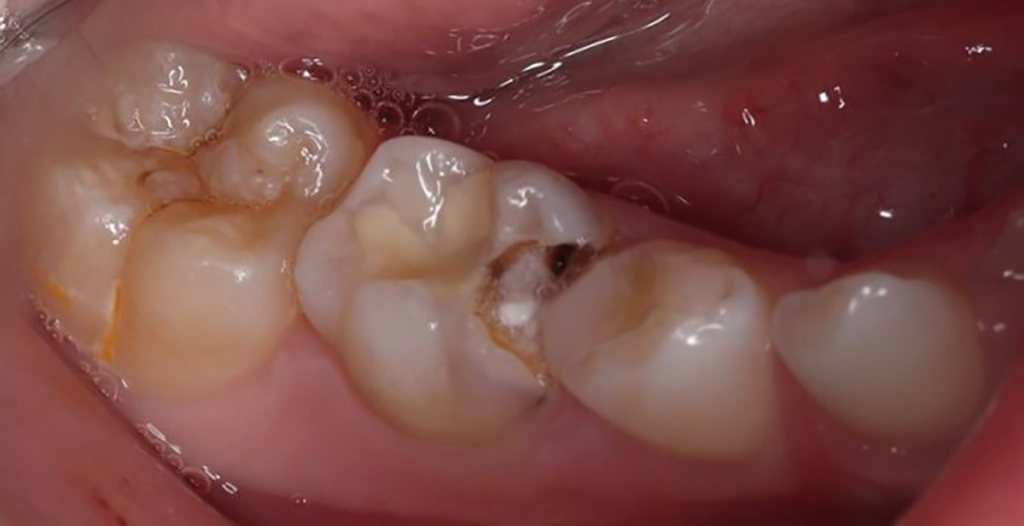
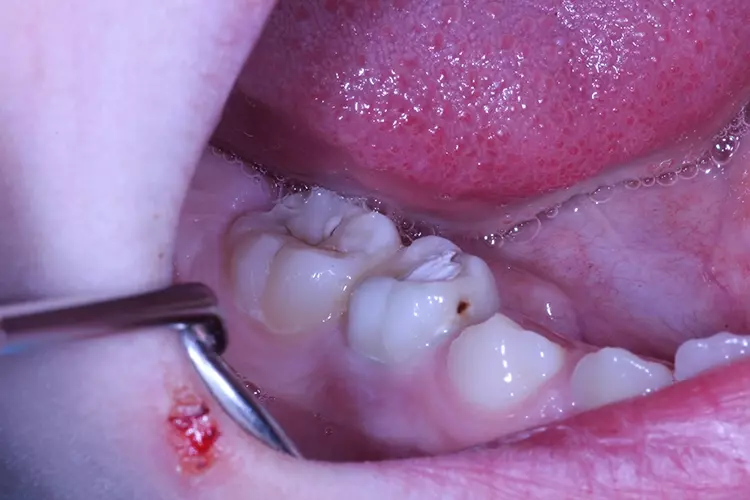
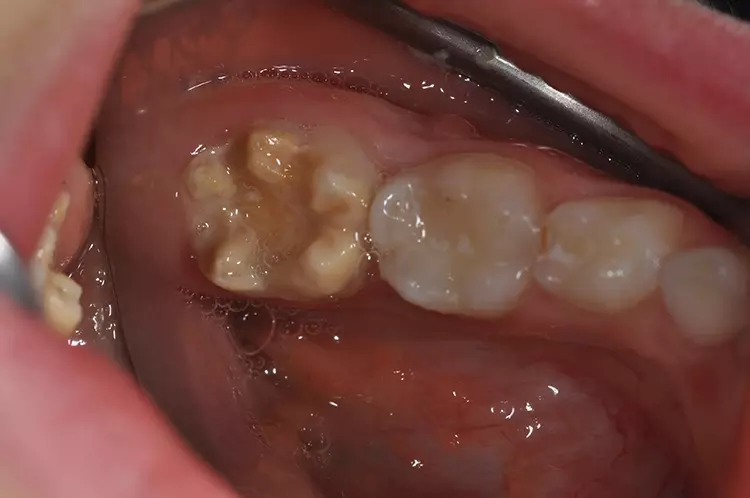
Der 9-jährige Junge stellte sich aufgrund einer Kavität in seinem 2. unteren linken Milchmolaren vor. Weitere Beschwerden wie Spontanschmerzen oder Aufbissempfindlichkeit bestanden nicht. Die Anamnese des Patienten ergab keine systemischen Erkrankungen.
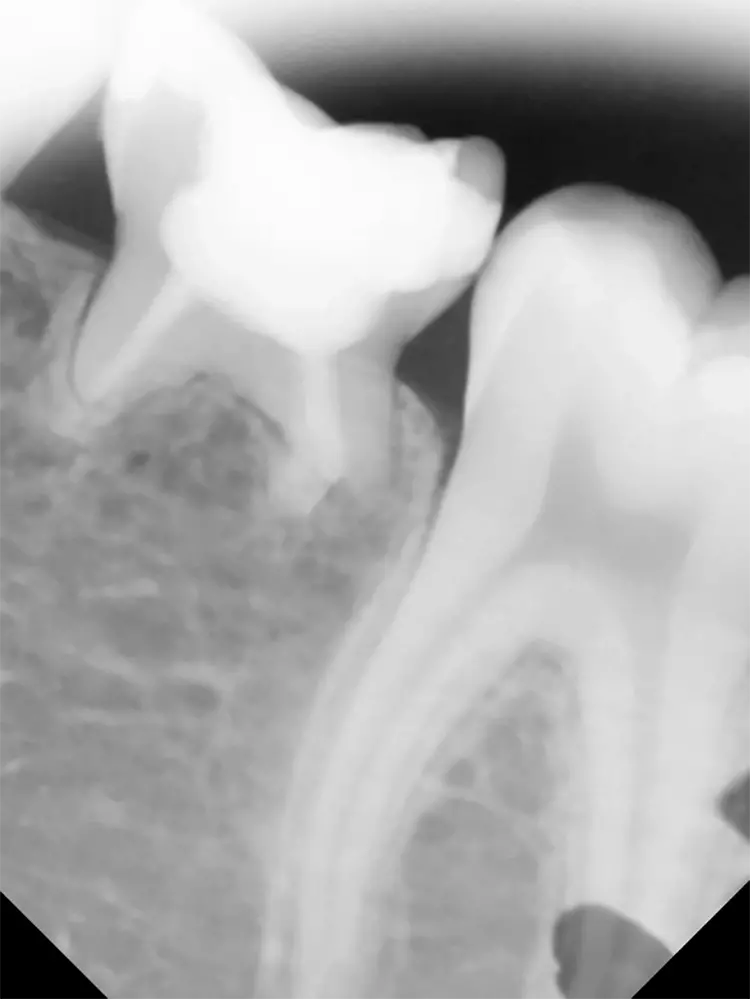
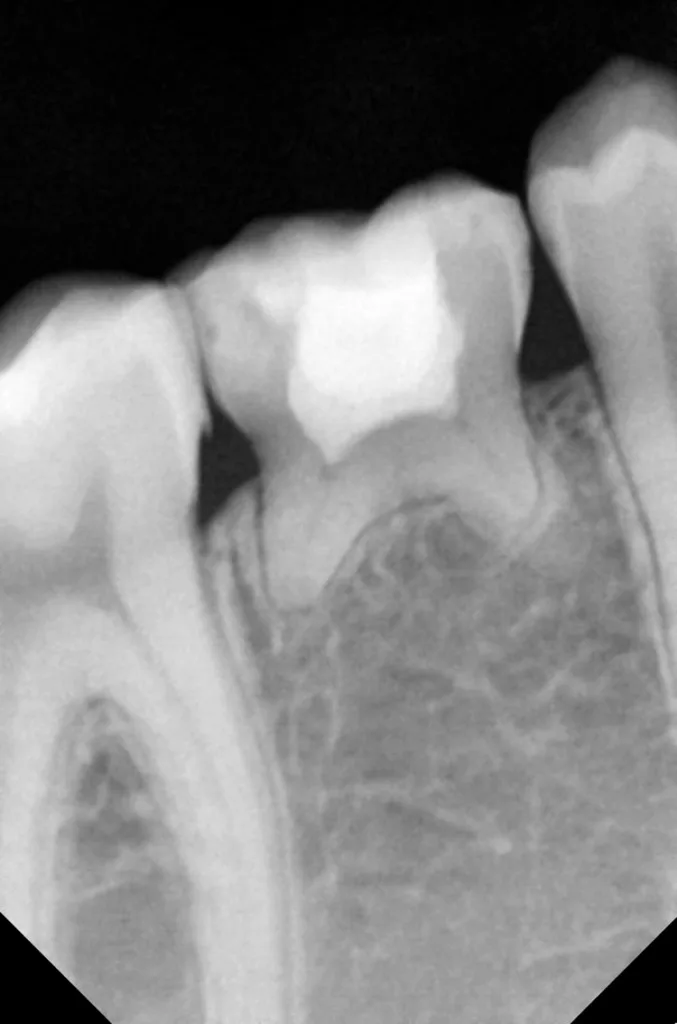
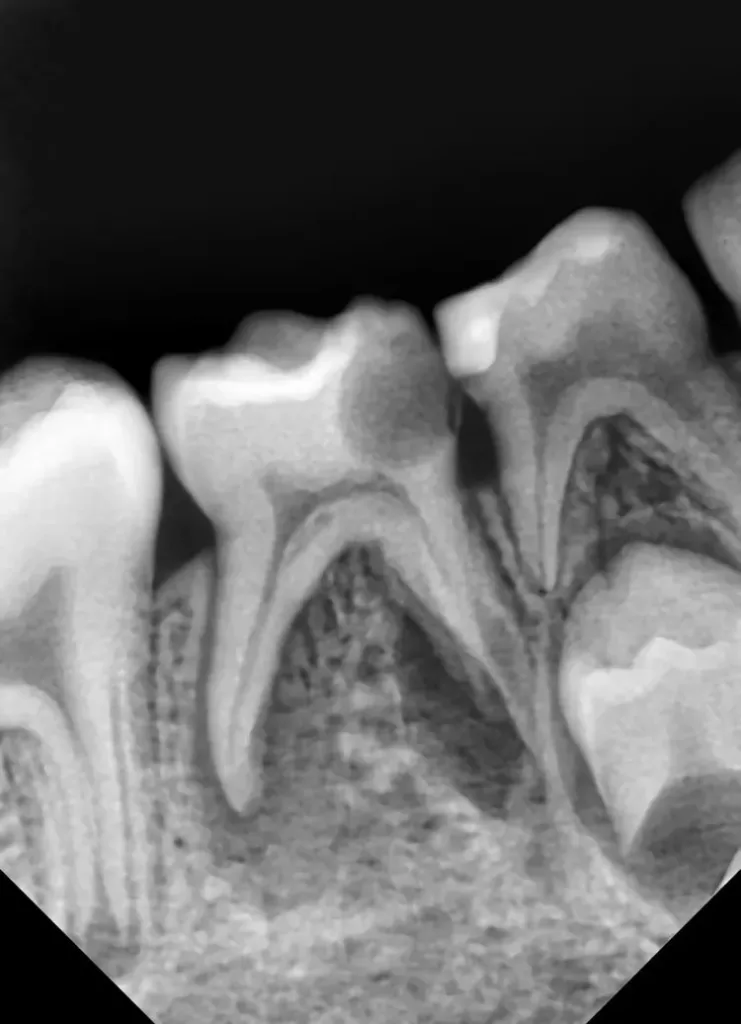
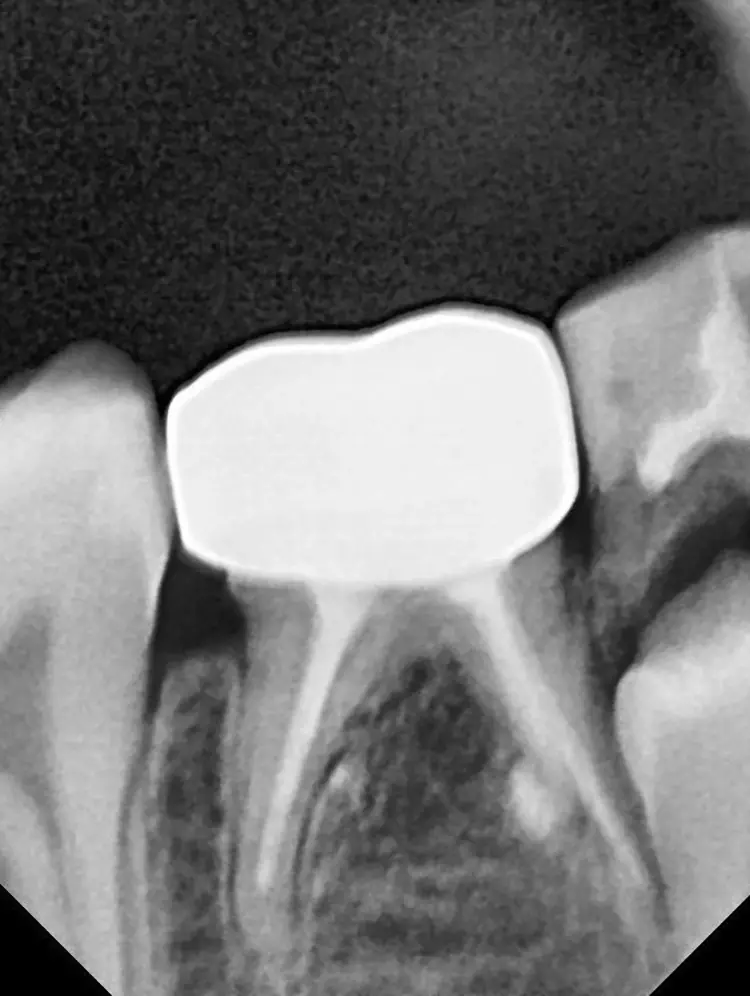
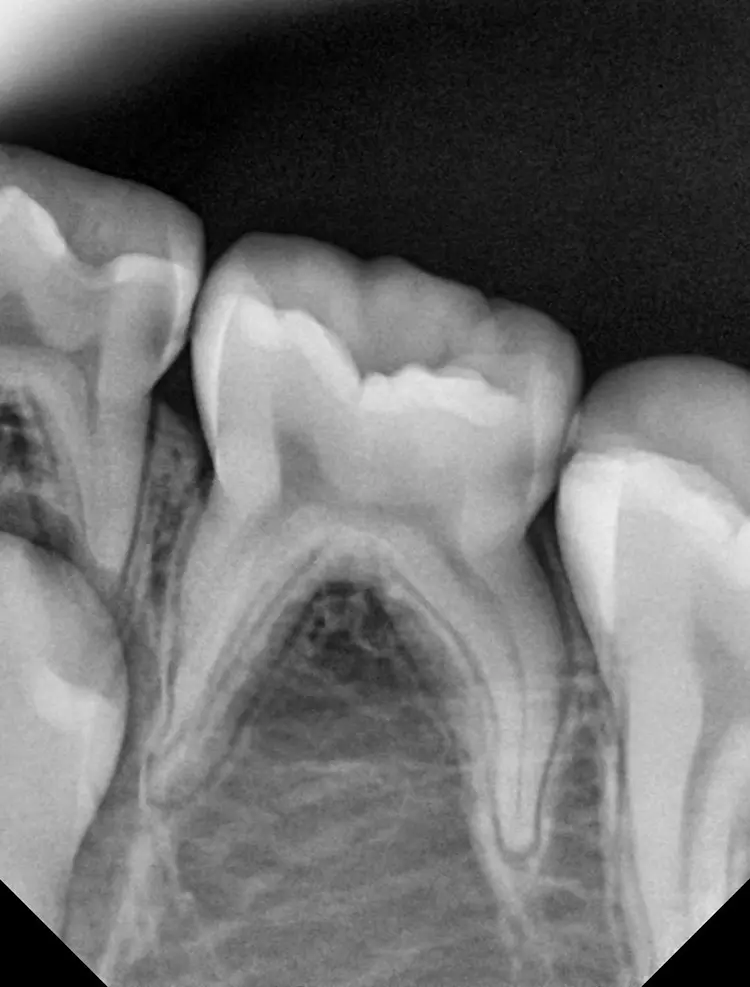
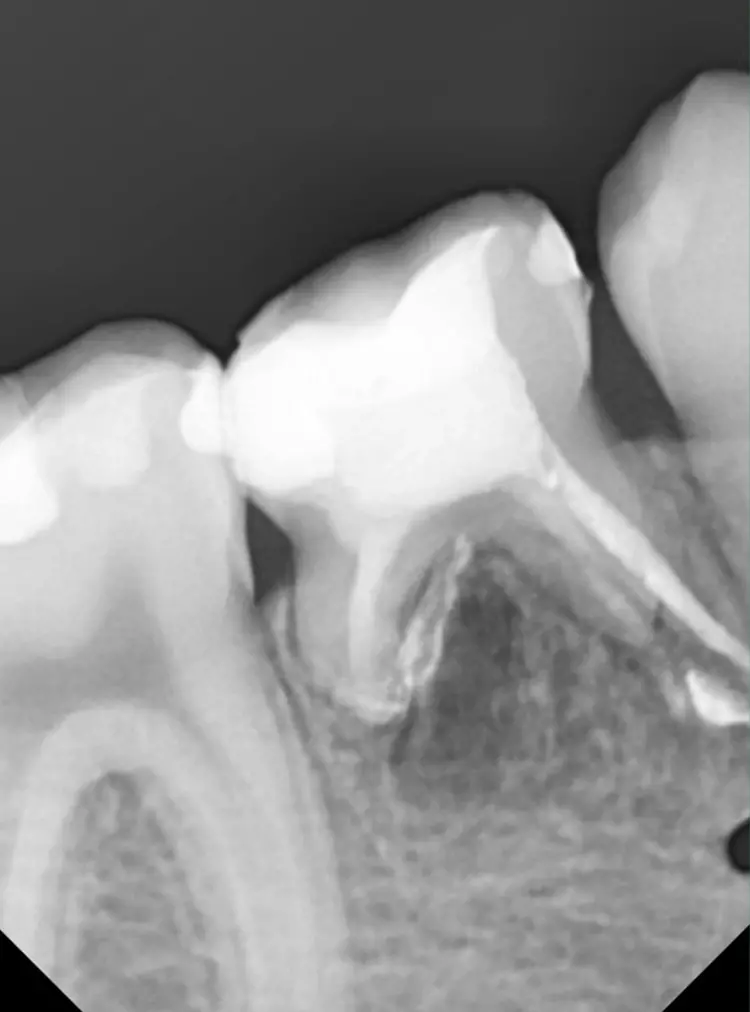
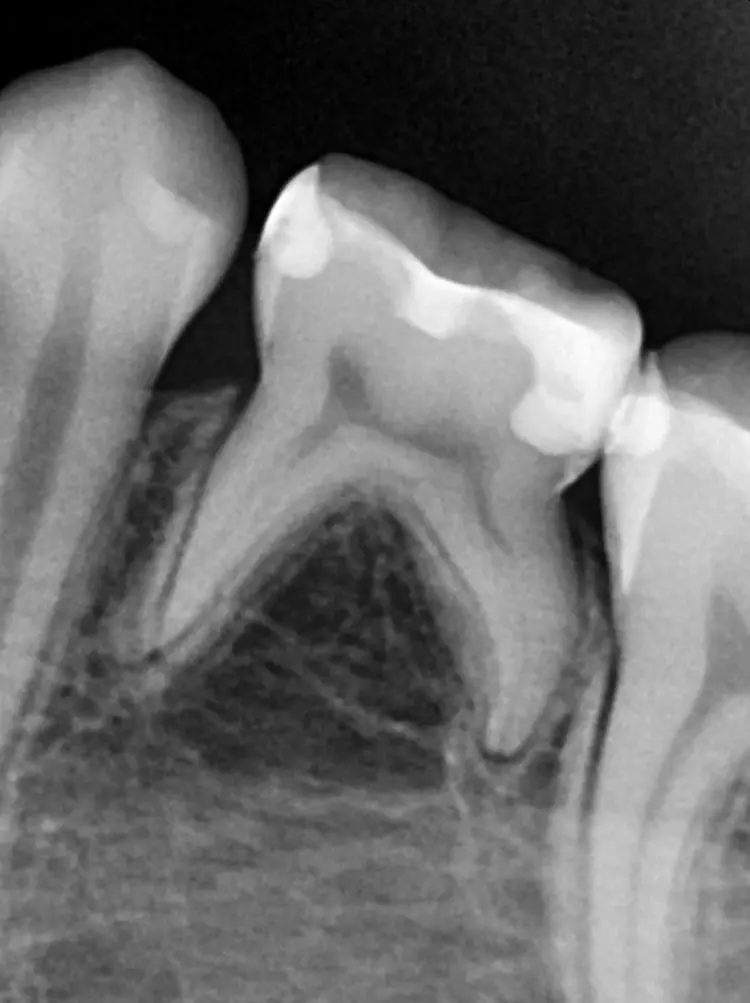
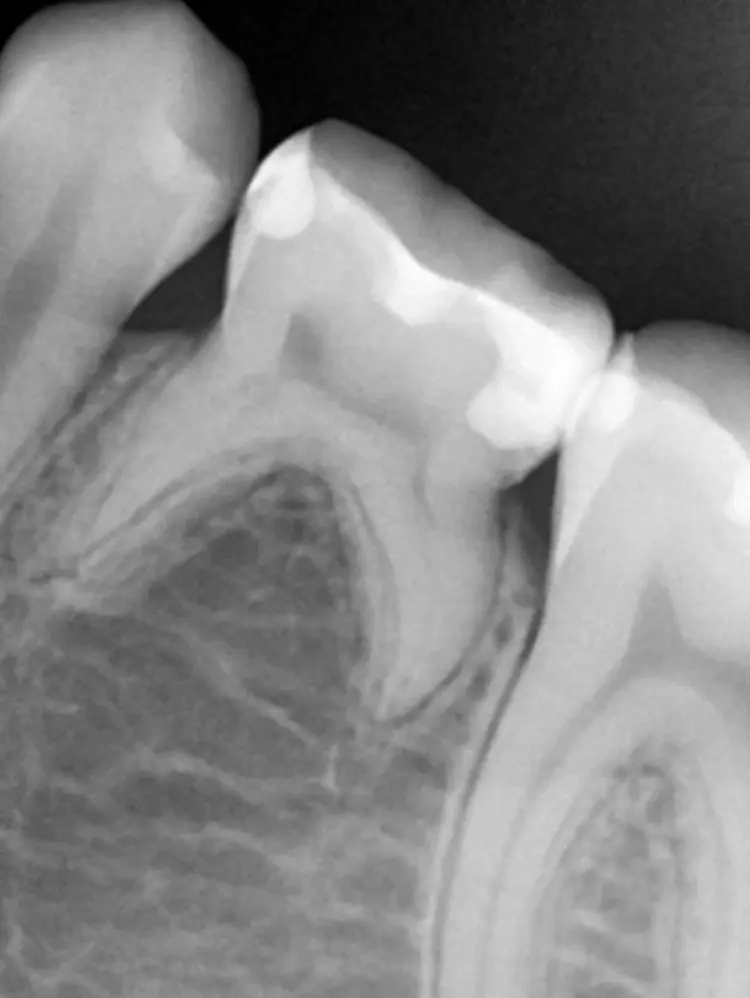
Auf einer die Untersuchung ergänzenden Röntgenaufnahme wurden die Nichtanlage des 2. Prämolaren und die Wurzelresorption mit einem periapikalen Prozess festgestellt (Abb. 1). Weil es keine Anzeichen einer Ankylose oder einer Infraokklusion gab, welche das Wachstum des Alveolarfortsatzes stören könnten, wurde nach eingehender Aufklärung über die Therapieoptionen und die Prognose gemeinsam mit den Eltern beschlossen, einen Behandlungsversuch zum Erhalt dieses Zahnes zu starten.
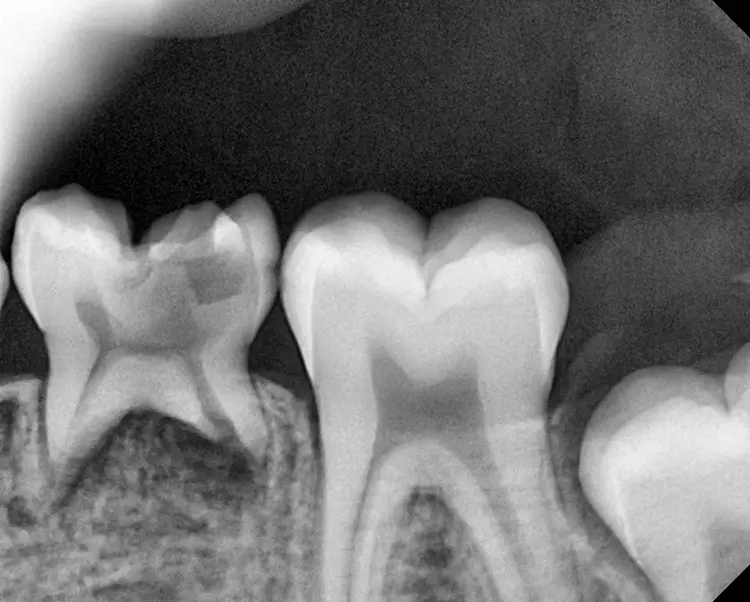 V. Slabkovskyi
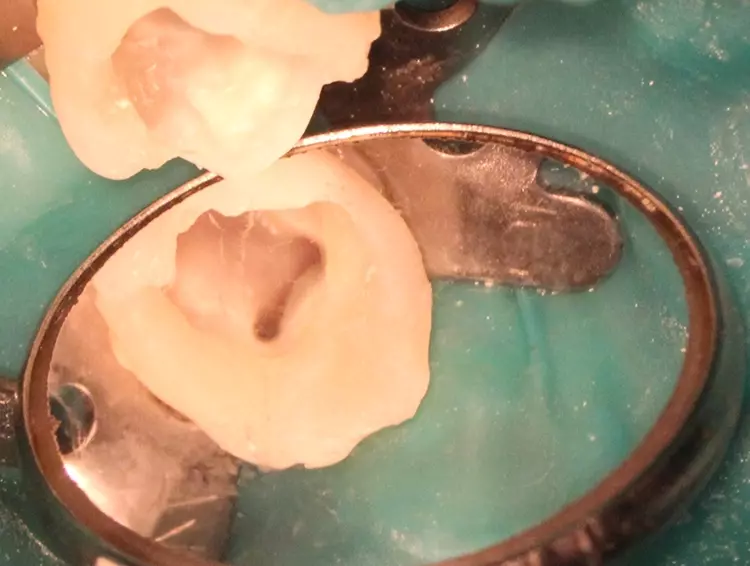
V. SlabkovskyiDie Wurzelkanalbehandlung wurde in 2 Sitzungen durchgeführt. Beim 1. Besuch wurde nach dem Setzen der Lokalanästhesie unter Verwendung des STA-Systems (Milestone Scientific, USA) und Septanest 1/200 000 (Septodont, Frankreich) zunächst der Kofferdam mithilfe der Klammer 74 (KSK DENTECH, Japan) angelegt.
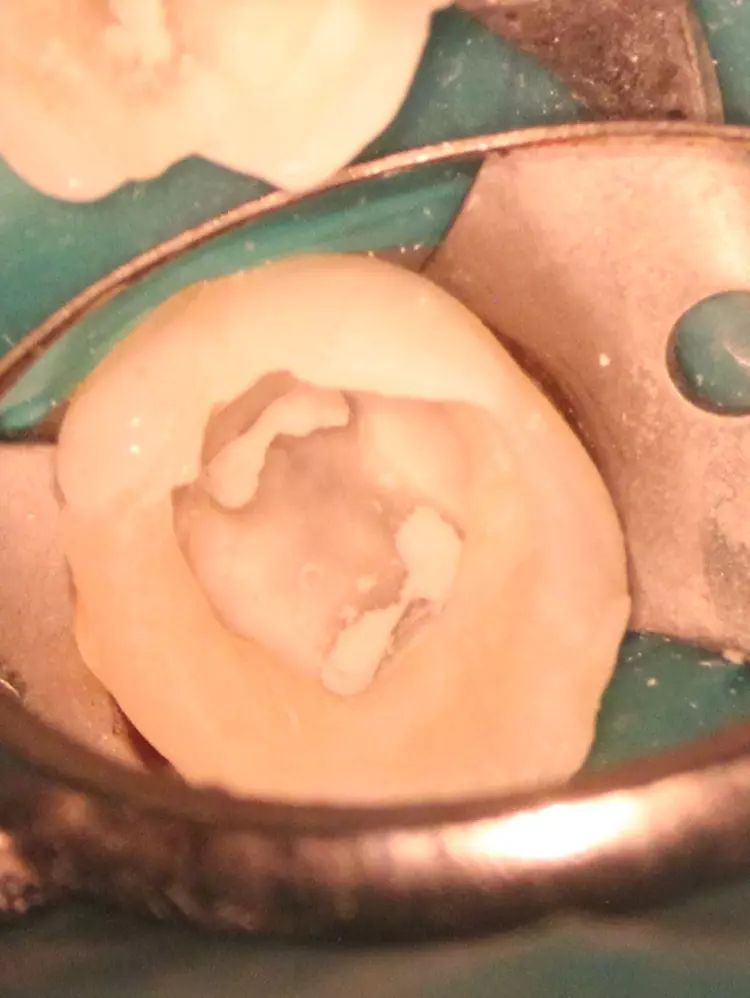
Anschließend wurden die kariös infizierten Stellen rückstandslos entfernt (Kontrolle mittels Sonde und visueller Überprüfung) und eine lege artis endodontische Zugangskavität präpariert. Die Wurzelkanäle wurden mit kurzen rotierenden Ni-Ti-Feilen SOCO SC (Soco, China) aufbereitet und mit 5,25%igem Natriumhypochlorid (20 ml für 5 Min.) (Cercamed, Polen) desinfiziert.
Nach der abschließenden Spülung mit einer Kochsalzlösung wurden die Wurzelkanäle getrocknet, mit einer Kalziumhydroxidpaste UltraCal XS (Ultradent, USA) obturiert und mit PTFE Dental Teflon Tape isoliert. Die Randleiste wurde mit Estelite ASTERIA OCE und A1B (Tokuyama, Japan) nach Vorbehandlung mit Optibond FL (Kerr, USA) aufgebaut, der temporäre adhäsive Verschluss der endodontischen Zugangskavität erfolgte mit dem fließfähigen opaken Komposit Latelux Flow (Latus, Ukraine).
Nach 2 Wochen war der Patient komplett beschwerdefrei. Unter erneuter Lokalanästhesie und Trockenlegung mit Kofferdam konnte die endodontologische Therapie abgeschlossen werden. Die Kalziumhydroxidpaste wurde ultraschallaktiviert (20 U-File, Mani, Utsunomiya, Japan) entfernt und das Kanalsystem erneut mit 5,25%igem Natriumhypochlorid (15 ml für 5 Min.) gespült. Der mesiale Wurzelkanal wurde final bis zur Größe 35/04 erweitert (SOCO SC, Soco, China), der distale auf 80/02 (H-File, Mani, Japan) mit 5,25%iger NaOCl-Spülung nach jedem Instrument.
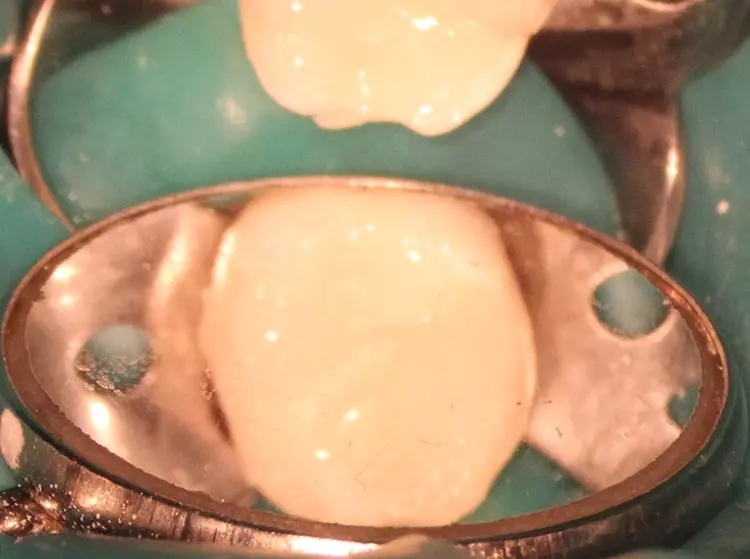
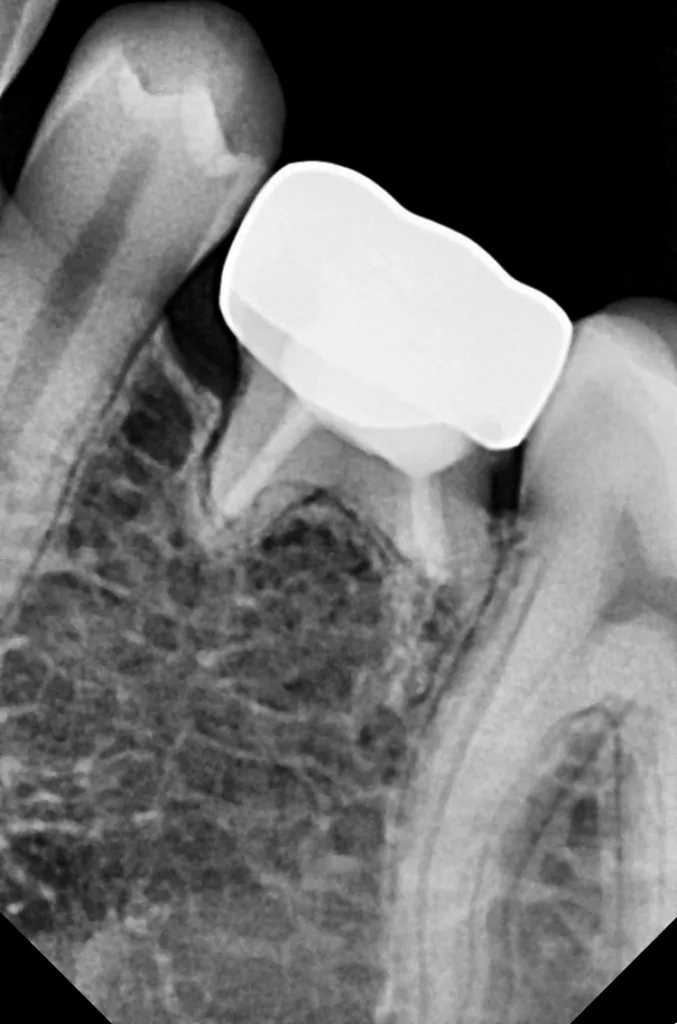
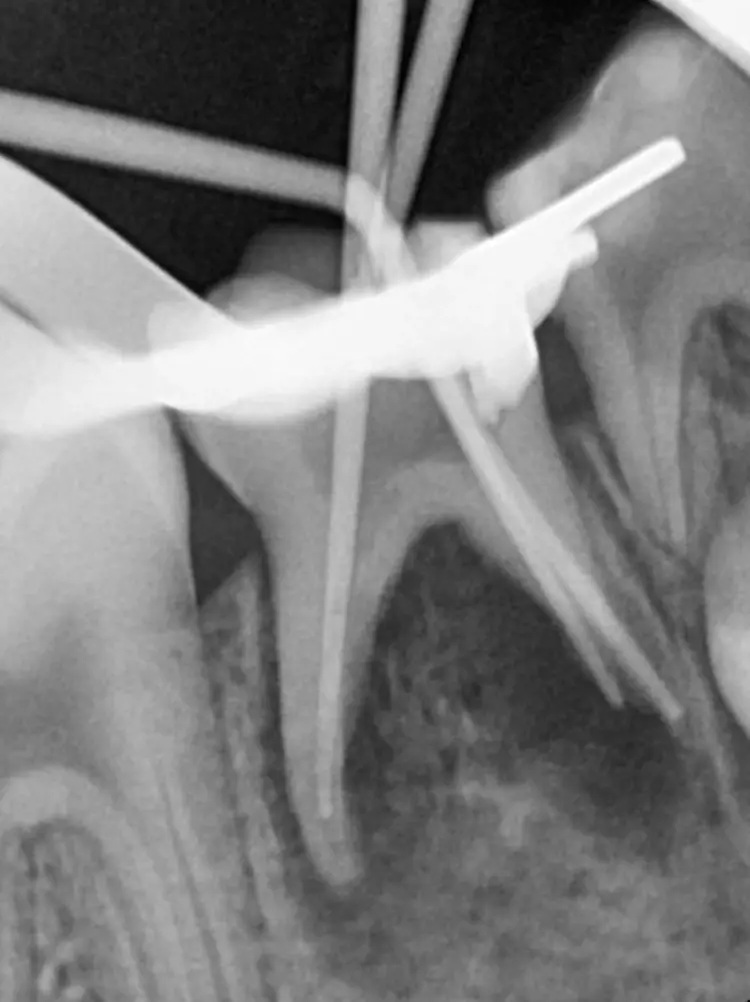
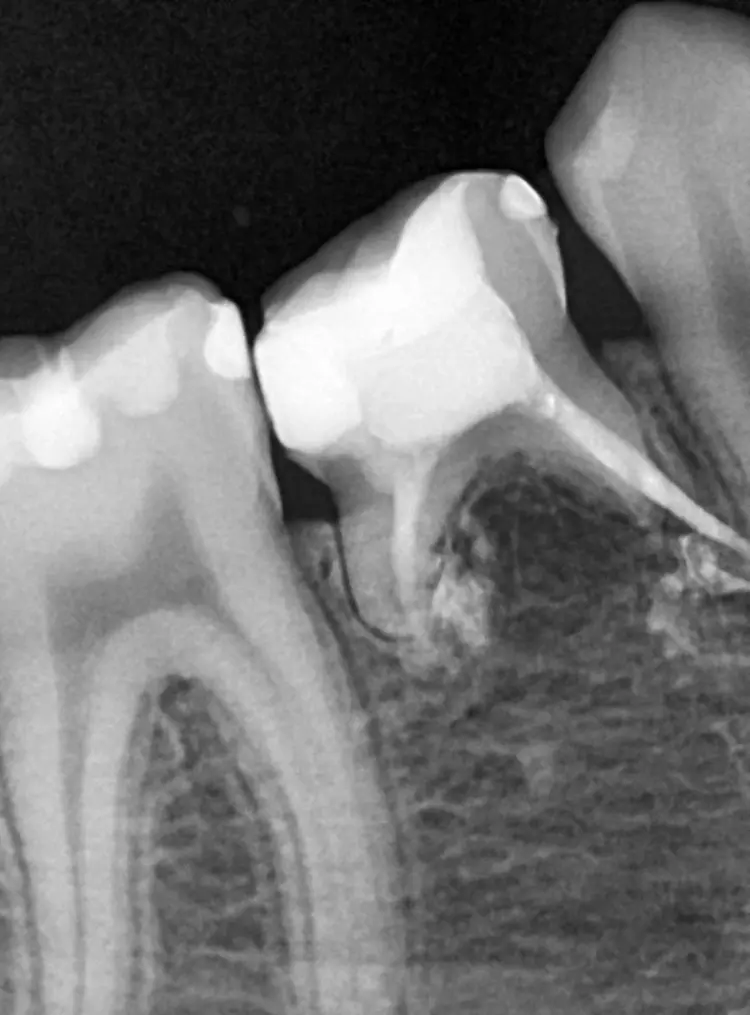
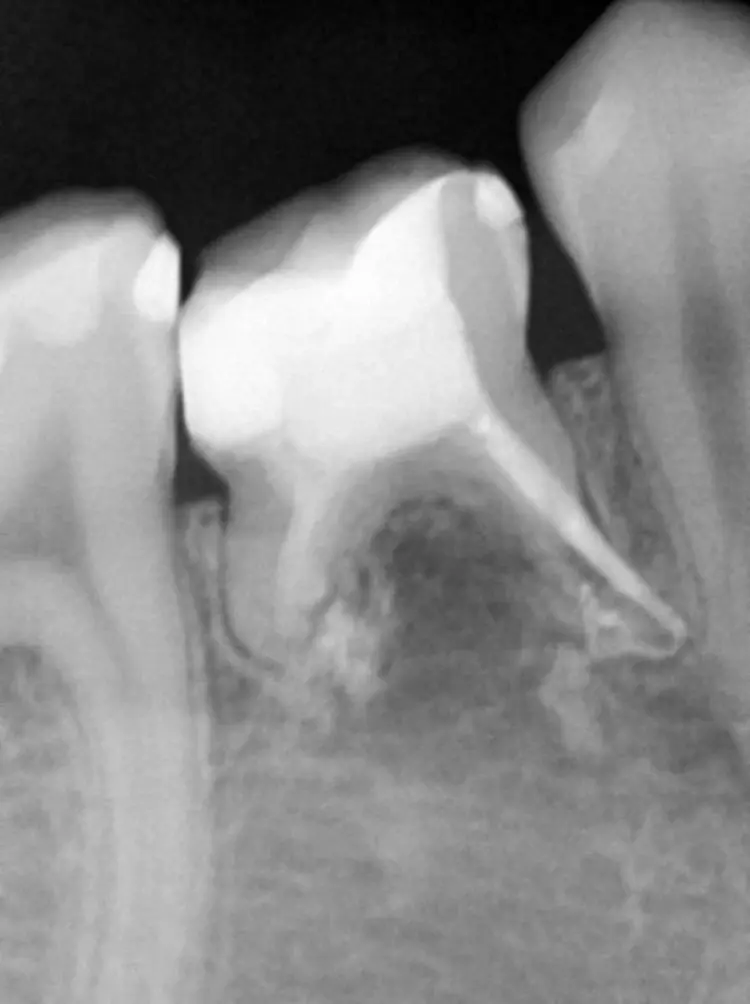
Die Länge wurde mittels Apexlocator (Propex Pixi, Dentsply Sirona, USA) ermittelt und mithilfe der Guttaperchastifte verifiziert. Nach einer finalen Spülung mit 5,25%igem NaOCl (5 ml für 2 Min.), gefolgt von 17%igem EDTA (3 ml für 1 Min.) und Kochsalzlösung (5 ml für 2 Min.), wurden die Wurzelkanäle getrocknet (Abb. 3) und mit einem hydraulischen Kalziumsilikatzement (MTA+, Cerkamed, Polen) obturiert (Abb. 2 und 4). Die finale Füllung erfolgte in derselben Sitzung mit einem fließfähigem Komposit (SDR flow+, Dentsply Sirona, USA) und Estelite ASTERIA OCE und A1B (Tokuyama, Japan) nach adhäsiver Vorbehandlung mit Optibond FL (Kerr, USA) (Abb. 5).
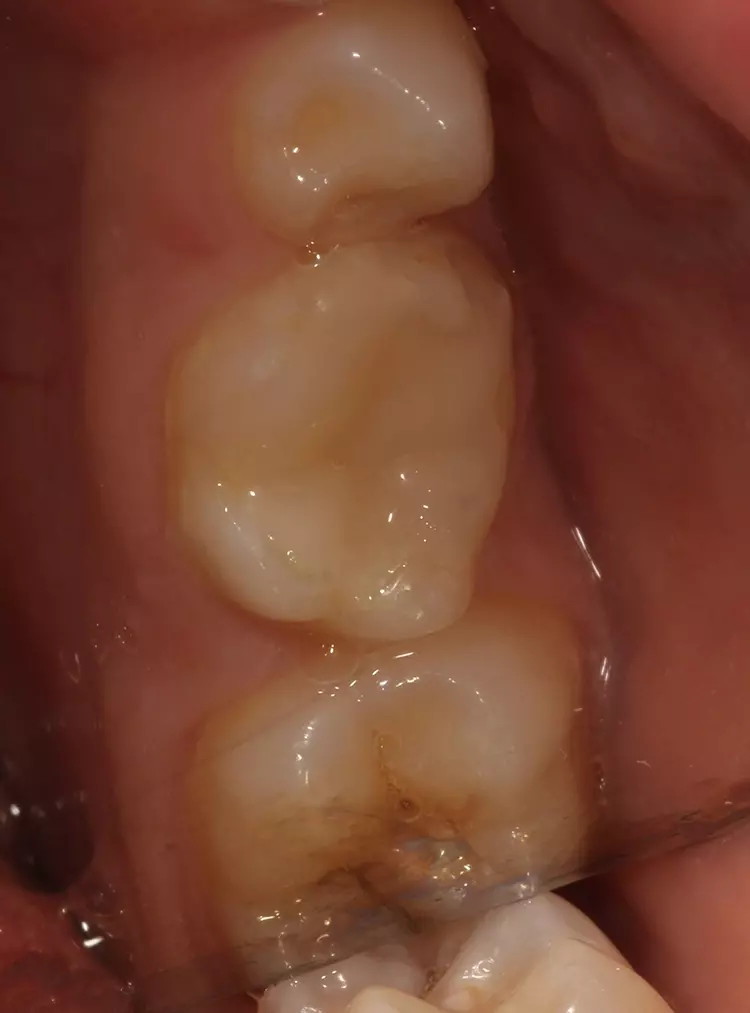
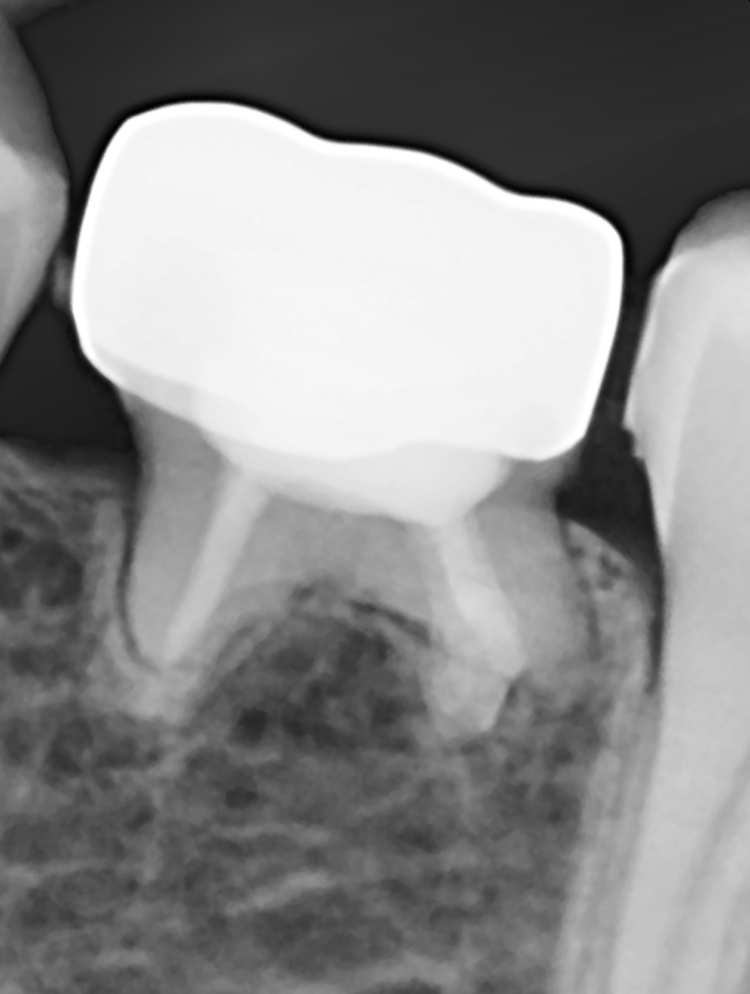
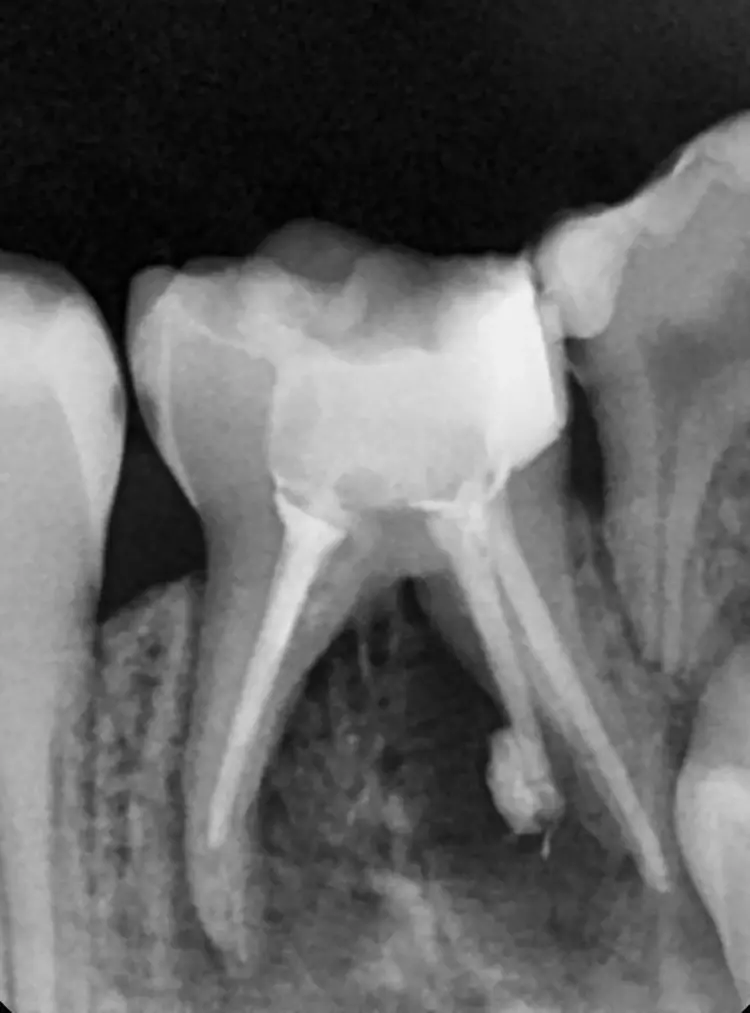
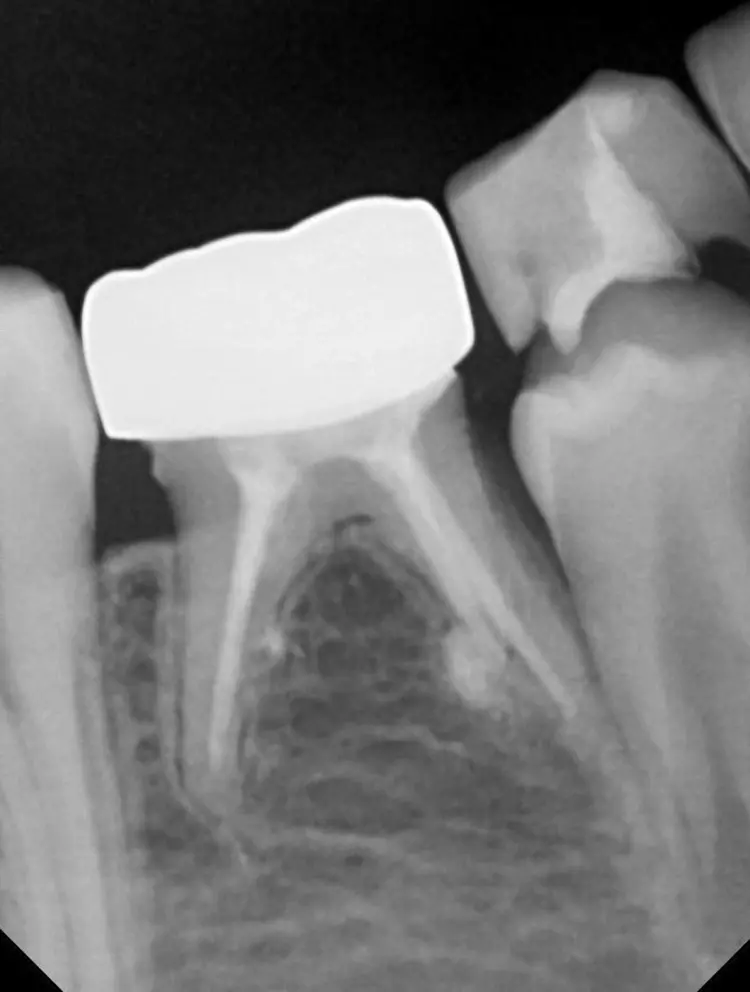
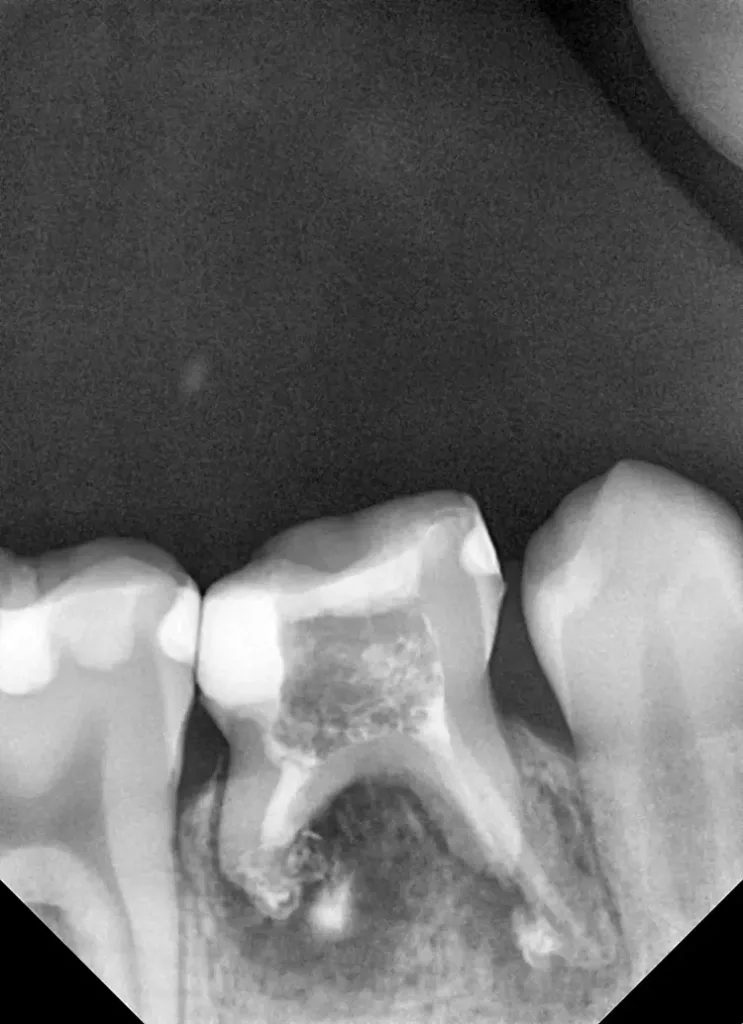
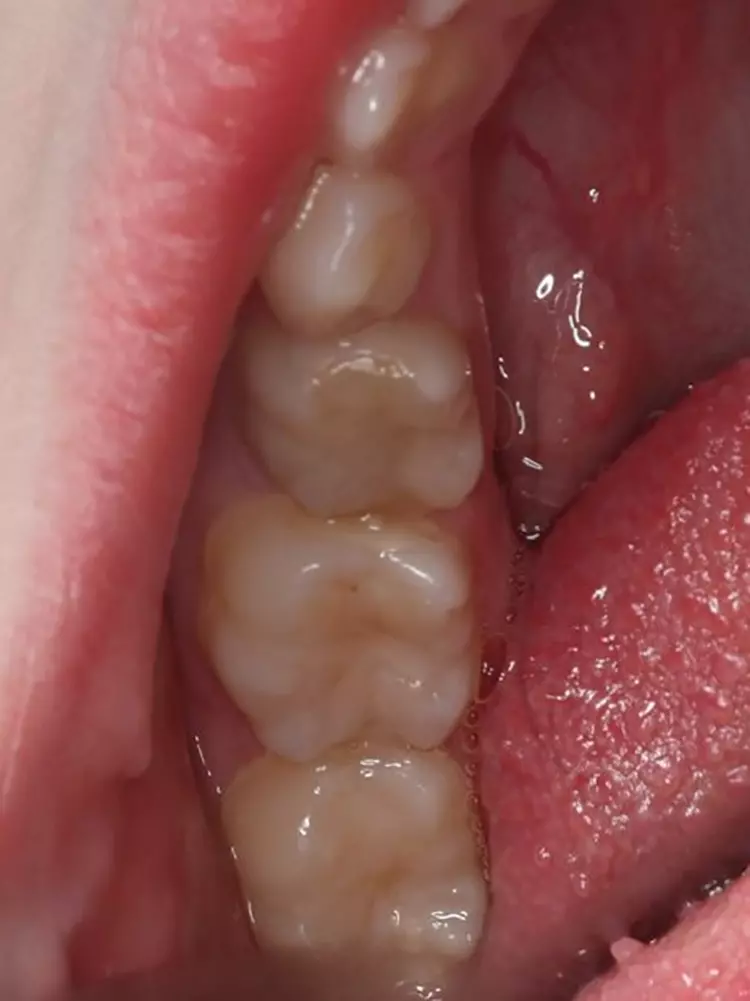
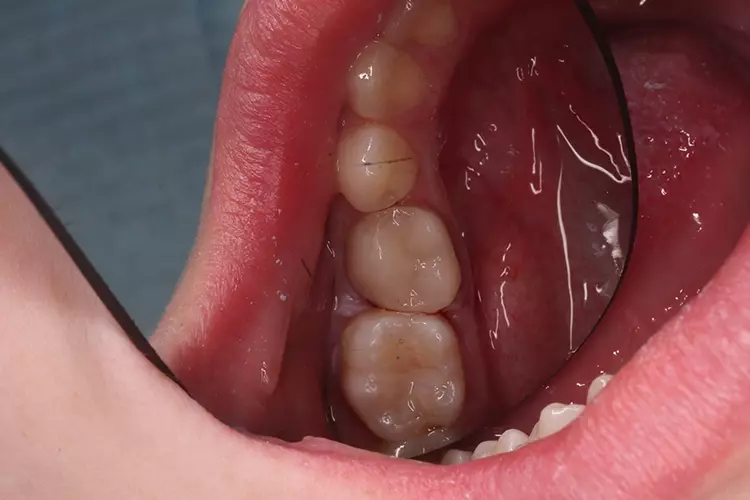
Nach 2,5 Jahren stellte sich der inzwischen 11,5 Jahre alte Patient erneut zu einer Nachkontrolle vor. Das Röntgenbild zeigte keine pathologischen Befunde und keine Anzeichen einer Wurzelresorption (Abb. 6). Ebenso lagen weder klinische Beschwerden noch Probleme mit der Okklusion vor.
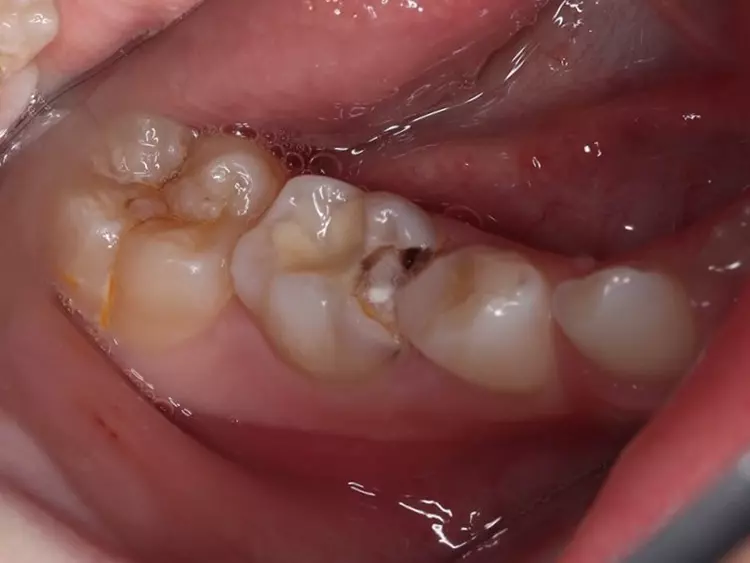
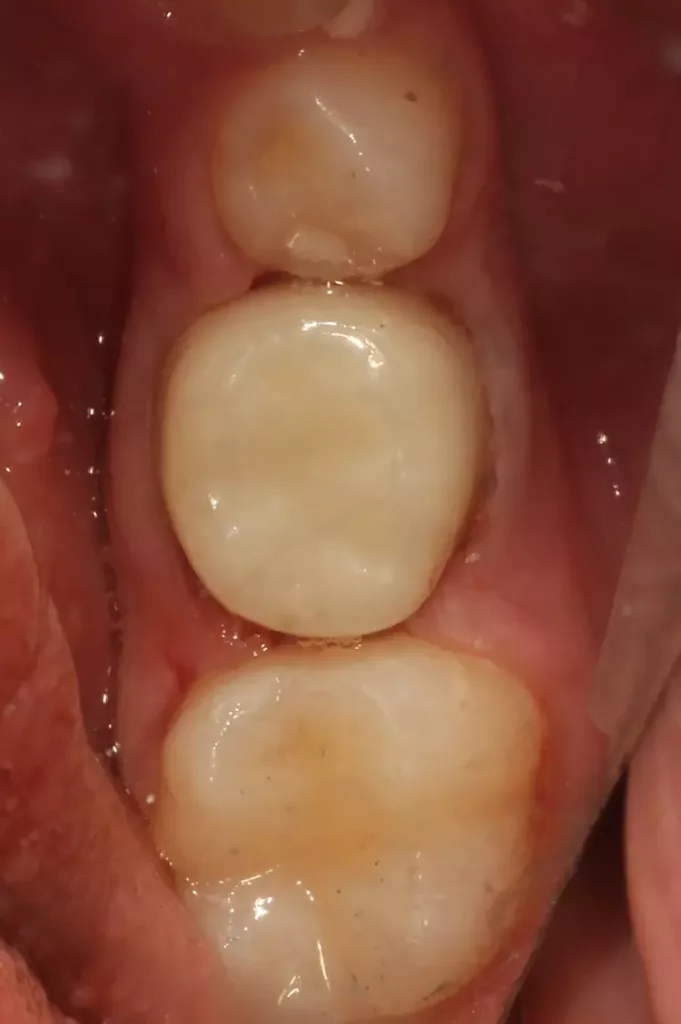
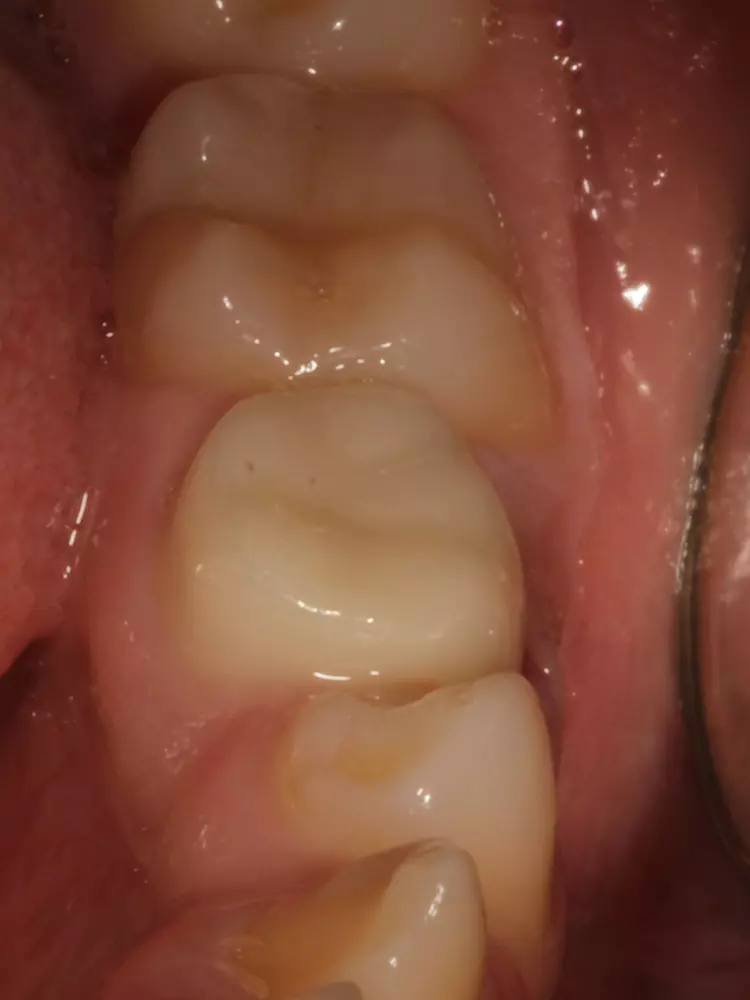
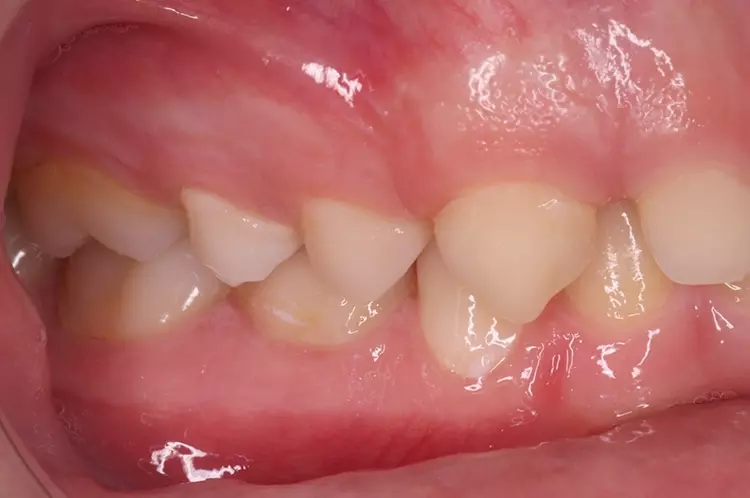
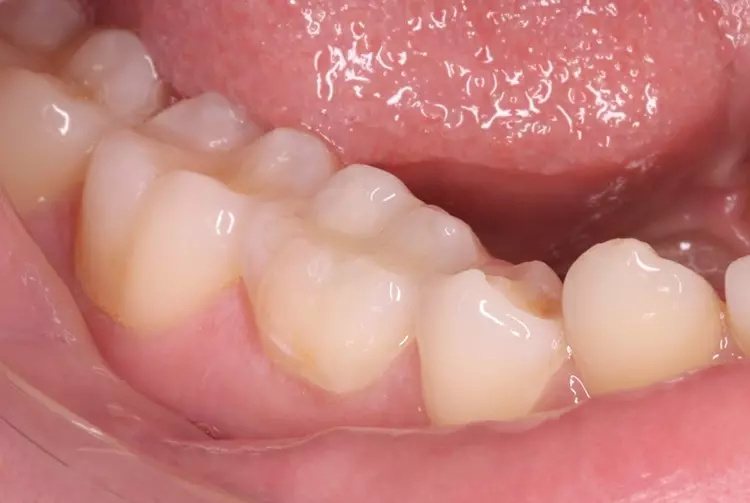
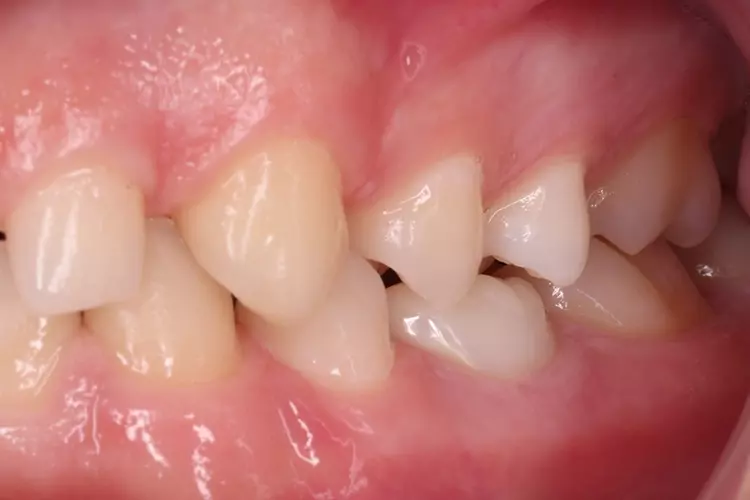
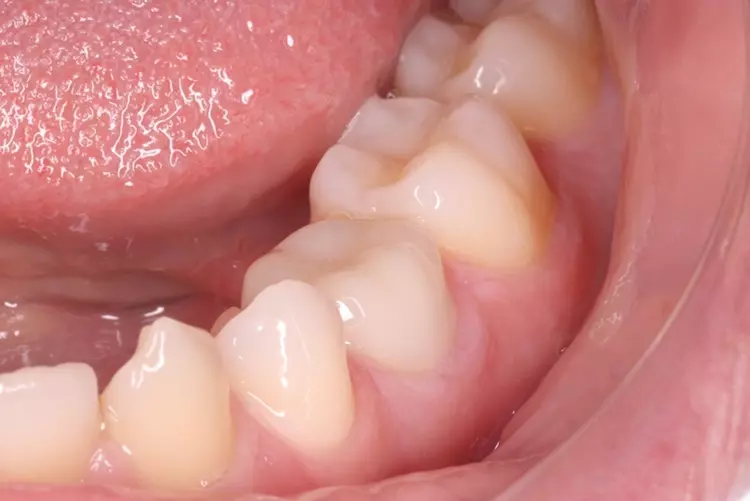
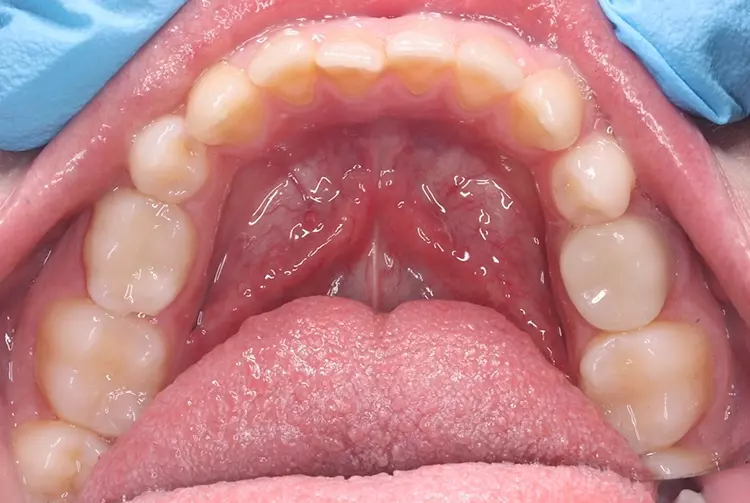
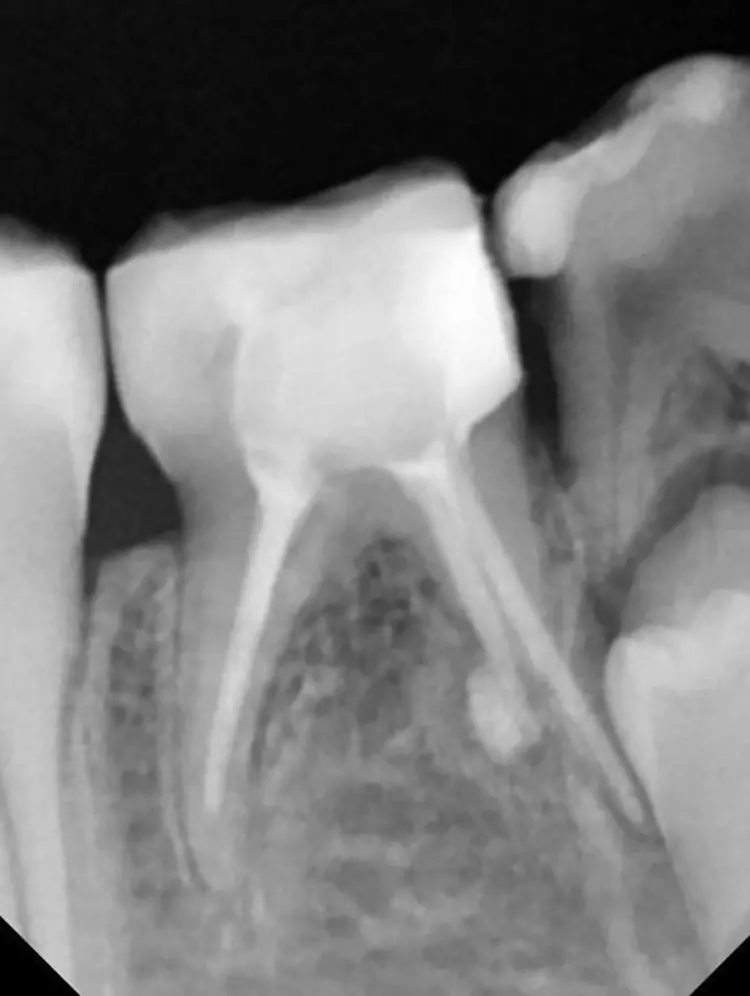
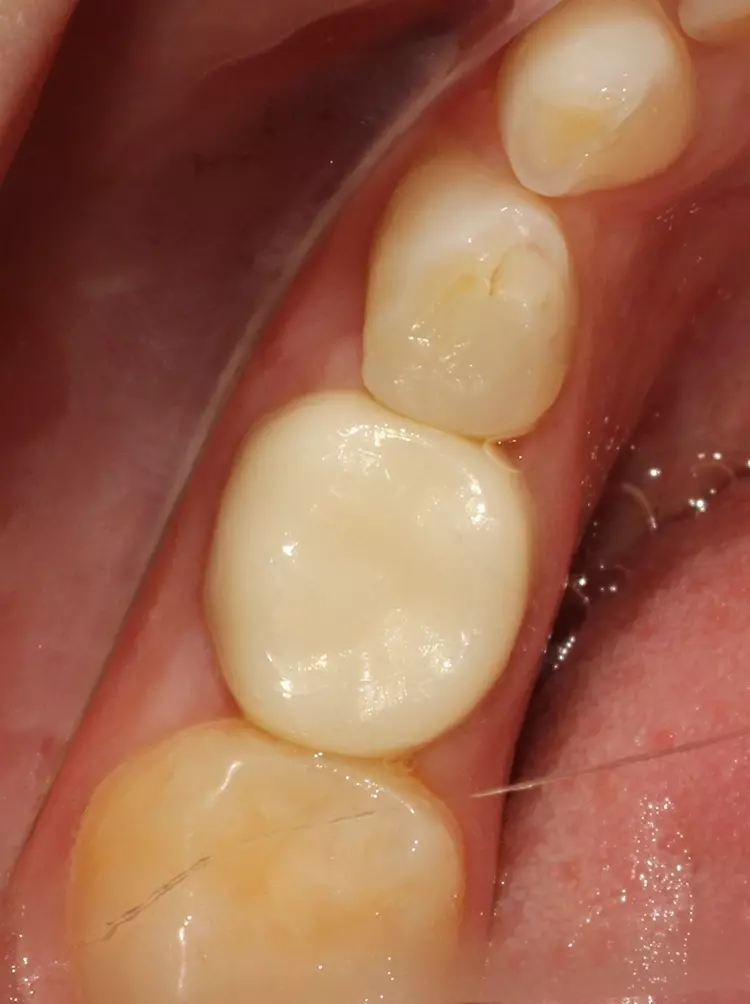
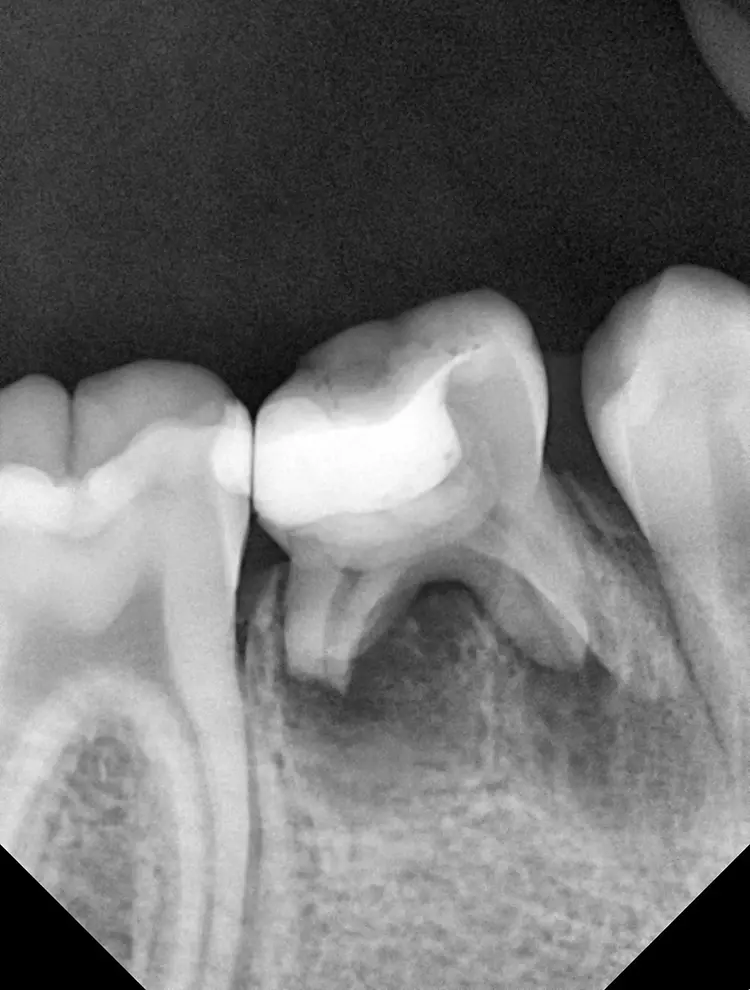
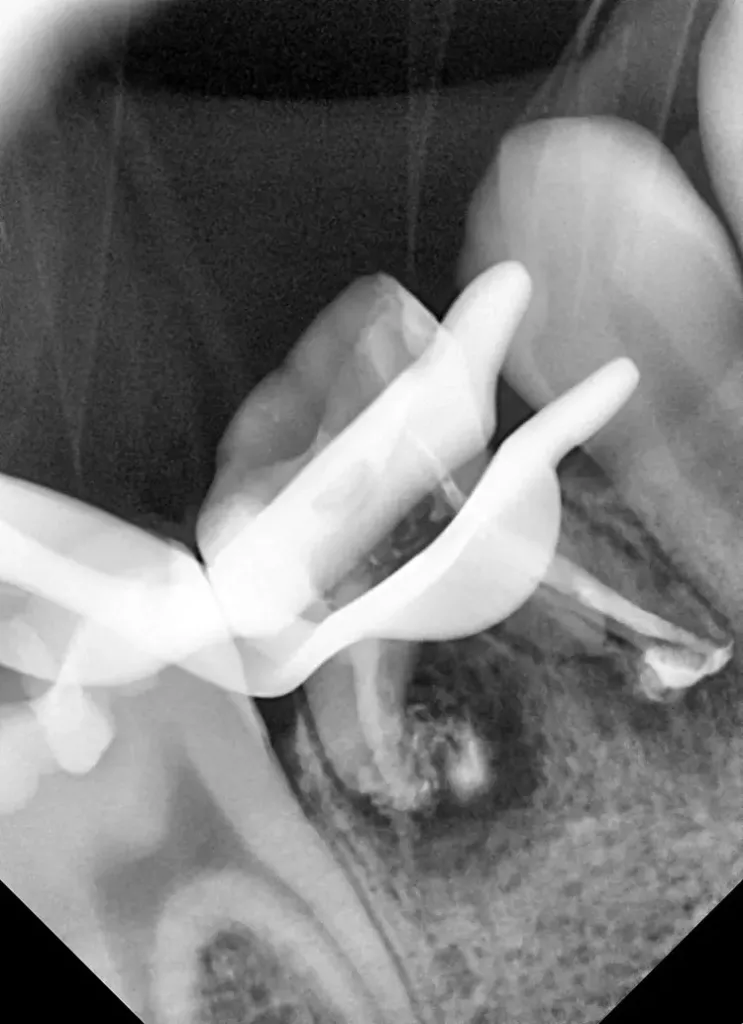
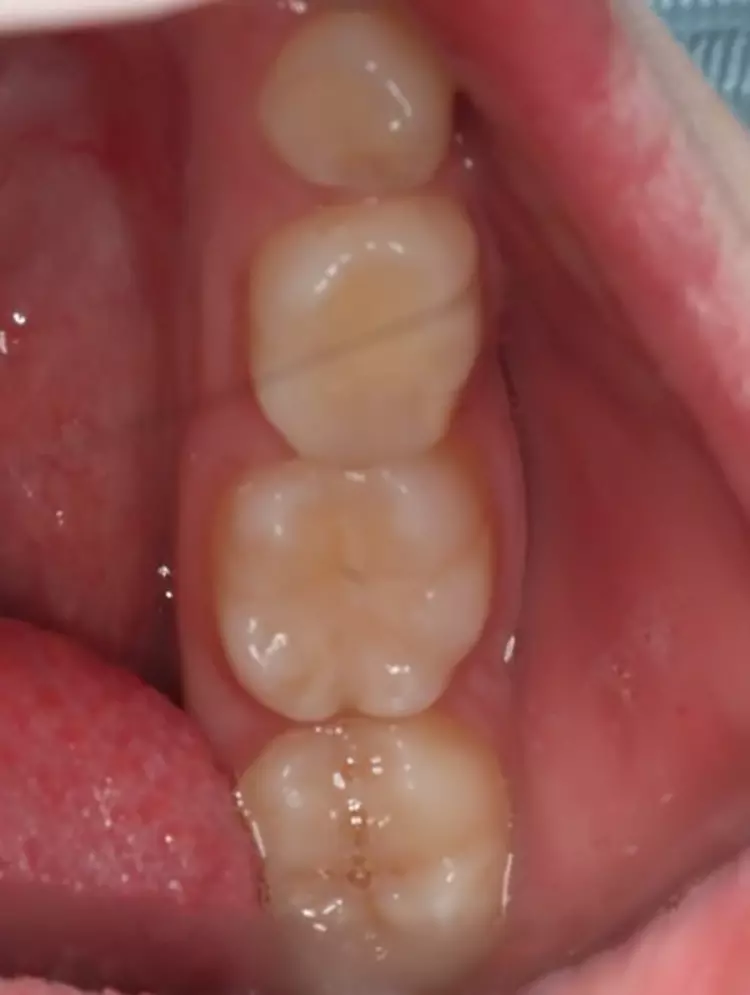
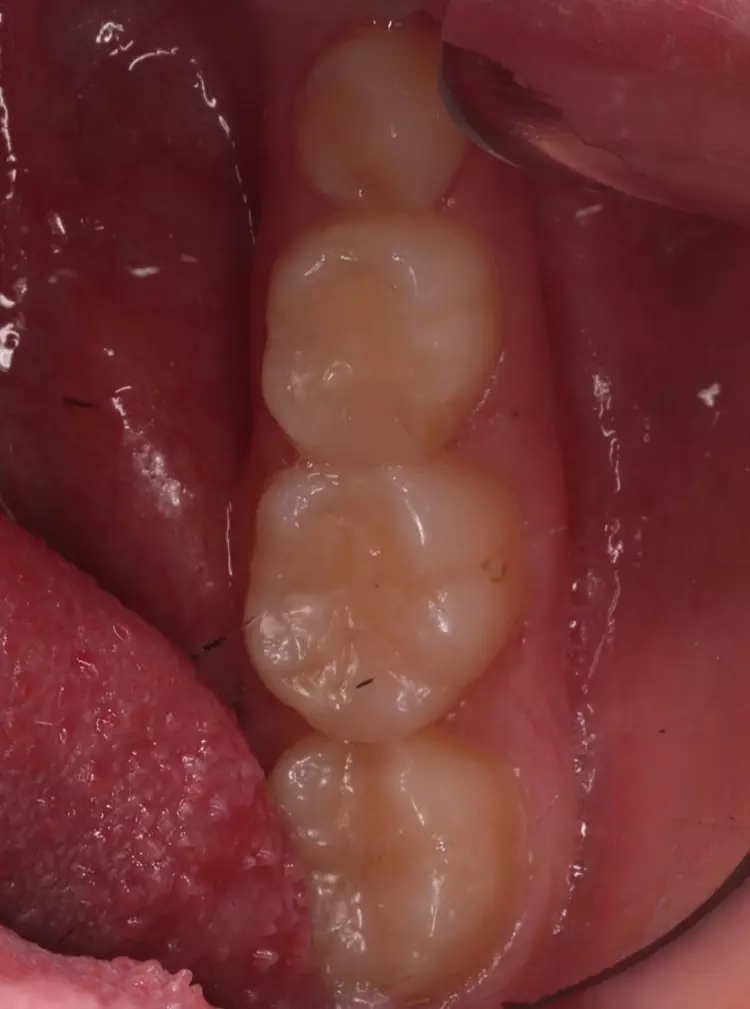
Als Ersatz für die inzwischen insuffiziente Kompositfüllung (Abb. 7) wurde mit dem Patienten und seinen Eltern eine definitive Versorgung mit einer konfektionierten Kinderzirkonkrone (NuSmile ZR Zirconia Posterior, USA) diskutiert und diese nach ihrer Einwilligung mit Fuji I (GC, Tokyo, Japan) eingesetzt (Abb. 8). Nach weiteren 3 und 6 Jahren wurden erneut Kontrollröntgenaufnahmen und klinische Bilder angefertigt (Abb. 9 bis 17). Dabei war auch die symmetrische Nichtanlage des unteren rechten 2. Prämolars zu beobachten (Abb. 11, 13 und 14).
Da am Zahn 85 die Diagnose „reversible Pulpitis“ gestellt wurde, erfolgte die Behandlung in Form einer klassischen Vitalerhaltung der Zahnpulpa mittels MTA (Rootdent, Technodent) und nachfolgender Kompositfüllung (Estelite ASTERIA, Tokuyama, Japan). So war es möglich, die Dynamik von Wurzelresorption nach Pulpotomie (Zahn 85) und Wurzelfüllung (Zahn 75) zu vergleichen. Nach 6 Jahren war kein Unterschied zwischen der Wurzelresorption des linken und rechten 2. Milchmolaren zu sehen (Abb. 11 und 12).
Bislang konnte keine weitere Progression der Wurzelresorption während des Beobachtungszeitraumes festgestellt werden. Der linke 2. Milchmolar zeigt eine geringgradige Infraokklusion (Abb. 12 und 15). Da der entsprechende Oberkieferprämolar adäquat durch die Randleiste des Nachbarzahnes abgestützt ist, ergibt sich zum jetzigen Zeitpunkt noch keine Gefahr einer ungewollten Elongation (Abb. 15 und 16).
Fall 2
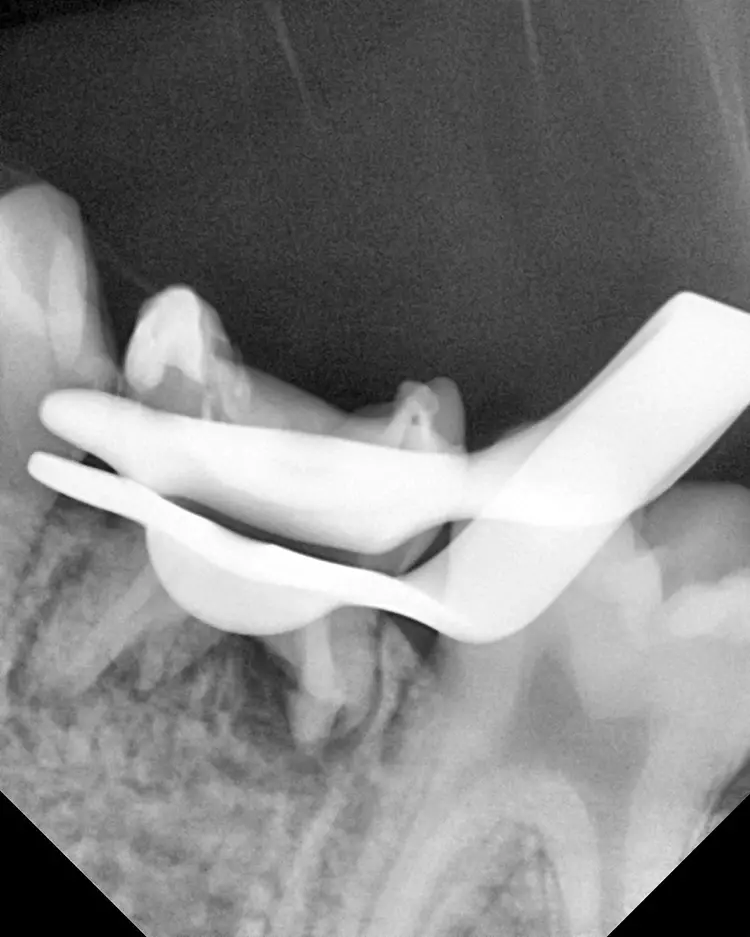
Der 7-jährige Junge wurde von unseren Kieferorthopäden mit der Bitte um die Behandlung des symptomfreien Zahnes 85 bei Nichtanlage des Zahnes 45 an uns überwiesen. Es zeigte sich eine ausgedehnte Karies mit daraus resultierender apikaler Parodontitis und ausgeprägter Osteolyse bei der mesialen und der distalen Wurzel (Abb. 18 und 19). Das Protokoll der Wurzelkanalbehandlung war abgesehen vom Umfang der Wurzelkanalerweiterung und der Wahl des Wurzelfüllungsmaterials dasselbe wie in Fall 1.
Die 4 Wurzelkanäle wurden bis zur Größe 35/04 erweitert und der Isthmus der mesialen und distalen Wurzel mit einem kleinen runden Hartmetallbohrer mit langem Schaft so präpariert, dass ein optimaler Zugang zu allen Kanälen sichergestellt werden konnte. Der 5. Wurzelkanal wurde daraufhin bis 25/04 erweitert, die anderen 4 bis 35/04. Aufgrund der Resorption im apikalen Bereich der mesialen Wurzel war die Anzeige des Apexlocators nicht präzise.
Aus diesem Grund erfolgte die Bestimmung der Aufbereitungslänge klassisch mithilfe einer Guttaperchaspitze (Abb. 20). Da die Wurzelkanäle sehr grazil und lang waren, konnte im vorliegenden Fall nicht so leicht mit MTA obturiert werden.
Um das Fortschreiten einer Wurzelresorption zu stoppen, bedarf es einer Wurzelfüllung, die biologisch inert ist und nicht durch Kontakt zu Flüssigkeiten beeinträchtigt wird. Daher wurden die Wurzelkanäle mit dem biokeramischen Sealer Sure-Seal Root (Sure Dent, Südkorea) und Guttaperchastiften obturiert (Abb. 21). Nach erfolgreicher Behandlung heilte der Knochendefekt innerhalb eines Zeitraumes von 6 Monaten (Abb. 22).
Danach wurde erneut eine Kinderzirkonkrone eingesetzt. Die Situation zeigte sich im Verlauf der folgenden 2,5 Jahre endodontologisch und kieferorthopädisch sowohl aus klinischer als auch radiologischer Sicht stabil (Abb. 23 bis 25).
Fall 3
Ähnlich wie in Fall 2 war bei einem 9-jährigen Mädchen bei dem persistierenden Milchzahn 85 bei Nichtanlage des Zahnes 45 eine umfangreiche apikale Osteolyse mit bereits ausgeprägter Wurzelresorption zu versorgen (Abb. 26 und 27). Nach Aufbereitung mit rotierenden Ni-Ti-Feilen und Desinfektion mit 5,25%igem NaOCl (erneut mit 20 ml für 5 Min.) wurden die Wurzelkanäle unter dem adhäsiven Verschluss mit dem Kalziumhydroxidpräparat UltraCal XS für 2 Wochen obturiert (Abb. 29). Als dieser Fall behandelt wurde, gab es in der Ukraine noch keine biokeramischen Sealer.
Deswegen wurde der längere mesiobukkale Wurzelkanal, der keine Resorption aufwies, klassisch mit Guttapercha und AH-Plus (Dentsply Sirona, USA) obturiert und der kürzere dіstale sowie der mesiolinguale Wurzelkanal mit kalziumsilikatbasiertem Material (MTA+, Cerkamed, Polen) verschlossen (Abb. 30). Nach 6 Monaten zeigte sich bereits eine deutliche Ausheilungstendenz des pathologischen Prozesses (Abb. 31). Während des weiteren Beobachtungszeitraumes über 6 Jahre erwies sich der Befund klinisch und radiologisch stabil, was durchaus als Langzeiterfolg der Therapie betrachtet werden darf (Abb. 32, 33, 36 und 37).
Im Gegensatz zu den Wurzeln, die mit kalziumsilikatbasierten Materialen obturiert wurden, zeigte sich an der mit Guttapercha und AH-Plus verschlossenen Wurzel eine leichte Resorption (Abb. 33 und 37). Klinisch ergab sich hieraus allerdings keine Komplikation: Der Zahn war nach wie vor fest und beschwerdefrei. Nach 6 Jahren musste die Kompositfüllung an Zahn 85 aufgrund eines insuffizienten Approximalkontaktes zu Zahn 46 korrigiert werden (Abb. 36 und 37).
Diskussion
Bei einer endodontischen Behandlung dieser Zähne stellt sich die Frage, ob und wie die Wurzelresorption beeinflusst werden könnte. Dazu braucht es grundlegendes Verständnis der physiologischen und pathophysiologischen Vorgänge bei der Wurzelresorption von Milchzähnen. Wenn ein Zahnfollikel eines bleibenden Zahnes vorhanden ist, läuft der physiologische Resorptionsprozess wie folgt ab: Die Zellen des Schmelzretikulums produzieren das PTHrP (Parathyroid-Hormone-related Protein), das IL-1alpha (Interleukin-1alpha) und den CSF-1 (koloniestimulierenden Faktor-1).
Die Zahnfollikelzellen exprimieren RANKL (Receptor Activator of NF-κB Ligand). Diese stimulieren die Differenzierung aus dem Monozyten-Makrophagen-System zu „Prefusion“-Osteoklasten und deren Aktivierung. Außerdem erhöht PTHrP die Produktion des RANKL von PDL-Zellen (das parodontale Ligament) anstatt OPG (Osteoprotegerin; dies kann die Osteoklastendifferenzierung und auch deren Aktivierung durch Bindung an RANKL hemmen): Auch dies fördert die Wurzelresorption [8].
Ungeachtet der Tatsache, dass dieser Mechanismus bei der Nichtanlage des permanenten Zahnes nicht aktiviert werden müsste, ist eine Wurzelresorption bei Milchzähnen ohne angelegten bleibenden Zahnkeim zu beobachten. Ein Grund dafür ist die Apoptose der PDL-Zellen, auch bezeichnet als programmierter Zelltod [9].
Bei den Milchzähnen führt die Apoptose dazu, dass die Zellen des Parodontiums absterben, wodurch die mineralisierten Wurzeloberflächen freigelegt werden. Dieser Prozess tritt an der gesamten Wurzel auf und kann sogar über mehrere Jahre voranschreiten.
Wenn mineralisierte Wurzeloberflächen freigelegt werden, die nicht durch Zementoblasten geschützt oder umschlossen sind, neigen diese dazu, (unabhängig davon, ob es sich um einen Milchzahn oder einen bleibenden Zahn handelt), von klastischen Zellen kolonisiert zu werden, wodurch die eigentliche Wurzelresorption entsteht und sichtbar wird [9]. Außerdem führen folgende Eigenschaften des Milchzahnes dazu, dass er leichter als der bleibende Zahn resorbiert: Die PDL-Zellen des Milchzahnes produzieren mehr Kollagenase (MMP-9), um auf proinflammatorische Zytokine zu reagieren, die dementsprechend Kollagen des parodontalen Ligaments zerstört.
Das parodontale Ligament des Milchzahnes kann zudem der Kaudruckbelastung des permanenten Gebisses nicht so gut standhalten, was dazu führt, dass es sich abbaut oder gar nekrotisiert. Infolgedessen kommt es zur Ausschüttung von proinflammatorischen Zytokinen und zur Resorption [8].
Unter Berücksichtigung dieser Erkenntnisse ist es leichter nachzuvollziehen, dass eine Wurzelfüllung die physiologische Wurzelresorption nicht vollständig verhindern, sondern lediglich deutlich verzögern kann. Gegensätzliche Aussagen hierzu sind in der Literatur nicht zu finden. Deswegen ist eine endodontologische Behandlung nicht indiziert, solange keine Entzündung der Wurzelpulpa oder des periapikalen Gewebes vorliegt. Sowohl die klassische restaurative Kariestherapie als auch die Pulpotomie mittels Kalziumsilikatzement (MTA+, Cerkamed, Polen) haben bei Milchmolaren in den oben beschriebenen Fällen gute klinische Ergebnisse erbracht (Abb. 11, 13, 14, 17, 34, 35, 38 und 39).
In den meisten Fällen von erhaltenen Milchzähnen bei 40- bis 60-jährigen Erwachsenen ist keine endodontologische Behandlung durchgeführt worden [6]. Bei Vorliegen einer entzündlichen Resorption ist allerdings eine Behandlungsindikation gegeben. Wie oben beschrieben, spielen die Entzündungsmediatoren, wie z.B. Interleukin-1alpha, eine Schlüsselrolle bei der Entwicklung einer Resorption.
Eine Nekrose der Zahnpulpa mit bakterieller Infektion des Wurzelkanals und Freisetzung der bakteriellen Toxine regt entzündliche Vorgänge an und begünstigt so resorptive Prozesse [10]. Die vollständige Beseitigung der Infektion des Wurzelkanals ist der 1. Schritt der Behandlung. Eine der Hauptursachen für ein endodontologisches Versagen ist eine unentdeckte persistente mikrobiologische Infektion [16].
Nach der Studie von Hoen and Pink beträgt die Inzidenz an übersehenen Kanälen unter allen endodontologischen Misserfolgen rund 42% [10]. Deshalb ist es wichtig, die komplizierte Anatomie der Milchzähne zu berücksichtigen, die weit mehr Kanäle im Isthmus, Anastomosen und Ramifikationen aufweisen. Die grazileren Wurzeln und das noch nicht so kompakte Wurzeldentin der Milchzähne ist leichter permeabel für Bakterien und Toxine [17].
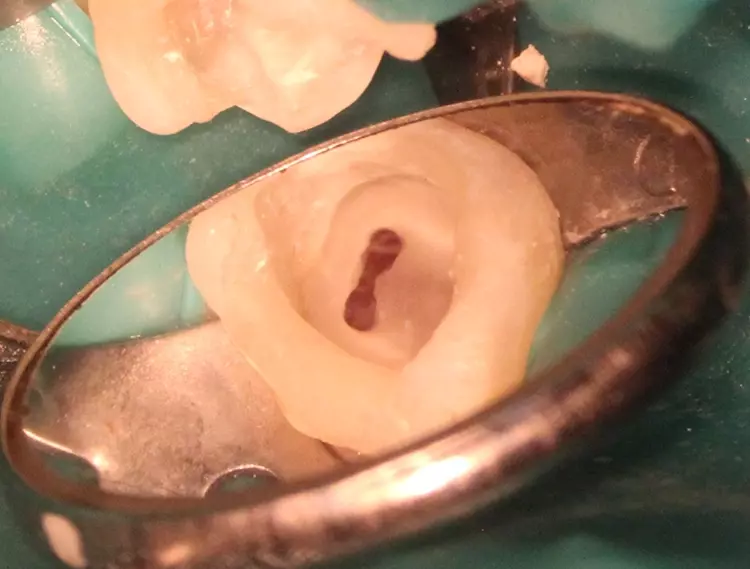
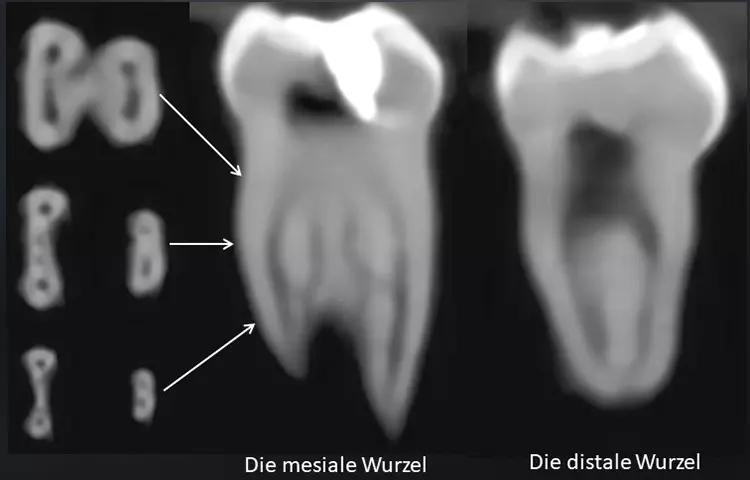
Abbildung 41 zeigt eine DVT-Aufnahme eines extrahierten 2. Milchmolaren: Hier konnten 6 Wurzelkanäle mit Anastomosen dargestellt werden. Jeder der 4 mesialen Kanäle hat ein eigenes apikales Foramen und eine entsprechende Länge.
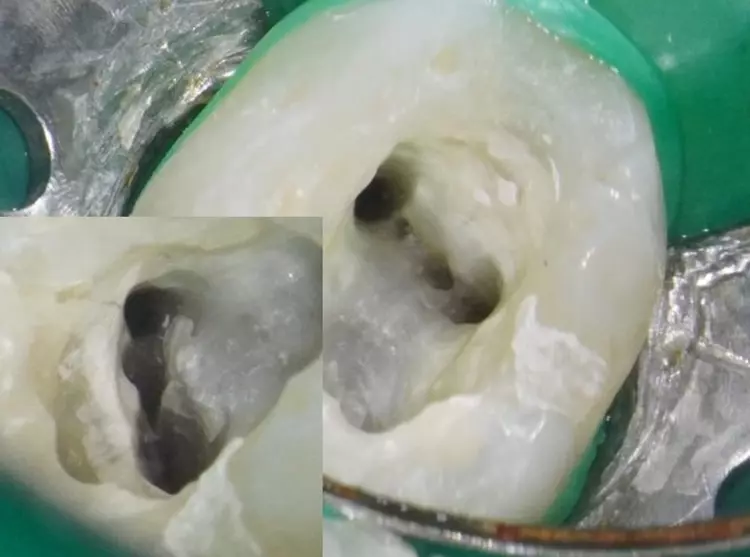
In Abbildung 40 ist die intraorale Ansicht eines weiteren 2. Milchmolaren mit 7 Kanälen zu sehen. Diese wurden mittels kleiner runder Hartmetallbohrer, rotierender Ni-Ti-Feilen (SOCO SC, SOCO, China) und 20 U-File (Mani, Utsunomiya, Japan) korrekt aufbereitet und ausgeformt, damit die klassische Spülung mit 5,25%iger NaOCl-Lösung dann gut alle organischen Bestandteile und somit die Infektion eliminieren konnte.
Ein weiterer wichtiger Aspekt der Behandlung ist die Wurzelfüllung selbst. Eine intrakanaläre Medikation mit Kalziumhydroxid kann seit Jahren die entzündliche Resorption aufhalten [12]. Dieser Effekt der Ca(OH)2 wurde erstmals 1971 von Andreasen [13] beschrieben.
In Folge konnte eine Reihe klinischer Studien diese Beobachtung unterstützen und ferner zeigen, dass Ca(OH)2 in der Lage ist, 98% der entzündlichen Resorption in luxierten Zähnen und 90% in avulsierten und später replantierten Zähnen zu stoppen [12]. Deswegen ist die intrakanaläre Medikation mit Kalziumhydroxid für 2 bis 4 Wochen laut IADT-Guidelines für die Prävention und Behandlung der entzündlichen Resorption nötig [14]. Bakland und Andreasen haben zudem angenommen, dass MTA genauso wie Ca(OH)2 die entzündliche Resorption aufhalten kann [12].
Leider gibt es hierzu bis heute nur eine relativ niedrige Evidenz. Torabinejad et al. haben in ihrem Review-Artikel nur 45 Fallberichte gefunden [15]. Für die Wurzelfüllung persistierender Milchzähne können verschiedene Materialien benutzt werden, von Zinkoxid-Eugenol-Zement oder Guttapercha mit AH-Plus, reinem Zinkoxid-Eugenol-Sealer [18–23] bis hin zu Kalziumsilikatzementen [24–27].
In einer Studie verglichen Bezgin et al. MTA mit Guttapercha/AH-Plus für die Wurzelfüllung persistierender Milchzähne. Während der 3-jährigen Beobachtungszeit zeigte MTA einen besseren radiologischen Erfolg [28]. Weil MTA auch gut für den apikalen Verschluss breiter Kanäle geeignet ist [15], haben wir es auch in diesem Kontext verwendet.
Längere und dünnere Kanäle sind mit dem klassischen MTA-Zement leider nicht so gut zu obturieren. Inzwischen existieren in der Gruppe der Kalziumsilikate neuere „biokeramische Materialen“, die es ermöglichen, in Kombination mit Guttapercha Wurzelkanäle deutlich einfacher und schneller zu verschließen.
Obwohl die biokeramischen Sealer eine höhere Löslichkeit als AH-Plus aufweisen [29], waren deren Biokompatibilität, die antimikrobiellen Eigenschaften und die Fähigkeit, nicht durch Kontakt zu Flüssigkeiten beeinträchtigt zu werden [30], die zentralen Faktoren für unsere Entscheidung zugunsten des Guttaperchasealers bei therapiebedürftigen persistierenden Milchzähnen. Dennoch braucht es zu diesem Thema weiterführender Forschung, um langfristig das ideale Wurzelfüllungsmaterial für persistierende Milchzähne zu finden.
Fazit
Bei der Hypodontie der permanenten Zähne gibt es dank der neuzeitlichen hohen Standards der Wurzelkanalbehandlung in einigen Fällen die Möglichkeit, die kompromittierten Milchzähne langfristig zu erhalten. Weil es noch keine Leitlinie für die endodontologische Behandlung persistierender Milchzähne bei Nichtanlage der bleibenden Zähne gibt, könnte eine Wurzelfüllung mit einem Kalziumsilikatmaterial (MTA oder sogenannten Biokeramiken), wie in unseren 3 vorgestellten Patientenfällen beschrieben, eine gute Therapiemöglichkeit darstellen. Obwohl es in der Literatur bereits sehr vielversprechende Studienergebnisse zu Kalziumsilikatmaterialien gibt, sind zukünftig insbesondere im Bereich der Kinderzahnheilkunde noch weitere, langfristige Forschungsanstrengungen notwendig und sinnvoll.
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 



 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.