|
Getting your Trinity Audio player ready...
|
Prof. Dr. A. Rainer Jordan, Wissenschaftlicher Direktor des Instituts der Deutschen Zahnärzte (IDZ), verantwortlich für Methode und Durchführung der Deutschen Mundgesundheitsstudien, stellte einführend fest: „Die Ergebnisse, die wir Ihnen heute vorstellen, sind etwas ganz Besonderes“. Tatsächlich ist die aktuelle Mundgesundheitsstudie die erste, die als kombinierte Querschnitts- und Kohortenstudie angelegt ist. Das heißt, dass erstmals Studienteilnehmende aus einer vorangegangenen DMS erneut untersucht und sozialwissenschaftlich befragt wurden. Aus dem Panel der DMS-V-Studie von 2014 wurden drei Altersgruppen nach neun Jahren erneut einbestellt: die damals 12-Jährigen/heutigen jungen Volljährigen, die damals 35- bis 44-Jährigen/heutigen älteren Erwachsenen und die damaligen 65- bis 74-Jährigen/heutigen älteren Senioren.
Auf Basis des resultierenden Längsschnitts konnten die Progression von Karies und Parodontitis sowie die Entwicklung von Erkrankungsinzidenzen in den genannten Gruppen analysiert und Risikofaktoren benannt werden, was allein mit den Querschnittsdaten aus der DMS nicht möglich gewesen wäre. Prof. Jordan betonte, dass die Wiedereinbestellung einer Probandengruppe nach mehreren Jahren aufwändig ist. Daher werden solche groß angelegten longitudinalen Verlaufsbeobachtungen sehr selten durchgeführt.
Wie entwickeln sich orale Erkrankungen im Lebensverlauf?
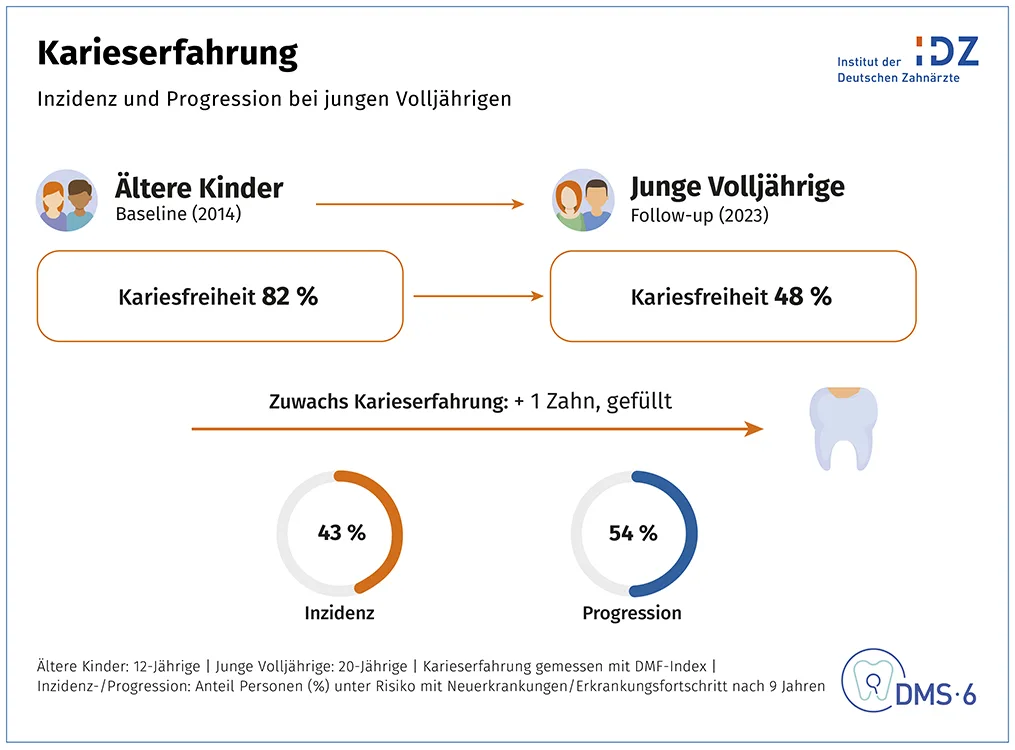
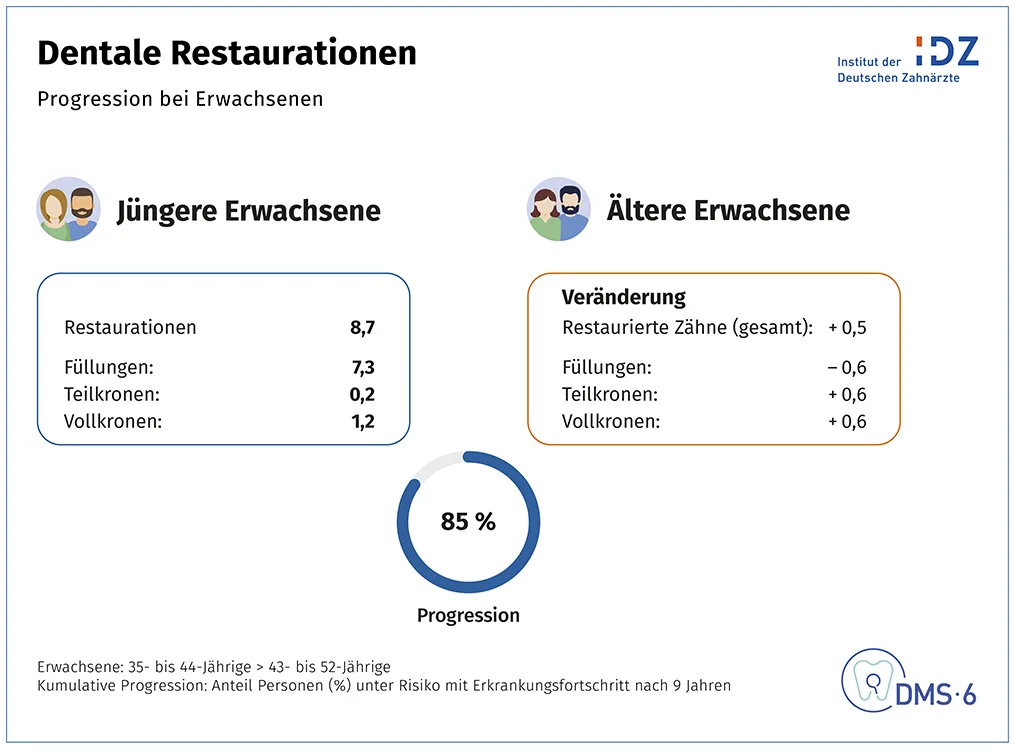
Die longitudinalen Daten zur Karies zeigen, dass die Adoleszenz ein kritisches Alter für die Aufrechterhaltung eines kariesfreien Gebisses ist, denn in diesem Jahrzehnt reduziert sich der Anteil kariesfreier Personen um fast die Hälfte auf 48 % (Abb. 2). Bei jedem zweiten Jugendlichen (54 %), der bereits eine Karieserfahrung aufwies, fand bis zum 20. Lebensjahr eine Progression statt. Bei kariesfreien Kindern lag die Zahl neuer Inzidenzen bei 43 %, also etwas niedriger. Dabei fällt das Ausmaß der Zunahme der Karieserfahrung mit durchschnittlich einem zusätzlichen kariösen Zahn insgesamt moderat aus. Wie Prof. Jordan darstellte, nimmt diese Morbiditätsdynamik bei der Kronenkaries im weiteren Lebensverlauf wieder ab (Abb. 3): Zwar schreitet Karies im Erwachsenen- und Seniorenalter bei über 80 % der Menschen voran. Aber einerseits ist der Sanierungsgrad der zahnärztlichen Versorgung mit 92 % sehr hoch, andererseits ist der durchschnittliche Nettozuwachs an neuen Restaurationen – dazu gehören Füllungen, Inlays, Teilkronen oder Vollkronen – mit durchschnittlich einem halben Zahn bei Erwachsenen und einem Drittel Zahn im Seniorenalter gering. Neuversorgungen bei bereits gefüllten Zähnen kommen noch hinzu. So benötigen im Mittel 0,6 gefüllte Zähne in der Erwachsenengruppe und 0,3 gefüllte Zähne in der Seniorengruppe Teil- oder Vollkronen.
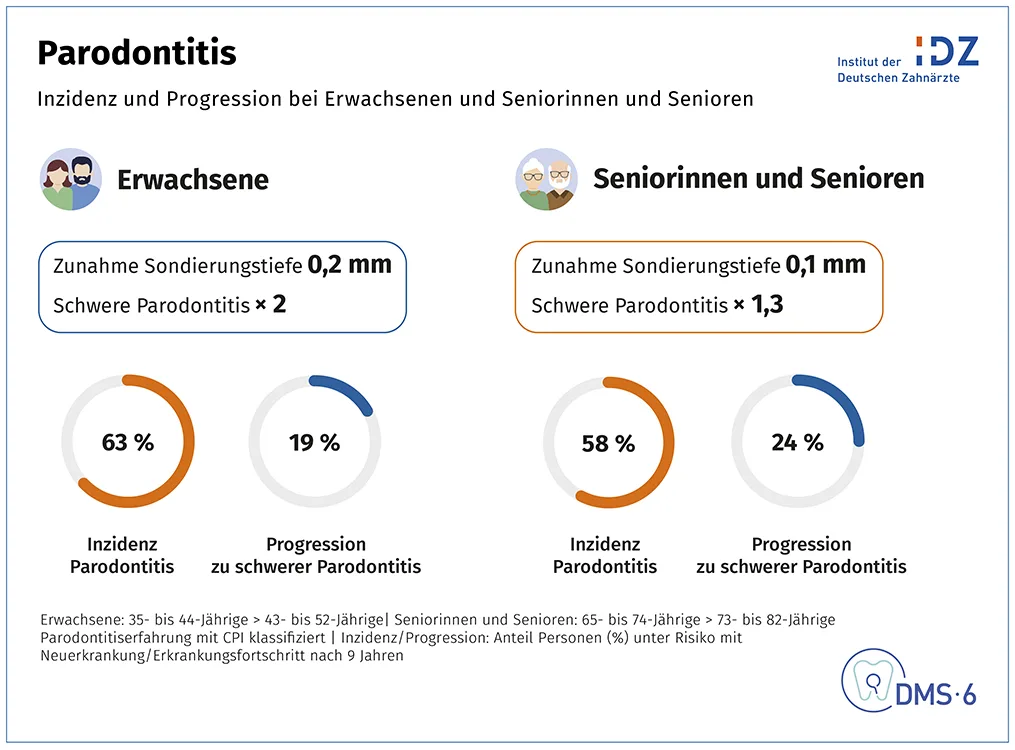
Neben der Karies ist die Parodontitis die epidemiologisch bedeutsamste chronische Erkrankung der Mundhöhle, da in Deutschland 14 Millionen Menschen eine schwere Parodontalerkrankung haben. Prof. Jordan stellte die These auf, dass die Parodontitis nach den Ergebnissen wohl in langen Phasen der Stagnation und kurzen Episoden rascher Progression verläuft. So sei der grundsätzlich langsame, chronische Verlauf der Parodontitis daran zu erkennen, dass die mittlere Tiefe der Zahnfleischtaschen bei Erwachsenen in 9 Jahren lediglich um 0,2 mm und bei Senioren nur um 0,1 mm zunimmt (Abb. 4). Überraschend ist die Beobachtung, dass im Erwachsenenalter 63 % vormals parodontal gesunder Menschen neu erkranken. Bei 19 % der bereits Erkrankten verschlechtert sich eine bestehende Parodontitis zu einer schweren Verlaufsform. In dieser Zeit kommt es nach den longitudinalen Ergebnissen insgesamt zu einer Verdopplung der schweren Parodontitisfälle.
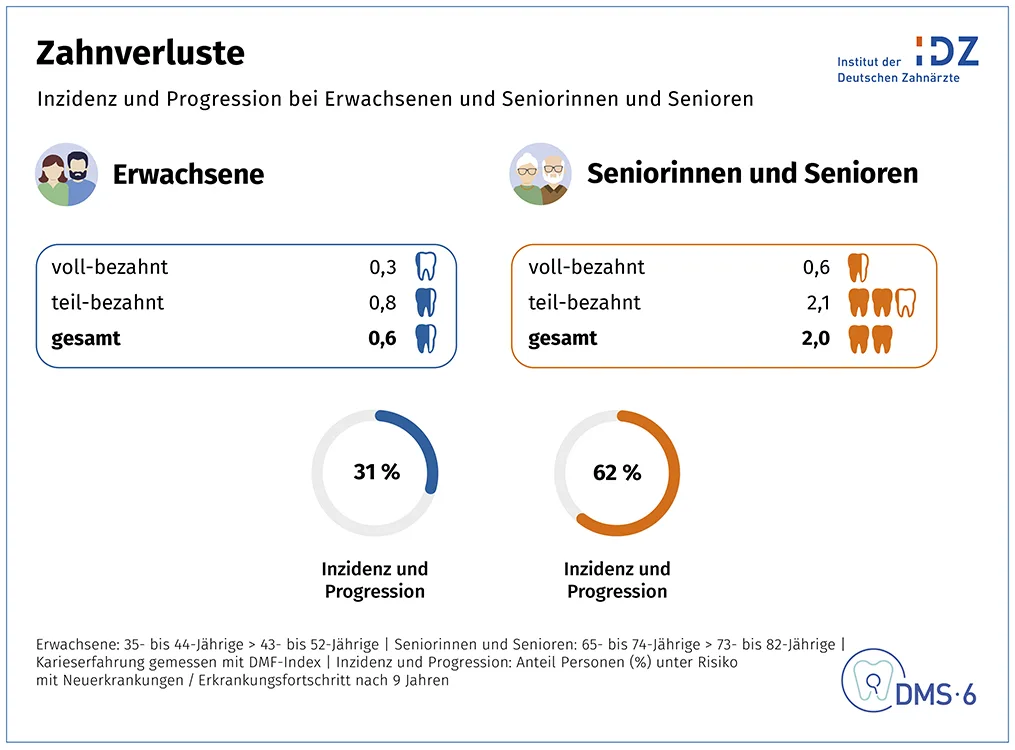
Nach den Querschnittsdaten der DMS • 6 fehlt jüngeren Erwachsenen heute durchschnittlich nur 1 Zahn. Zahnverlust (Abb. 5) verschiebt sich ins höhere Alter: 62 % erleiden Zahnverluste im Seniorenalter; das sind doppelt so viele wie im Erwachsenenalter. Erwachsene verlieren in 9 Jahren durchschnittlich lediglich 0,6 Zähne; bei den Senioren sind es mit 2 Zähnen gut 3-mal so viele. Diese Daten unterstützen die These, dass sich Zahnerkrankungen dank Präventionserfolgen lange bremsen lassen, im hohen Alter jedoch verstärkt auftreten; infolgedessen gehen Zähne verloren und ein hoher Versorgungsbedarf entsteht. Man spricht von einer Morbiditätskompression.
Welche Probandenmerkmale beeinflussen die Entwicklung von (Neu-) Erkrankungen und Progression?
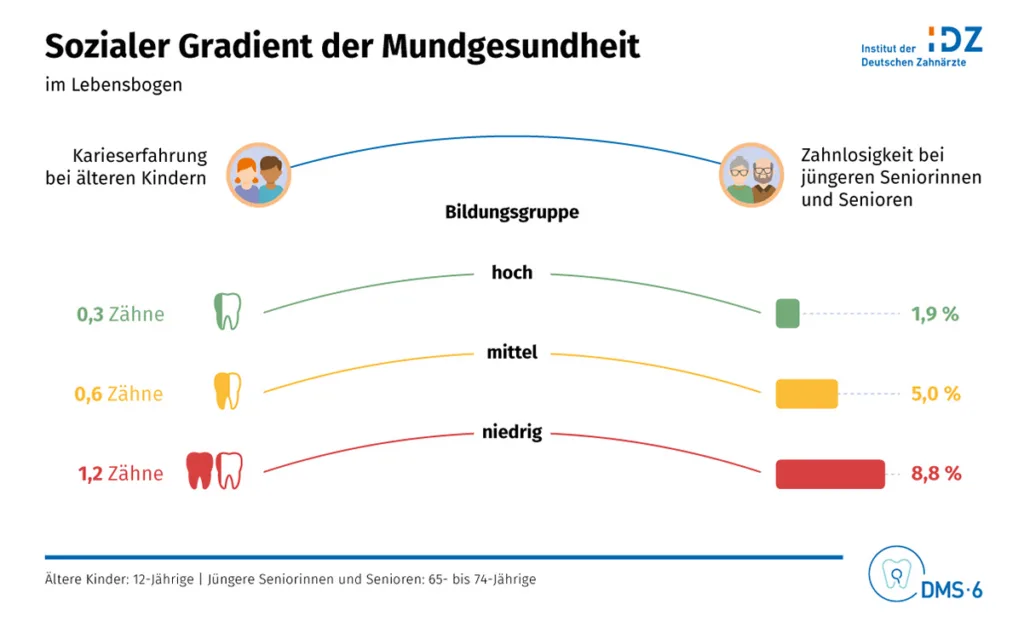
Die longitudinalen Daten zeigen, dass eine „Vorbelastung“ eine Rolle für Karies und Zahnverlust spielt. Menschen im Erwachsenen- oder Seniorenalter, die bislang vollbezahnt waren, verlieren deutlich weniger Zähne als Personen mit bereits erlittenem Zahnverlust. Analog entwickeln kariesfreie Kinder in der Adoleszenz weniger Karies als Kinder, die bereits eine Karieserfahrung hatten. Hat Prävention erst einmal gefruchtet, so scheint es, wirkt sie im späteren Leben zunächst fort. Doch nur für eine begrenzte Zeit. So kann hohes Alter als Risikofaktor für alle Zahnerkrankungen und Zahnverlust gesehen werden. Ältere Seniorinnen und Senioren bringen heute im Durchschnitt mehr Zähne mit, die im Risiko stehen – und dann auch tatsächlich erkranken. Als weitere Risikofaktoren wurden Zugehörigkeit zu einem bildungsfernen Milieu (Abb. 6) sowie Ernährung – insbesondere hoher Zuckerkonsum -, Rauchen und Alkohol identifiziert.
 IDZ – Institut der Deutschen Zahnärzte
IDZ – Institut der Deutschen ZahnärztePrävention auf Basis der neuen longitudinalen Ergebnisse optimieren
Prof. Jordan zog auf der Basis der vorgestellten Daten Schlüsse, welche Maßnahmen die Mundgesundheit in der deutschen Bevölkerung weiter verbessern könnten.
Hinsichtlich der Eindämmung von Karies sprach er sich zum einen für die Aufrechterhaltung einer wirksamen Mundhygiene und eines entsprechenden Mundgesundheitsverhaltens in der Adoleszenz aus. Die Aufklärung hierüber sollte einen entsprechenden Stellenwert im Rahmen der zahnärztlichen Prophylaxe erhalten. Zudem forderte er „angepasste Präventionsprogramme“ für die Risikogruppen aus bildungsfernen Milieus. Auch eine Zuckersteuer sei aus wissenschaftlicher Sicht eine sinnvolle Konsequenz.
Die größte sozialmedizinische Aufgabe bestehe in einer nachhaltigen Senkung der hohen parodontalen Erkrankungslasten. Die erfolgreiche Kariesprävention weise hier den Weg: Erstens müsse die Behandlung der bestehenden 14 Millionen schweren Erkrankungsfälle intensiviert werden, zweitens solle Parodontitis früher erkannt und behandelt werden, da die Erkrankungsprogression schon im mittleren Erwachsenenalter zwischen 40 und 50 Jahren stattfindet – und nicht erst im Seniorenalter, in dem derzeit der Behandlungsfokus liegt. Drittens sollten Zahnärztinnen und Zahnärzte den Heranwachsenden parodontitisrelevante Kenntnisse und entsprechende Mundhygienefertigkeiten vermitteln. Dies sei eine wichtige Aufgabe in der primären Prävention und könne langfristig helfen.
Als Ziel aller Maßnahmen sieht Prof. Jordan den lebenslangen Zahnerhalt an, verbunden mit allgemeinen Gesundheitsförderung der Bevölkerung. Ganz im Sinne des Epidemiologen und Parodontologen Jukka Ainamo, den er zitierte: „The dentition is intended to last a lifetime.“
Dr. Romy Ermler, Präsidentin der BZÄK, würdigte die Längsschnittergebnisse der DMS • 6 als Erfolg der langjährigen, strukturierten Präventionsorientierung der Zahnmedizin in Deutschland. Im internationalen Kariesvergleich sei Deutschland dank Prävention „Weltklasse“. Allerdings mahnte sie an, Menschen mit chronischen Erkrankungen wie Diabetes und Herz–Kreislauf-Erkrankungen noch besser interdisziplinär zu versorgen. Hinsichtlich früher Prävention regte sie die Aufnahme einer Verpflichtung zur Gruppenprophylaxe in den Kita-Gesetzen aller Bundesländer an sowie das Lehren von Gesundheitskompetenzen in den Schulen.
Martin Hendges, Vorsitzender des Vorstandes der KZBV, bekräftigte, dass „Prävention der Schlüssel zum Erfolg bei der Mundgesundheit“ sei. Er forderte von der Politik, Prävention zum Leitbild gesundheitspolitischen Handelns zu machen und wandte sich gegen jegliche Sparmaßnahmen, die Präventionsleistungen einschränken. Gerade für die Eindämmung der Parodontitis über die Paro-Behandlungsstrecke sei dies eine große Gefahr und könne die Gesundheit der Betroffenen sowie die GKV-Finanzen durch hohe Folgekosten bei unzureichender Parodontitistherapie belasten. Bei der anstehenden Gesetzgebung zur Einsparung von Mitteln im Gesundheitsbereich sollte das positive Verhältnis von Health Outcome zu den eingesetzten Mitteln in der Zahnmedizin berücksichtigt werden.
Alle Beteiligten waren sich einig, dass die Investitionen in die Längsschnittbeobachtung lohnend waren, da sie zu wichtigen Erkenntnissen geführt haben. Aus heutiger Perspektive erscheint es wünschenswert, die Kohortenbeobachtung in der DMS 7 weiterzuführten.
Weitere Informationen auf der Website zur DMS • 6: www.deutsche-mundgesundheitsstudie.de
Lesen Sie mehr unter: Zahnärztliche Prävention stärkt die Mundgesundheit ein Leben lang
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 




 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.