|
Getting your Trinity Audio player ready...
|
Weltweit tritt MIH bei etwa 14,4 bis 16,6% der Bevölkerung auf, die Prävalenz für Läsionen an den Frontzähnen beträgt rund 7% [1]. Charakteristisch für betroffene Zähne sind ein mechanisch geschwächter Schmelz, Überempfindlichkeit sowie ein hohes Risiko für Karies und posteruptive Schmelzeinbrüche. Daher sind frühzeitige Diagnose und Therapie besonders wichtig. Eine zweijährige Verzögerung bei der Diagnose von MIH führt dazu, dass die Erkrankung schwerer verläuft und aufwendigere Behandlungen notwendig werden. Dadurch steigen nicht nur die gesundheitlichen Belastungen für die Patienten, sondern auch die Behandlungskosten erheblich, da komplexere restaurative Maßnahmen erforderlich sind [2]. Während bei Molaren vor allem funktionelle Probleme im Vordergrund stehen, rückt bei den Frontzähnen insbesondere die ästhetische Beeinträchtigung in den Fokus – mit unmittelbaren psychosozialen Folgen für die Betroffenen. Aus diesem Grund ist die Beurteilung des subjektiven Leidensdrucks von besonderer Bedeutung [3].
Klinische Präsentation mit Schwerpunkt Inzisiven
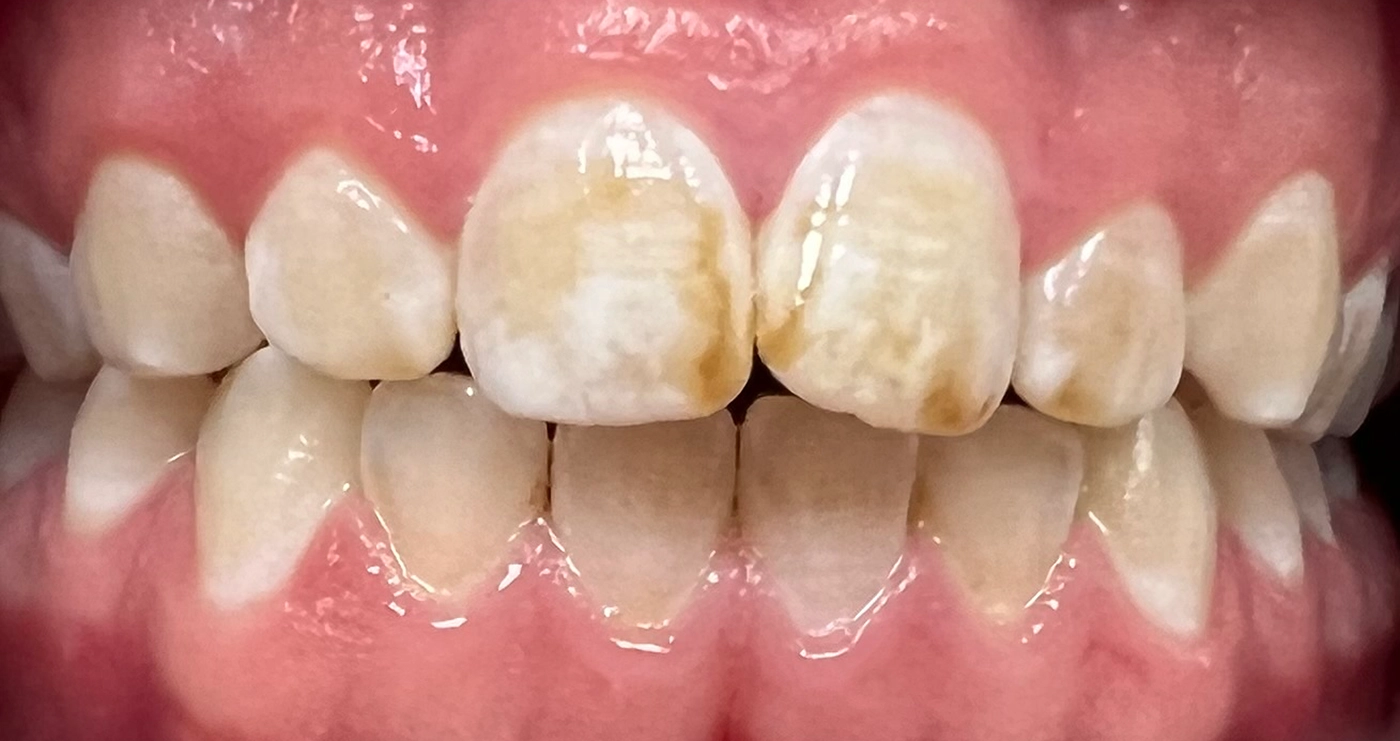
MIH-Läsionen an den Frontzähnen manifestieren sich häufig als klar abgegrenzte Opazitäten, deren Farbpalette von Weiß über Creme und Gelb bis hin zu Braun reicht. Diese farblichen Veränderungen sind ein wichtiger diagnostischer Hinweis auf die zugrundeliegende Strukturstörung des Zahnschmelzes. Besonders auffällig ist, dass die Intensität der Färbung mit dem Grad der Porosität und der strukturellen Beeinträchtigung des Schmelzes korreliert: Je dunkler und ausgeprägter die Opazität erscheint, desto höher der Restproteingehalt im Zahnschmelz, und desto höher ist das Risiko für posteruptive Substanzverluste, Frakturen und Hypersensitivitäten (Abb. 1). Die sorgfältige Beurteilung dieser visuellen Merkmale ist daher von zentraler Bedeutung für die Planung einer individuellen und effektiven Therapie, die sowohl funktionelle als auch ästhetische Aspekte berücksichtigt.
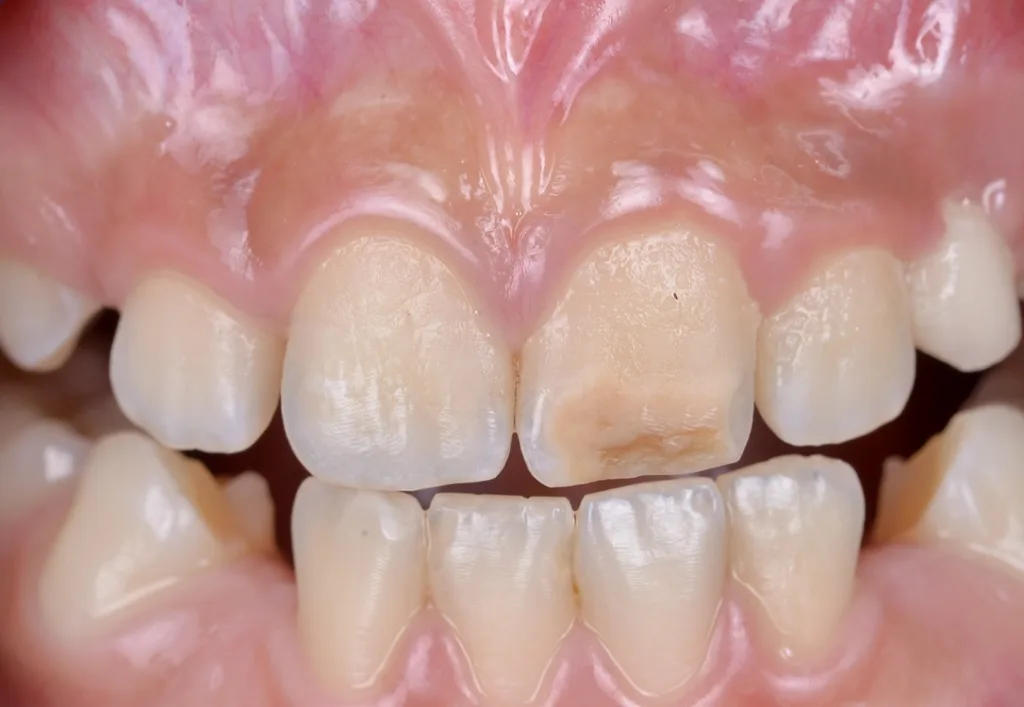 Effenberger
EffenbergerDiagnostik
Die Diagnose basiert auf den EAPD-Kriterien und umfasst folgende klinische Merkmale [4]:
- betroffene Zähne
- demarkierte (gut abgrenzbare) Opazitäten
- Hypersensibilitäten
- posteruptive Schmelzeinbrüche
- atypische Restaurationen
- Extraktionen von Molaren wegen MIH-bedingter Defekte
Ergänzend zur Diagnose erfolgt eine Bewertung des Schweregrades. Neben den EAPD-Kriterien, die eine Einteilung in milde (kein Substanzverlust, gelegentliche Empfindlichkeit, leichte ästhetische Bedenken) und schwere Ausprägungen (Substanzverlust und Karies, Überempfindlichkeit, ausgeprägte ästhetische Probleme) vornehmen, steht mit dem MIH-Treatment Need Index (MIH-TNI) ein weiteres Instrument zur differenzierten Bewertung des Schweregrades zur Verfügung (Tab. 1) [5]. Der MIH-TNI berücksichtigt nicht nur das Vorliegen von Schmelzdefekten, sondern auch deren Ausmaß sowie die Hypersensibilität der Zähne, wodurch er eine besondere Bedeutung für die Planung der Therapie gewinnt (Tab. 2). MIH-Läsionen an den Frontzähnen können in sämtlichen MIH-TNI-Schweregraden auftreten. Wie dargelegt, ist die Behandlung der betroffenen Frontzähne jedoch häufig vor allem von ästhetischen Beweggründen geprägt (Hypersensibilitäten und Schmelzeinbrüche sind hier seltener als bei betroffenen Molaren). Die Entscheidung über den therapeutischen Ansatz sollte sich daher am Empfinden des betroffenen Patienten orientieren.
| Index | Definition |
| 0 | Kein MIH, klinisch gesund |
| 1 | MIH ohne Oberflächeneinbruch, ohne Hypersensibilität |
| 2 | MIH mit Oberflächeneinbruch, ohne Hypersensibilität |
| 2a | Defektausdehnung < 1/3 |
| 2b | Defektausdehnung ≥ 1/3 bis < 2/3 |
| 2c | Defektausdehnung ≥ 2/3 oder/und Ausdehnung in Pulpennähe oder Extraktion oder atypische Restauration |
| 3 | MIH ohne Oberflächeneinbruch, mit Hypersensibilität |
| 4 | MIH mit Oberflächeneinbruch, mit Hypersensibilität |
| 4a | Defektausdehnung < 1/3 |
| 4b | Defektausdehnung ≥ 1/3 bis < 2/3 |
| 4c | Defektausdehnung ≥ 2/3 Ausdehnung in Pulpennähe oder Extraktion oder atypische Restauration |
| Behandlungsoption | Geeignet für | Pro | Kontra |
| Remineralisation | Adjuvans kann bei allen Schweregraden und Ausprägungen angewendet werden. | Die Anwendung ist einfach, selten treten Nebenwirkungen auf. Das Produkt stärkt den Zahnschmelz und senkt das Kariesrisiko. Es hilft auch bei empfindlichen Zähnen. | Eine Optimierung der Ästhetik ist nicht zu erwarten. |
| Bleaching | Entfernung von Verfärbungen. Geeignet als Initialbehandlung. | Die Methode ist steuerbar. Sie lässt sich gezielt zur Behandlung von Verfärbungen einsetzen. Außerdem ist sie nichtinvasiv. | Gegebenenfalls ist ein Sensibilitätsmanagement erforderlich. Das Verfahren kann zeitaufwendig sein, insbesondere beim Home-Bleaching mit niedrigeren Konzentrationen. |
| Mikroabrasion | Als alleinige Maßnahme zur Entfernung von oberflächlichen Verfärbungen sowie als Vorbehandlung im Rahmen einer Kombinationsbehandlung. | Schnelle Behandlung, und der Erfolg ist direkt sichtbar. | Die abrasive Methode ist nur bei sehr oberflächlichen Defekten als alleinige Maßnahme geeignet. |
| Infiltration | Maskierung und Stabilisation der Läsion bei allen schweregraden und Ausprägungen. Ist als alleinige Maßnahme oder als Teil einer Kombinationsbehandlung anwendbar. | Die Anwendung ist mit sämtlichen Verfahren kombinierbar, insbesondere mit Bleaching. | Als alleinige Maßnahme eignet sie sich zur Therapie weißlicher Verfärbungen. In Kombination mit Bleaching und selektiver Oberflächenentfernung wird sie erfolgreich bei verfärbten Läsionen eingesetzt und zeichnet sich zudem durch ihre substanzschonende Wirkungsweise aus. |
| Komposite | Anwendung erfolgt zum Ausgleich struktureller Defekte. | Es handelt sich um eine bekannte Standardmaßnahme. | Die Randgestaltung und das Risiko der Bildung von Randspalten müssen beachtet werden. Präparation ist erforderlich, dies hat zur Folge, dass mehr Zahnschmelz verloren geht als bei anderen Behandlungsverfahren. |
Motivation zur Behandlung
Kinder und Jugendliche entwickeln und formen ihre Persönlichkeit unter ständigem direktem und indirektem, verbalem und nonverbalem sozialem Feedback [6]. Auffällige Opazitäten in den Frontzähnen werden von den betroffenen Kindern sowie deren Eltern und sozialem Umfeld wahrgenommen. Das kann zu Unzufriedenheit mit dem eigenen Erscheinungsbild führen und einen großen Einfluss auf das Selbstbewusstsein, die psychische Gesundheit und die mundgesundheitsbezogene Lebensqualität haben [3]. Es wird berichtet, dass Kinder mit auffälligen Opazitäten häufiger unter Anfeindung und Diskriminierung leiden [7,8]. Der wichtigste Grund für diese Patienten, sich in zahnärztliche Behandlung zu begeben, ist der Wunsch nach einer Verbesserung der Ästhetik [6] und dem damit einhergehenden erhofften positiven Einfluss auf soziale Interaktionen und das individuelle Selbstwertgefühl [9]. Der eigenen Wahrnehmung des Leidensdruckes von Kindern und Jugendlichen sowie dem Einfluss auf ihre Lebensqualität wird ein zunehmender Stellenwert beigemessen. Die Behandlung von MIH-assoziierten Schmelzopazitäten kann die allgemeine Gesundheit und die mundgesundheitsbezogene Lebensqualität positiv beeinflussen [10].
Therapiestrategien: Überblick und Prinzipien
Um die Zahnhartsubstanz zu schonen, sollte die Behandlung von MIH-bedingten Defekten an Frontzähnen möglichst minimalinvasiv erfolgen. Eine minimalinvasive Behandlung ist insbesondere bei Kindern und Jugendlichen von zentraler Bedeutung, da ihre Zähne durch große Pulpenkammern und lange Pulpenhörner gekennzeichnet sind. Ein zu invasives Vorgehen kann hier schnell zu iatrogenen Schäden führen, etwa einer Pulpenexposition oder erhöhtem Risiko für spätere Komplikationen wie Pulpitis oder avitalen Zähnen. Daher gilt als oberstes Gebot, die gesunde Zahnhartsubstanz zu erhalten und therapeutische Maßnahmen auf das unbedingt notwendige Maß an Invasivität zu beschränken. Minimalinvasive Therapiekonzepte umfassen ein breites Spektrum an Behandlungsoptionen, die individuell auf die Läsionsbeschaffenheit und die Kooperationsfähigkeit der Patienten abgestimmt werden sollten. Im Vordergrund stehen Methoden wie das kontrollierte Bleaching, Mikroabrasion, Infiltration und – falls erforderlich – die direkte Versorgung mit Komposit [4].
Mikroabrasion eignet [11] sich zur Entfernung oberflächlicher Verfärbungen, sollte als rein abrasive Methode jedoch mit Vorsicht eingesetzt werden, da MIH-Läsionen häufig tieferliegende, intrinsische Verfärbungen aufweisen. Diese Verfärbungen sind typischerweise auf einen erhöhten Proteingehalt in den Läsionen im Vergleich zur gesunden Zahnhartsubstanz zurückzuführen. In-vitro-Untersuchungen zeigen, dass die Intensität und Chroma der Verfärbungen direkt proportional mit dem Proteingehalt korrelieren, das heißt, je intensiver und dunkler (braun) die Verfärbung ist, desto höher ist der Restproteingehalt [12]. Zum Entfernen dieser Verfärbungen wird Bleaching empfohlen [13]. Dabei kommen Peroxidverbindungen zum Einsatz, die Sauerstoffradikale freisetzen. Diese oxidieren die für die Verfärbung verantwortlichen Moleküle, was zu einer Entfärbung führt. Wichtig ist, zunächst MIH-bedingte Hypersensitivitäten zu behandeln, bevor ein Bleaching in Betracht gezogen wird. Um das Risiko temporärer Bleaching-Hypersensitivitäten oder Weichgewebereizungen zu minimieren, wird zudem die Verwendung von niedrig konzentriertem Bleichmittel, beispielsweise 5% oder 10% Carbamidperoxid, empfohlen. Im Rahmen des Home-Bleaching-Verfahrens werden diese üblicherweise mithilfe individuell angefertigter Schienen appliziert.
Neben Bleaching zum Entfernen dunkler Verfärbungen hat sich die Infiltrationsbehandlung als effektive und gewebeschonende Methode zur Entfernung weißlicher Opazitäten bewährt. Diese Opazitäten entstehen durch Lufteinschlüsse in der porösen Läsionsstruktur. Neben milden MIH-Läsionen können derartige Opazitäten auch nach dem Entfernen dunkler Verfärbungen mittels Bleaching sichtbar werden. Bei der Infiltration wird ein niedrigvisköser Kunststoff (Infiltrant) in den porösen Läsionskörper infiltriert. Der Lichtbrechungsindex des Infiltranten ist dem des gesunden Schmelzes angepasst, sodass die lichtdynamischen Eigenschaften der Läsion denen des umgebenden, gesunden Schmelzes entsprechen. Dies führt zu einer optischen Angleichung von Läsion und Schmelz und ermöglicht im Idealfall eine nahezu vollständige Maskierung der betroffenen Schmelzreale, sodass diese nicht mehr sichtbar oder deutlich weniger prominent sind und die Ästhetik erheblich verbessert wird. Darüber hinaus wird durch die Infiltrationsbehandlung die poröse Schmelzstruktur stabilisiert [14,15]. Idealerweise sollten etwaige Verfärbungen vor der Infiltration mittels Bleaching entfernt werden, da
- sie die Infiltration kompetitiv stören können,
- das Risiko besteht, dass sie dauerhaft eingeschlossen werden und spätere Korrekturen mit hohem Aufwand verbunden sind,
- und tiefliegende Verfärbungen nach der Infiltration stärker sichtbar werden können, da die optischen Eigenschaften vorhandener Verfärbungen nach der Entfernung der Oberfläche stärker hervortreten können und die Infiltration nicht die Verfärbungen entfernt.
In vielen Fällen sollten diese Maßnahmen miteinander kombiniert werden, etwa in Form von Bleaching-Infiltrations-Kombinationsprotokollen, um das bestmögliche ästhetische und funktionelle Resultat zu erzielen [4].
Ein alternativer Therapieansatz ist die Etch-Bleach-Seal-Technik [16], bei der nach dem Entfernen der Oberflächenschicht natriumhypochlorithaltige Lösungen eingesetzt werden, um in der Läsion verbliebene Proteinreste aufzuspalten und zu entfernen. Diese Reste sind einerseits für Verfärbungen verantwortlich und können anderseits kompetitiv das Bonding von adhäsiven Materialien stören. Nach der Reinigung wird die Läsion entweder mittels Kompositen versiegelt oder es wird eine Infiltrationsbehandlung durchgeführt. Dieser Therapieansatz ist jedoch bislang nur begrenzt erforscht worden.
Begleitend empfiehlt es sich, remineralisierende Verfahren – beispielsweise mit Fluoriden oder CPP-ACP – und desensibilisierende Maßnahmen in das Therapiekonzept zu integrieren, um einer Empfindlichkeit der Zähne vorzubeugen und die Schmelzmineralisation zu fördern [11].
Herausforderungen bei der Infiltrationsbehandlung von MIH
Die prognostische Einschätzung des Erfolgs der Infiltrationstherapie, d.h. die Maskierung der betroffenen Schmelzareale, gestaltet sich bei MIH komplexer als bei klassischen White-Spot-Läsionen oder bei Fluorosen. Grund hierfür sind die besonderen strukturellen Eigenschaften der MIH-geschädigten Zähne: Sie weisen eine ausgesprochen variable Porosität und unterschiedliche Mineraldichte auf. Hinzu kommt, dass die betroffenen Schmelzareale häufig von einer sehr dicken, hypermineralisierten Oberflächenschicht bedeckt sind, die als natürliche Barriere den Zugang für den Infiltranten (einen dünnfließenden Kunststoff) erschweren kann. Diese Faktoren führen dazu, dass die Infiltrationstherapie bei MIH-Zähnen unterschiedlich gute Ergebnisse erzielt.
Um diesen Herausforderungen zu begegnen, wurden verschiedene modifizierte Behandlungsprotokolle entwickelt. Diese beinhalten unter anderem die Verlängerung der Infiltrationszeiten, das gezielte Abtragen der Oberflächenschicht (idealerweise als „selective surface removal“ unter Transilluminationskontrolle), um den Zugang des Infiltranten zum Läsionskörper zu ermöglichen, sowie eine Vorbehandlung mit oxidierenden Substanzen, um die Durchlässigkeit des Schmelzes für den Infiltranten zu steigern [17,18]. Darüber hinaus hat sich die optische Kontrolle der Infiltration mittels Transillumination als hilfreiches Instrument erwiesen, um den Infiltrationserfolg in Echtzeit besser beurteilen zu können und die Behandlung entsprechend anzupassen [17] (vgl. Fallbeispiel in Abb. 2).
Kompositmaterialien werden als Ergänzung zur Infiltrationsbehandlung eingesetzt, um strukturelle Defekte im Zahnschmelz gezielt zu rekonstruieren. Dabei kommen etablierte Adhäsivsysteme zum Einsatz, die eine zuverlässige Verbindung zwischen Komposit und Zahnhartsubstanz gewährleisten und eine funktionelle sowie ästhetische Verbesserung ermöglichen.
Kosten und Erfolgsaussichten
Die zahnbezogenen Materialkosten für die Behandlung MIH-bedingter Veränderungen an Frontzähnen sind relativ niedrig und unterscheiden sich weniger als die klinischen Gesamtkosten (die ja vor allem durch Arbeitsaufwände bestimmt werden). Fluoridierungsgele oder -lacke und Minerallieferanten wie CPP-ACP verursachen pro Zahn Kosten in Höhe einiger Cents. Allerdings erzielen sie meist nur begrenzte ästhetische Verbesserungen und erfordern wiederholte Anwendungen. Home-Bleaching und Mikroabrasion sind ebenfalls seitens der Materialaufwände günstig, können aber bei geeigneter Indikation zu moderaten ästhetischen Verbesserungen führen. Alleiniges Bleaching ist allerdings hinsichtlich der Langzeitfarbstabilität limitiert und wird von den Ernährungsgewohnheiten der Patienten erheblich beeinflusst. Umgekehrt wirkt Mikroabrasion nur bei oberflächlichen Defekten, da die Verfärbung vollständig abgetragen werden müssten. Die vestibuläre Infiltration mit niedrigviskösem Kunstharz (z.B. Icon) verursacht bei optimaler Ausnutzung einer Behandlungseinheit Kosten in Höhe einiger Euro pro Zahn, ermöglicht jedoch häufig eine deutlich bessere Maskierung opaker Läsionen bei minimaler Invasivität und stabiler mittelfristiger Prognose. Direkte Kompositrestaurationen verursachen materialseitig zwar ebenfalls nur moderate Kosten, stellen jedoch einen substanzersetzenden Eingriff dar. Sie sind langfristig mit Verschleiß, Randverfärbungen oder Reparaturbedarf verbunden. Die wichtigeren Gesamtkosten (Arbeits- und Materialaufwand) werden vor allem von den Arbeitsaufwänden bestimmt; diese leiten sich von der jeweiligen Läsion ab. Auch sind die verschiedenen Behandlungsoptionen stark divergierend hinsichtlich ihrer Invasivität, den zu erwartenden ästhetischen Resultaten und Langzeitprognosen sowie der notwendigen Nachsorge.
Fazit und Empfehlung für die Praxis
Bei MIH-Läsionen an den Frontzähnen sollte bei Opazitäten zunächst ein minimalinvasiver Ansatz mit Bleaching bei Verfärbungen und Infiltration favorisiert werden [4,13]. Nur bei unzureichendem Ergebnis oder größeren strukturellen Defekten sollte eine direkte restaurative Versorgung in Betracht gezogen werden — immer unter Einbezug des individuellen ästhetischen und psychosozialen Bedarfs des Kindes/Jugendlichen.
- Die Therapie der Frontzähne bei MIH mit Infiltration, Bleaching und ggf. Kompositapplikation bei strukturellen Defekten gilt aktuell als beste minimalinvasive bzw. schonendste Option unter Berücksichtigung des Zahnerhalts und der Ästhetik.
- Kombinationen dieser Therapieoptionen bieten häufig bessere ästhetische Resultate und erhöhen die Chance auf dauerhaften Erfolg und Zufriedenheit der Patienten.
- Materialkosten sind bedingt vergleichbar, da die Verfahren unterschiedliche Invasivität, ästhetische Ergebnisse und Prognosen aufweisen. Ausschlaggebend für die klinischen Gesamtkosten sind vielmehr Faktoren wie Behandlungsdauer, technische Komplexität und Nachsorge.
 Entdecke CME Artikel
Entdecke CME Artikel  Entdecke Artikel mit Download
Entdecke Artikel mit Download 
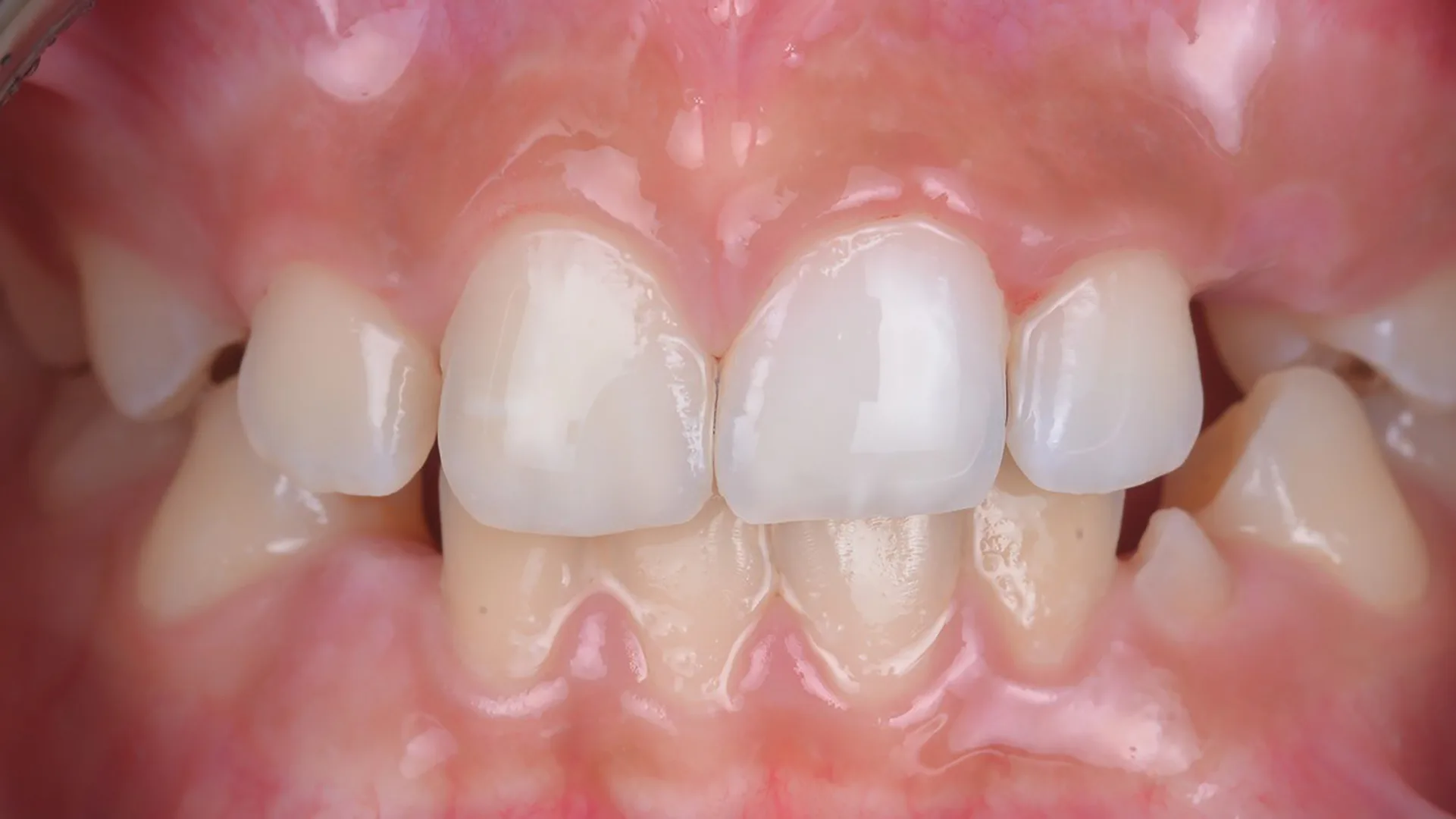
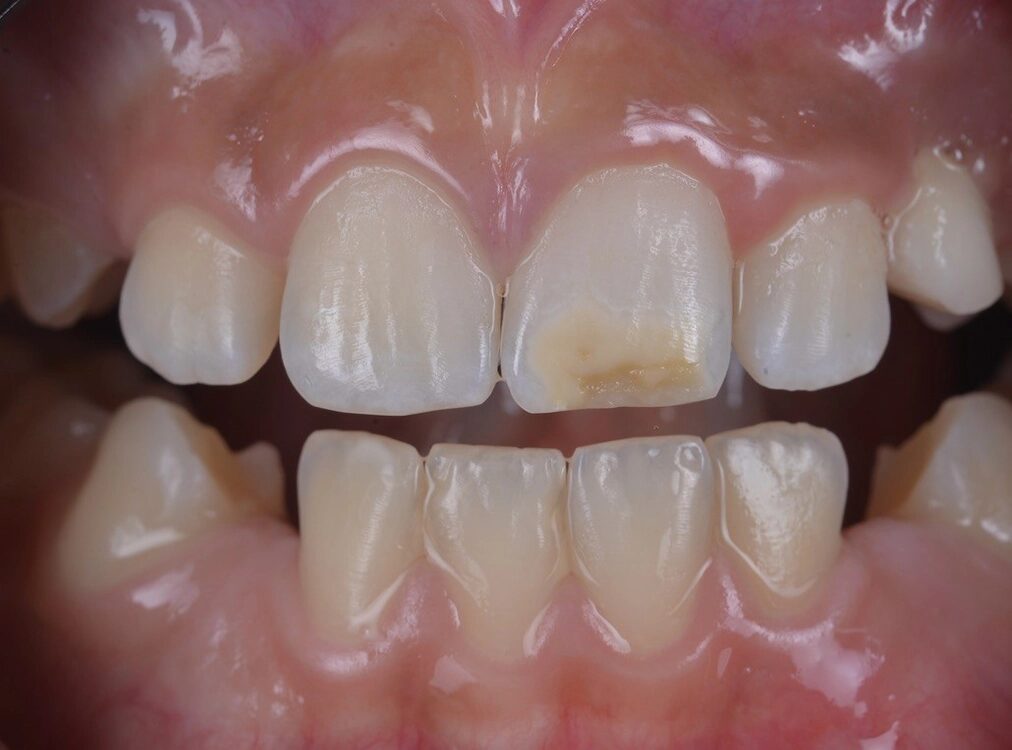
![Abb. 2: Klinisches Fallbespiel [17]: a) Klinischer Ausgangbefund bei einem 12-jährigen Patienten,](https://dentalwelt.spitta.de/wp-content/uploads/2026/04/Abb2_A-1024x707.webp)
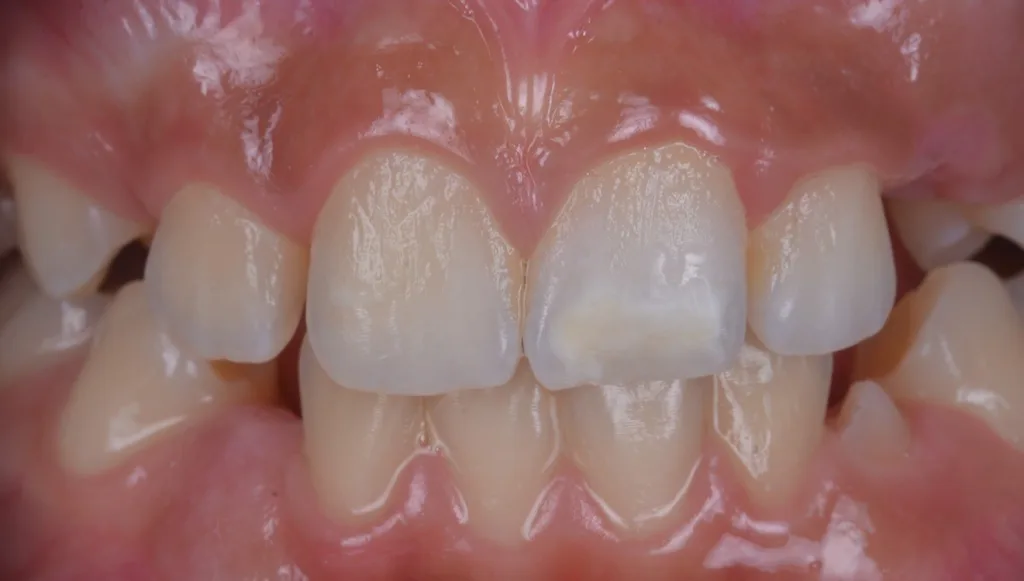
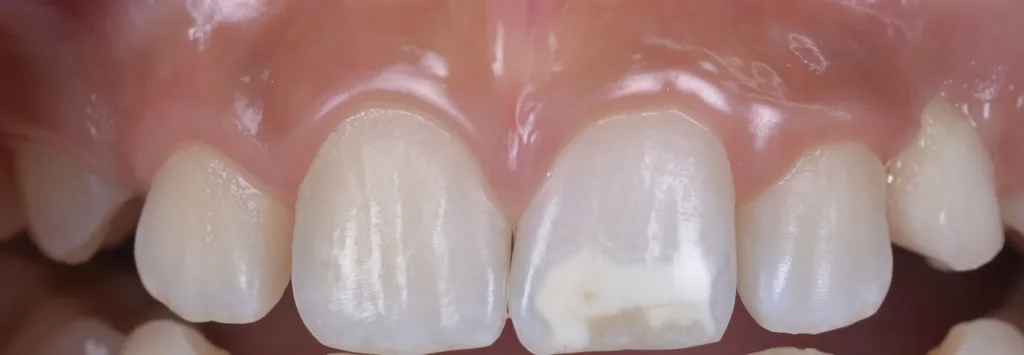
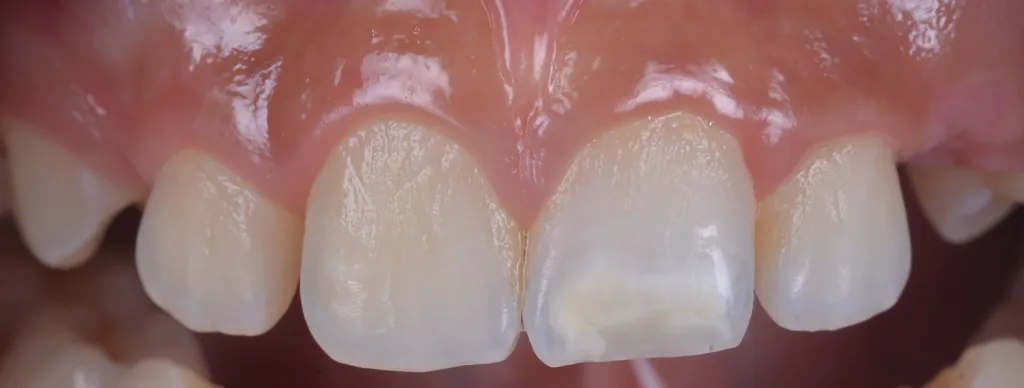
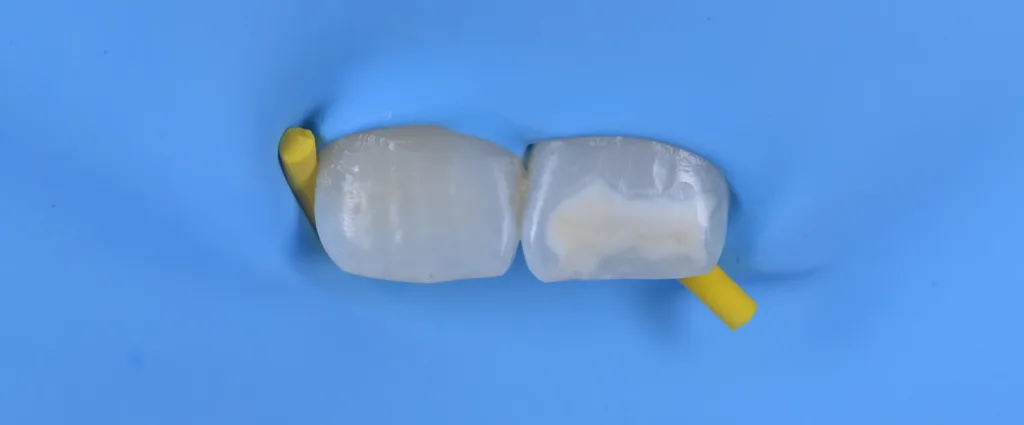
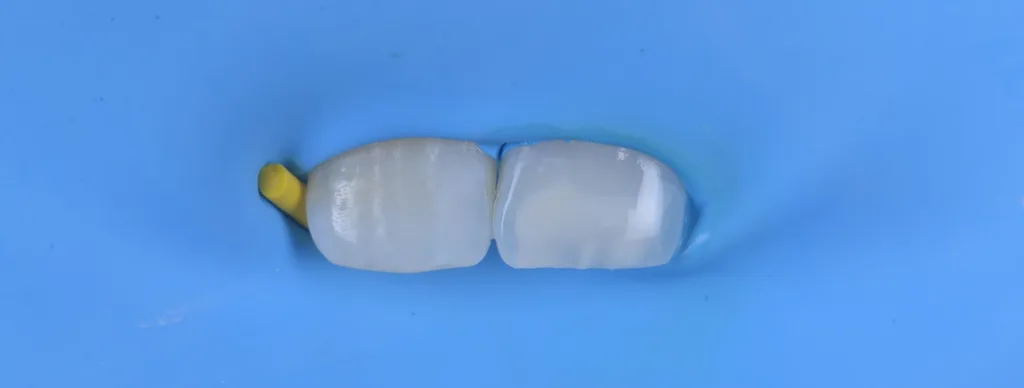
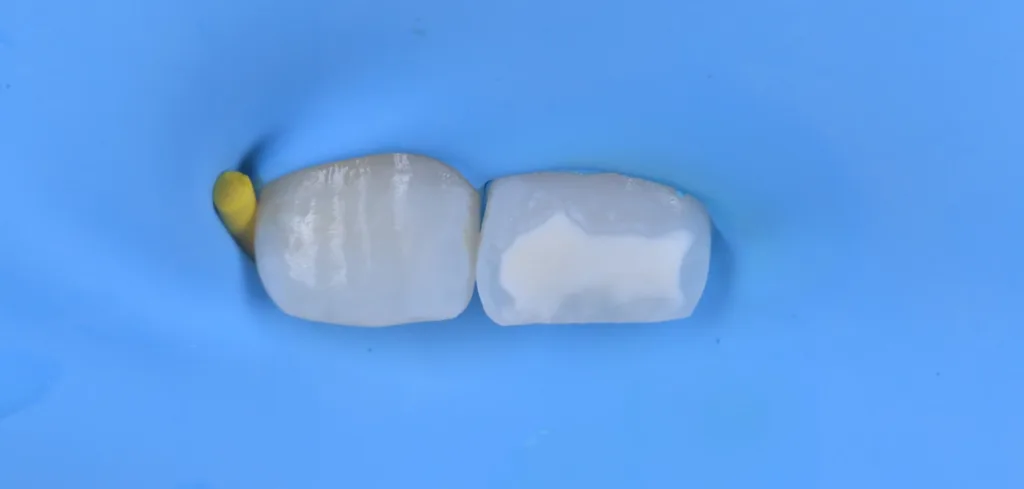
![i) nach Abschluss der Behandlung und Aufbau der Inzisalkante mit Komposit. Der gezeigte Fall wurde im Rahmen einer bereits veröffentlichten Studie behandelt [17].](https://dentalwelt.spitta.de/wp-content/uploads/2026/04/Abb2I-1024x645.webp)

 Mit Google einloggen
Mit Google einloggen
 Mit Facebook einloggen
Mit Facebook einloggen
Keine Kommentare.